Кальцинаты в матке
Кальцинаты обнаруживаются случайно при проведении ультразвукового обследования. Женщин справедливо волнуют вопросы – что это за состояние, чем обусловлено, насколько оно опасно для здоровья и угрожаемо для наступления беременности, благополучного рождения ребёнка.
Строение матки и кальцинаты
Диагноза «Кальцинаты матки» не существует в Международной классификации болезней 10 пересмотра. Иными словами, кальцинаты – не болезнь, а состояние, когда обнаруживаются отложения солей кальция в любом из отделов, слоёв матки или фиброматозном узле.
Различают три слоя матки:
- внутренний — эндометрий;
- средний — мышечный;
- покровную оболочку серозного характера.
Кальцинаты представляют собой скопление солей кальция. Их отложение является результатом ранее протекающего воспаления. В участках тканей, которые подвергались инфекционному процессу, происходит кальцинация, как результат патологического процесса. Иногда в структурах опухолей также обнаруживают кальцинаты, так как ряд обменных реакций в пораженных тканях протекает патологически.
Кальцинаты не сопровождаются клинической картиной. Состояние протекает бессимптомно, не причиняя женщине беспокойства. Обычно кальцификаты располагаются в мышечном слое матки.
Могут обнаруживаться в любом отделе матки, передней и задней стенке. Кальцинаты плаценты, которые образуются раньше срока, способны осложнить течение беременности.
Как правило, скопление кальция в виде очагов в плаценте считается нормальным в конце гестации, что означает доношенную беременность.
Причины формирования
Кальциноз выступает следствием различных заболеваний или нарушений. Различают дистрофическую, метастатическую и метаболическую причины обызвествления тканей.
Патогенез процесса отложения кальцинатов обусловлен:
- нарушением работы эндокринной системы,
- изменениями кислотного состава крови,
- снижением продукции хондроитинсульфата,
- гипервитаминозом Д.
Кальцинаты откладываются в тканях, которые претерпели патологические изменения или перерождения после некротических поражений, в местах скопления рубцовой ткани. Обнаруживаются на месте послеоперационных рубцов, воспалительных процессов, фиброматозных узлов.
Возможная опасность
Статистика утверждает, что кальциноз у женщин встречается чаще, чем у мужчин. Нарушения обмена кальция свидетельствует о серьёзных патологических процессах организма.
У женщин репродуктивного возраста кальцинаты могут осложнять течение беременности в связи с нарушением процесса естественного растяжения этого органа, у беременной приводят к нарушениям поступления в организм плода кислорода и питательных веществ.
При обнаружении кальцинатов в матке необходимо провести дополнительные обследования на предмет выявления участков обызвествления в других органах.
Диагностика
Ультразвуковое обследование позволяет случайно выявить образования и предположить наличие кальцинатов. Дифференциальную диагностику проводят с полипами матки.
При кальцинозе женщину беспокоят, как правило, симптомы основного заболевания. Некоторые пациентки жалуются на периодические боли тянущего характера внизу живота.
Врач-гинеколог может уточнить наследственный анамнез – поинтересоваться, наблюдалось ли у матери, бабушки, сестры подобное состояние. Проведёт гинекологический осмотр.
Для окончательного диагноза, возможно, понадобятся следующие исследования:
- определение уровня ионизированного кальция в крови;
- трансвагинальное или трехмерное ультразвуковое обследование;
- рентгенографическое обследование органов малого таза;
Может понадобиться проведение гистеросальпингографии – рентгенологического или ультразвукового обследования с введением в полость матки контрастного вещества или физиологического раствора. Такое исследование позволит определить локализацию, размер отложений.
Если специалист подозревает наличие кальцинатов на фоне воспалительного процесса – эндометрита, женщине, скорее всего, порекомендует сделать общий анализ крови и анализ крови на определение источника воспаления методом полимеразной цепной реакции или иммуноферментного анализа.
Бактериологическое обследование мазка влагалища – посев на патологическую микрофлору и чувствительность к антибиотикам помогут определиться с выбором антибактериального препарата.
Иногда может понадобиться проведение компьютерной или магниторезонансной томографии органов малого таза.
Важно не подтвердить их наличие, а определить причину их появления и диагностировать основное заболевание, на фоне которого происходит отложение солей кальция.
Лечение
Только после диагностики первопричины кальциноза, специалист назначит лечение. Удалять хирургическим путём отложения солей кальция детородного органа не требуется. Оперативное вмешательство всегда представляет определённый риск, а при кальцинозе послеоперационный рубец, напротив, может спровоцировать отложение солей кальция.
Отдельные интернет-сайты рекомендуют выскабливание как метод удаления кальцинатов. Процедура эффективна при гиперплазии эндометрия, но невозможно «выскоблить» участки солей кальция из мышечного слоя матки.
Возможно, диетолог посоветует употреблять кисломолочные продукты, ограничить шпинат, редис, щавель. Исключение продуктов кальция из рациона не приведёт к рассасыванию участков обызвествления, но увеличит риск остеопороза и переломов.
Если избыточное отложение солей кальция связано с гипервитаминозом Д — следует сократить употребление витамина Д. Врач порекомендует рациональное питание, ограничение жирных, острых блюд, увеличение продуктов растительного происхождения.
Лекарства, растворяющие соли кальция, не назначаются. Гинеколог может посоветовать пациентке применение препаратов, улучшающих микроциркуляцию и сократительную способности матки.
Так как лечить кальцинаты в матке до полного их исчезновения невозможно, применяется только симптоматическая терапия.
При обнаружении отложений солей кальция в других органах – почках, мочевых путях, желчном пузыре – возможно, возникнет необходимость удаления камней оперативным путём. Также целесообразно хирургическое лечение фибромиомы.
Если у женщины диагностируют воспалительные процессы женских половых органов – возникнет вопрос о выборе антибактериального препарата.
При кальцинатах плаценты назначаются препараты, улучшающие проникновение кислорода и питательных веществ к плоду.
Соблюдение режима сна, отдыха, умеренная физическая активность, укрепление иммунитета помогут сохранять хорошее самочувствие и не замечать присутствия кальцинатов матки.
Источник: https://ginekola.ru/ginekologiya/matka/chto-takoe-kaltsinaty-v-matke.html
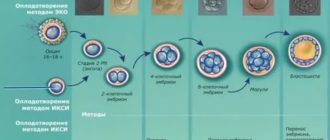
Эндометрий перед протоколом ЭКО: норма
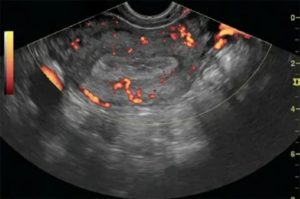
Со времени рождения с помощью ЭКО первого ребенка Луизы Браун прошло больше 35 лет. Применение вспомогательных репродуктивных технологий продолжает развиваться, и теперь уже никого не удивишь ребёнком ЭКО.
Все женщины, прошедшие ЭКО, прекрасно понимают, что даже от малейшей мелочи зависит успех процедуры, поэтому проходят разностороннее обследование и соблюдают все предписания репродуктолога.
Особенно тщательно врач изучает эндометрий перед протоколом ЭКО.
Что такое эндометрий
Эндометрий — это внутренняя слизистая оболочка полости матки, представляющая собой сложную систему. Основная функция— создание идеальных условий для успешной имплантации бластоцисты в матку и последующего вынашивания беременности.
После успешного зачатия в слое увеличивается количество желёз и кровеносных сосудов. Это необходимо, ведь эндометрий входит в состав образующейся плаценты, которая отвечает за доставку всех необходимых питательных веществ к эмбриону.
Успех ЭКО зависит от правильной координации медицинского и индивидуального подхода к семейной паре. Только тщательное наблюдение за каждым из этапов метода может гарантировать успешное зачатие и рождение здорового ребенка.
Цикл лечения, в зависимости от показателей, для каждой пары подбирается индивидуально и различается по длительности, но любой пациент проходит основные этапы:
- консультация репродуктолога: сдача всех необходимых анализов, дополнительное обследование, анамнез заболеваний;
- подавление функции гипофиза агонистами ГиРГ;
- сдача всех необходимых анализов;
- стимуляция гонадотропинами;
- мониторинг роста фолликулов в фолликулиновую фазу;
- УЗИ и контроль гормональных показателей;
- введение ХГЧ для индукции овуляции;
- пункция, то есть забор ооцитов;
- оплодотворение in vitro;
- подсадка бластоцисты на 2-5 день;
- криоконсервация оставшихся эмбрионов;
- поддержка медпрепаратами лютеиновой фазы;
- анализ на ХГЧ на 15 день;
- ультразвуковое исследование на 35-38 день.
Протоколы ЭКО и идеальный эндометрий (норма)
Существует 4 варианта протоколов контролируемой суперовуляции: короткий, ультракороткий, длинный, супердлинный. Каждый из них подбирается в соответствии с историей болезни женщины и учетом предыдущих попыток.
ПОЛЕЗНАЯ ИНФОРМАЦИЯ: Подробно про хетчинг эмбрионов
Перед и во время протокола врач проводит мониторинг базовых показателей:
- яичников: размер, положение, форма, структура, кисты;
- матки: признаки СПКЯ, толщина эндометрия, форма, структура, фиброиды, врожденные или другие аномалии;
- гидросальпинскс, локальный выпот.
В идеальном варианте эндометрий перед пункцией ЭКО должен быть как минимум 8 мм в толщину с трехслойным однородным ореолом. Максимальный показатель 13 мм. Как правило, при таких показателях шансы на успешную имплантацию эмбриона гораздо выше.
Эндометриоз: диагностика и лечение болезни
Как правило, на ЭКО идут женщины, имеющие проблемы со здоровьем, так что идеальных показателей эндометрия не стоит ждать. А отличный эндометрий является основным из условий надежного прикрепления бластоцисты и ее дальнейшего развития. Так что делать, если слой не соответствует норме?
Эндометриоз — болезнь, проявляющаяся на фоне нарушения иммунитета. Для точной постановки диагноза гинекологу необходимы данные УЗИ, а если возникают сомнения, то проводится лапароскопия или гистероскопия. Во время операции врач может увидеть очаги развития эндометриоза и взять биопсию.
После проводится микроскопическое исследование материала. Болезнь существенно снижает шансы на зачатие и последующее вынашивание малыша.
Это связано с осложнениями, возникающими при ее протекании: спаечный процесс, снижение уровня ЛГ в фолликулах и крови, деформация маточных труб, повышение гормона эстрадиола.
По результатам многочисленных исследований был сделан вывод, что у пациенток с эндометриозом, прошедших любую из процедур ВРТ, практически в 70% случаев снижено качество ооцитов, их функция оплодотворения и неспособность бластоцист к имплантации.
Для лечения болезни чаще всего используют не один метод, а сочетание хирургии и гормонотерапии. Сперва под наркозом проводят гистероскопию, полностью удаляя очаги эндометриоза.
После на определенный срок назначают гормональное лечение, направленное на подавление выработки эстрогенов. В некоторых случаях, если нет противопоказаний (СИЯ, проблемы со щитовидкой и т.
д) рекомендованы радоновые ванны.
ПОЛЕЗНАЯ ИНФОРМАЦИЯ: Необходимые анализы на процедуру ЭКО для женщины
Как нарастить эндометрий перед ЭКО
Если диагноз эндометриоз женщине не поставлен, но слой эндометрия в определенный день не соответствует норме, то врач, как правило, назначает Прогинову и Девигель. Дозировку препаратов высчитывают в зависимости от дня менструального цикла и толщины слоя.
Кроме того, стоит придерживаться нескольких советов, которые помогут его нарастить:
- гирудотерапия;
- лазаротерапия;
- иглоукалывание;
- кислородный коктейль ежедневно;
- прогулки пешком в зеленой зоне минимум 30 минут;
- упражнения для укрепления мышц брюшной полости;
- перед ЭКО полезен отказ от употребления черного чая и кофе. Лучше всего принимать напитки, улучшающие кровообращение: зеленый чай с корицей, чай из листьев малины, сок апельсина, грейпфрута, тыквы, ананаса.
Уменьшаем слой эндометрия
В некоторых случаях слой оболочки матки намного превышает максимальные показатели. По желанию пациентки врач может рискнуть и провести перенос эмбрионов, но гарантировать положительный результат не станет. Уменьшить слой эндометрия можно тремя методами:
- хирургическим (гистероскопия);
- консервативным (Дюфастон, Крайнон, оральные контрацептивы, Кластилдегид);
- народным (отвар боровой матки, отвар из листьев земляники, сбор стручков фасоли, пастернака дикорастущего, сельдерея, хмеля и т.д.).
Решение врача
Очень часто только во время протокола ЭКО диагностируется несоответствие нормам размера маточного слоя. Если назначенное лечение во время цикла не принесло положительных результатов и репродуктолог считает, что такая толщина слоя не подойдет для пересадки (так как эмбрион не приживётся), то есть два выхода:
- Настоять на продолжении протокола, ведь все индивидуально и в медицине известно большое количество случаев, когда женщина со слоем в 5 мм или 21 мм благополучно беременела.
- Заморозить эмбрионы, найти причину уменьшения или увеличения слоя, пролечить ее, и только после этого провести криоперенос.
Эндометрий перед протоколом ЭКО: норма Ссылка на основную публикацию
Источник: https://EkoVsem.ru/procedura/podgotovka/jendometrij-pered-eko.html
Эко при эндометрите
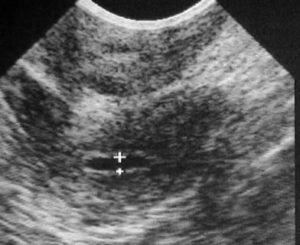
Здоровый эндометрий — один из залогов благополучного наступления и вынашивания беременности. Но все больше женщин сталкиваются с заболеваниями эндометрия и бесплодием. Можно ли забеременеть при патологиях эндометрия и как это сделать — рассказывает Виктория Викторовна Залетова, главный врач Клиники МАМА..
Многие из нас все чаще слышат диагноз «патология эндометрия». Что это значит, почему происходит, к каким последствиям может приводить, и — самое главное — как преодолеть эту патологию и забеременеть — узнаем прямо сейчас.
Анатомическая справка
Эндометрий — внутренняя слизистая оболочка матки, выстилающая ее мышечной слой, она состоит из железистой ткани и стромы — ткани-основы. Эндометрий — гормонозависимая ткань и его структура изменяется в соответствии с менструальным циклом женщины.
Основная функция эндометрия в репродуктивной системе женщины — успешная имплантация эмбриона, ведь для вынашивания беременности он должен закрепиться как раз на стенке эндометрия.
Поэтому патологии эндометрия зачастую приводят к бесплодию, при котором имплантация и благополучное вынашивание эмбриона становятся невозможны.
Но патология патологии рознь, и прежде, чем ставить диагноз «бесплодие», специалист диагностирует конкретное заболевание. Их может быть несколько.
Патологии эндометрия
Гинекологи-эндокринологи традиционно выделяют 2 доброкачественных нарушений эндометрия, в зависимости от природы их возникновения: воспалительные — эндометрит, и невоспалительные — гиперпластические процессы — гиперплазия эндометрия, полипы эндометрия, а также эндометриоз.
Возможно сочетание нескольких патологий в одном женском организме. Патология обусловлена, в первую очередь, нарушениями в работе эндокринной системы, во вторую — генетической предрасположенностью. Можно ли забеременеть при этих заболеваниях — вопрос, требующий индивидуального подхода специалиста.
Во многих случаях беременность возможна после лечения.
Эндометрит — воспаление тканей эндометрия, которое может быть спровоцировано инфекционными заболеваниями — в том числе, передающимися половым путем, а также инфекционным процессом окружающих органов. Чаще всего причиной становятся воспаления придатков, органов брюшной полости, а также последствия перенесенных хирургических операциях на органах малого таза.
При эндометрите происходит изменение клеток эндометрия (из-за воспалительного процесса), которое значительно снижает шансы на имплантацию эмбриона. Беременность реальна после лечения эндометрита. Особый случай — хронический эндометрит, который протекает бессимптомно.
Если заболевание привело к необратимым патологическим изменениям в структуре эндометрия — специалисты рекомендуют программу суррогатного материнства. Экстракорпоральное оплодотворение (ЭКО) при эндометрите с такими поражениями возможно только в случае вынашивания ребенка суррогатной матерью. Поэтому так важно своевременное лечение — как только врач установил диагноз.
Длительно существующий воспалительный процесс может приводить к поражению активного слоя эндометрия.
Говоря об эндометрите, необходимо обратить наше внимание на ситуацию, когда эндометрит диагностируют во время беременности. В таком случае необходимо незамедлительно начинать лечение. Продолжение воспалительного процесса может привести к поражению плодных оболочек эмбриона и его гибели.
Гиперплазия эндометрия — заболевание, при котором происходят структурные изменения слоев эндометрия. Выделяют основные типы гиперплазии эндометрия:
- железистая гиперплазия
- эндометрияжелезисто-кистозная гиперплазия эндометрияфиброзная гиперплазия
- эндометрияатипическая (является предраковым состоянием)
Причинами развития заболевания принято считать гормональные сбои, инфекции органов малого таза и генетический фактор. Беременность при гиперплазии эндометрия едва ли наступит без проведения курса лечения. Проблема все та же — в имплантации эмбриона на патологически измененной ткани.
Гиперплазия эндометрия диагностируется у многих женщин, столкнувшихся с проблемой бесплодия. Забеременеть при гиперплазии можно только после излечения: как естественным способом, так и при помощи экстракорпорального оплодотворения (ЭКО).
Стоит отметить, что даже минимальные патологические участки эндометрия нарушают способность эндометрия воспринимать оплодотворенную яйцеклетку, поэтому эффективное ЭКО возможно только после проведенного лечения с контролем излеченности.
Полипы эндометрия — очаговые доброкачественные разрастания его клеток. Полипы могут дислоцироваться как в самой матке, так и на ее шейке. Причины образования полипов характерны для всех патологий эндометрия: гормональные нарушения, инфекции мочеполовой системы, последствия перенесенных хирургических операций на матке, в том числе — искусственного прерывания беременности.
Прогноз на быстрое выздоровление и беременность при полипах во многом зависит от их месторасположения и количества. Даже единичные полипы в матке препятствуют наступлению беременности.
Нарушение имплантации эмбриона сводит к нулю все шансы на благополучное вынашивание беременности.
Если полипы расположены на шейке матки, могут возникнуть сложности с прохождением оплодотворенной яйцеклетки в матку, существует риск развития внематочной беременности. Таким образом, полипы в матке и нормальная беременность не совместимы.
Если полип диагностирован во время беременности, но она развивается нормально, он не представляют опасности для здоровья и жизни ребенка. Врач будет тщательно наблюдать беременность, но удаление полипа, вероятнее всего, назначит уже после родов. Если диагностирован полип шейки матки при беременности — зачастую рекомендуют противомикробную терапию.
Мы узнали, какие могут быть патологии эндометрия, и к каким последствиям они могут приводить. Теперь стоит поговорить о симптомах, диагностике и возможных методах лечения заболеваний.
Диагностика и лечение
Патологии эндометрия могут как сопровождаться выраженными симптомами: нарушениями менструального цикла, спонтанными кровянистыми или мажущими выделениями, болезненными менструациями, так и не проявлять себя вовсе. Многие женщины, пренебрегающие регулярными визитами к гинекологу, даже не догадываются о существовании заболевания в своем организме.
Медицинская диагностика включает несколько этапов:
- осмотр гинеколога
- ультразвуковое исследование (УЗИ) органов малого таза
- биопсию эндометрия с гистологическим исследованием полученного материала и определением чувствительности к антибиотикам
- гормональные исследования
- диагностическую гистероскопию
Диагностика может включать и дополнительные этапы, специалист должен понять, в чем причина развития заболевания. Ведь правильно поставленный диагноз — залог эффективного лечения.
Лечение, как правило, проводится в комплексе: новообразования удаляют хирургическим способом.
Далее рекомендуют консервативное лечение, направленное на восстановление работы эндокринной системы — гормональную, иммунную физиотерапию. В случае «воспалительных патологий» назначают лечение антибиотиками.
В любом случае эффективное лечение может рекомендовать только врач гинеколог-эндокринолог на основании тщательно проведенной диагностики.
Сделайте первый шаг — запишитесь на прием!
Источник: https://www.ma-ma.ru/encyclopedia/information-articles/patologiya-endometriya-i-beremennost-klinika-mama/
Причины образования кальцинатов в полости матки
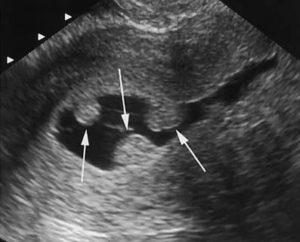
При нахождении соответствующих образований во время проведения УЗИ женщинам по понятным причинам становится очень интересно: кальцинаты в матке, что это такое, является ли это диагнозом, насколько опасно.
Гинеколог в большинстве случаев скажет, что само по себе данное состояние не является болезнью. Это следствие заболевания, хронических воспалительных процессов. Часто кальцинаты образуются на месте получения травм, например, после осложнений, возникших в связи с тяжёлыми родами.
Иногда их путают с полипами, поэтому здесь принципиально важен правильно поставленный диагноз.
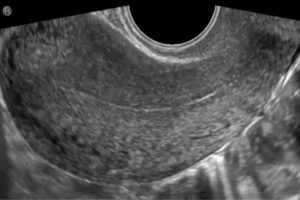
Кальцинаты представляют собой отложение солей кальция, локализированное в конкретной части матки. Может появляться на месте образования фиброматозных узлов, более определённые сведения можно будет узнать после сделанной гистероскопии. При ультразвуковом обследовании допустимо только с некоторой долей вероятности утверждать, что речь в данном случае идёт именно об кальцинате.
Физиологическая норма
Соли кальция содержатся в организме в растворённом виде. Это совершенно нормально, поскольку данный микроминерал принимает непосредственное участие во многих реакциях, он необходим для осуществления нормального обменного процесса внутри.
Учёные даже предполагают, что раньше люди употребляли данного вещества в три раза больше. Достаточное количество кальция позволяет не страдать от хрупкости костей, обеспечивает здоровье зубов, положительно влияет на состав крови, общее самочувствие.
Однако избыток солей кальция приводит к такому заболеванию как кальциноз.
Речь идёт об обызвествлении, происходящим в мягких тканях организма. Появление соответствующих отложений внутри матки является частным проявлением указанного процесса.
Также переизбыток обсуждаемого вещества может закончиться проблемами с суставами, образованием камней в почках, мочевом пузыре. При кальцинозе почки страдают чаще всего.
Поэтому обнаружение отложений в матке должно стать причиной визита к нефрологу для проверки состояния мочеполовой системы.
Противоречивые мнения
Необходимо отметить, что большинство учёных не могут выработать общую точку зрения на кальцинаты в матке.
Одни убеждены, что данный симптом является достаточно тревожным, способен свидетельствовать о серьёзной скрытой патологии внутри организма.
Другие полагают, что опасность подобных отложений многократно преувеличена, приводят в качестве подтверждения своего мнения статистику, свидетельствующую о многочисленных случаях благополучных родов с указанным отклонением.
Поэтому не стоит удивляться, столкнувшись с совершенно противоположными мнениями. Один гинеколог может посоветовать ничего не предпринимать, другой – рекомендовать препараты, которые позволят стабилизировать количество кальция в крови.
Отдельная группа учёных предлагает при обнаружении кальцинатов в мягких тканях организма добиваться специально нехватки соответствующих солей.
После этого тело может «потянуться» за восполнением, благодаря чему произойдёт самостоятельное рассасывание новообразований без дополнительного приложения усилий.
Однако с подобной практикой не согласна другая группа медиков. Они указывают на слабую контролируемость процесса. Трудно сказать, будет ли вызвана подобная реакция, в какие конкретно сроки.
Нехватка одного из важнейших составляющих нормального обменного процесса способна серьёзно сказаться на общем самочувствии. Как нетрудно догадаться – далеко не в сторону улучшения.
Если к кальцинатам в матке добавляются другие проблемы со здоровьем, например, пониженный иммунный статус, воспалительные процессы, то подобные эксперименты могут привести только к общему ухудшению. Поэтому являются нежелательными.
Решение проблемы
Достаточно разумным представляется вариант решения проблемы, при котором женщине предлагается провести комплексное обследование. Если имеется какая-то скрытая патология, хроническое гинекологическое заболевание, решившее дать о себе знать подобным образом, его необходимо выявить и работать с первопричиной. В любом случае, хуже от общей нормализации совершенно точно не будет.
Берётся также анализ крови, изучается общее количество кальция. Нередко корректируется диета в сторону увеличения натрия (особенно при его нехватке), уменьшения количества продуктов, содержащих первый микроминерал. Благодаря достижению подобного баланса можно предотвратить появление дальнейших новообразований.
Лечение может варьироваться в зависимости от возраста женщины, её общего состояния, того, планирует ли она рожать ребёнка в дальнейшем.
Матка беременной женщины претерпевает определённые трансформации. Она должна растягиваться благодаря естественной гибкости.
Однако кальцинаты лишают мягкие ткани подобной возможности, любое изменение размеров происходит травмирующим образом, вызывает сильные боли, иногда может открыться кровотечение.
По этой причине женщине желательно удалить сначала кальцинаты перед запланированной беременностью.
Хирургическое вмешательство допускается редко, при слабой выраженности проблемы образования могут быть удалены при выскабливании (чистке). Однако стоит именно в виду, что последняя названная процедура также способна провоцировать дальнейшее появление кальцинатов. Поэтому здесь следует быть осторожной.
Вопрос профилактики
Профилактика кальциноза в отношении матки может выражаться в здоровом, полноценном, сбалансированном питании. Никто не будет спорить: творог – действительно питательная еда, как и многие другие продукты, содержащие в себе кальций.
Однако злоупотребление любой пищей способно только нарушить естественный баланс, привести к усилению существующих проблем. Также стоит своевременно лечить любые заболевания, стараться избегать запускания патологий.
Хронические болезни опасны тем, что женщина нередко к ним привыкает, начинает воспринимать как естественную часть своей жизни. А это – совершенно не так, патология является сильным отклонением, с ней необходимо работать.
Источник: https://KabinetDoktora.com/patologii-matki/kalcinaty-v-matke-chto-eto-takoe.html
Как нарастить эндометрий перед ЭКО: норма толщины, что делать при тонком функциональном слое и при гиперплазии, выбор протокола
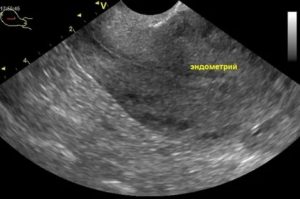
Вспомогательные репродуктивные технологии 10:14, 11 июня 2019
Эндометрий при ЭКО так же важен, как при естественном зачатии. Через несколько дней после переноса эмбрионов происходит их имплантация в матку.
Если толщина слизистого слоя будет недостаточной или избыточной, клетки не смогут прикрепиться. Поэтому женщинам с патологиями эндометрия назначают предварительную гормональную подготовку.
Если маточный слой останется тонким, перенос клеток в протоколе могут отменить, а полученные ооциты заморозить.
Идеальная толщина эндометрия для ЭКО
Эндометрий – это слой, который покрывает полость матки изнутри. Он является функциональным, а его состояние напрямую зависит от гормонального фона в женском организме. Во время менструального кровотечения происходит отделение эндометрия. Через несколько дней на базальном слое формируется новая слизистая оболочка.
ЭКО при тонком эндометрии завершится неудачей, поскольку эмбрион не сможет имплантироваться. Считается нормой, если к моменту переноса клеток функциональный слой имеет толщину от 9 до 11 мм. В таких условиях эмбрион может беспрепятственно внедриться в слизистую и продолжить благополучно развиваться.
Не делают ЭКО при тонком эндометрии. Женщинам с недостаточным показателем функционального слоя предварительно назначают гормональное лечение. Если подготовка не помогла, перенос отменяют. При толщине слизистой 7-8 мм вероятность успеха составляет всего 15%. Есть большой риск того, что здоровые и зрелые клетки погибнут в полости матки, поскольку не смогут закрепиться.
Для ЭКО также плохо, если толщина функционального слоя избыточная. Поэтому параметр строго отслеживается с помощью УЗИ и корректируется на протяжении всего протокола. Вероятность беременности становится ниже, когда слизистая достигает 14 мм. Такой слой считается не рецептивным и непригодным для имплантации.
Как нарастить слизистую оболочку матки перед процедурой
Есть разные способы нарастить эндометрий перед ЭКО. Если у пациентки недостаточная толщина слизистой оболочки, то врач это узнает в результате предварительного обследования.
При гипоплазии применяются гормональные препараты, а женщины самостоятельно стараются придерживаться диеты и используют всевозможные проверенные народные средства.
Повлиять на толщину функционального слоя могут многие факторы.
Способы улучшить прирост толщины слизистой:
- Повысить содержание эстрогенов. Увеличить толщину слизистого слоя и улучшить его состояние помогают эстрогены. В длинном протоколе ЭКО они не вырабатываются в организме женщины самостоятельно, поэтому наращивать эндометрий приходится с помощью лекарств. Для этого в индивидуальной дозировке назначаются препараты: Дивигель, Прогинова, Эстрожель, Эстрофем. Медикаменты усиливают пролиферацию клеток и позволяют получить нужную толщину.
- Повысить содержание прогестерона. Он не менее важен для эндометрия. Всем женщинам без исключения после взятия ооцитов назначается медикаментозная поддержка. Для этого используются препараты: Дюфастон, Утрожестан, Ипрожин, Крайнон. Они переводят слизистый слой из стадии пролиферации в секреторную и обеспечивают открытие «окна имплантации».
- Питание. Считается, что увеличить толщину эндометрия можно с помощью продуктов и специй. Усиливают пролиферацию ананасы, грейпфруты, молоко, малиновый отвар, имбирь, карри, мята.
- Образ жизни. Нет доказательной базы по поводу того, как влияет физическая активность и интимная жизнь на толщину функционального слоя матки. Однако на практике у женщин получается улучшить эндометрий с помощью коррекции образа жизни. Умеренная физическая активность и регулярные интимные отношения улучшают кровообращение в малом тазу. Это приводит к усилению пролиферации клеток, поскольку устраняются застойные процессы.
- Народные рецепты. Женщины, которые долго лечатся от бесплодия, широко используют растительные средства в виде отваров, настоев и настоек. Считается, что увеличить уровень эстрогенов в организме помогают травы, содержащие фитогормоны. К ним относятся: шалфей, боровая матка, красная щетка, малина.
Тонкий эндометрий и ЭКО не совместимы. В борьбе за успех все средства хороши. Однако перед наращиванием эндометрия необходимо проконсультироваться с врачом. Эффективность лечения зависит от причины патологического состояния слизистого слоя.
Выбор протокола ЭКО при тонком эндометрии
Программа ЭКО при тонком эндометрии выбирается индивидуально. Чаще всего патология обнаруживается задолго до вступления в протокол, что дает врачу возможность тщательно выбрать методику.
Чтобы получить контроль над гормональными процессами, при тонком эндометрии выбирают длинный протокол ЭКО. Такая программа позволяет заблокировать выработку своих половых гормонов и создать искусственный идеальный гормональный фон. Если есть проблемы со стороны мужчины, используется вспомогательная методика ИКСИ.
Короткий протокол несет риски, поскольку нельзя сказать заранее, как организм женщины отреагирует на лекарства. Короткий протокол не рекомендуется пациенткам, которые имеют гормональные нарушения, вызывающие гиперплазию или гипоплазию слизистого слоя.
Если после стимуляции и получения ооцитов толщина функционального слоя остается неудовлетворительной, перенос клеток отменяется. В этом случае полученные эмбрионы замораживаются, а женщине назначают обследование.
Перед вступлением в следующий протокол необходимо выяснить причину неадекватной реакции организма и устранить ее. В терапии применяются консервативные и хирургические методы.
Отложенный перенос клеток при гипоплазии имеет благоприятную перспективу.
После лечения пациентка может вновь вступить в программу ЭКО с использованием замороженных эмбрионов – криопротокол. При хорошей толщине слизистого слоя матки перенос клеток может быть выполнен в естественном цикле.
Подготовка к ЭКО с патологией эндометрия
Гиперплазия эндометрия и ЭКО тоже не совместимы. При чрезмерном росте слизистого слоя эмбрионы не смогут имплантироваться. Важно установить причину гиперплазии эндометрия. ЭКО проводится после лечения.
Для определения выполняются следующие процедуры:
- гистероскопия – детально оценивает состояние слизистого слоя матки перед проведением ЭКО;
- пайпель-биопсия – дает возможность взять небольшой участок слизистой для детального анализа;
- мазок из влагалища – выявляет инфекции и воспаления, которые часто становятся причиной проблем с эндометрием.
Улучшить эндометрий перед ЭКО помогает скретчинг. Во время процедуры на слизистую матки наносится несколько надсечек. Это повышает вероятность успешной имплантации эмбрионов при чрезмерном росте слизистого слоя.
Источник: https://MyZachatie.ru/vrt/endometrij-pri-eko.html
Кальцинаты в матке: причины образования, диагностика, лечение
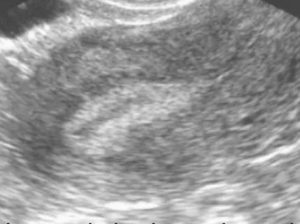
В медицинской практике кальцинаты определяют как отложения кальциевых солей. Причем происходить это может в полости различных органов. Нередко кальцинаты в матке обнаруживаются.
Матка является непарным полым органом, который состоит из трех слоев. Внутренним слоем является эндометриальный, представленный мощными мускулами. Наиболее широкий средний слой – миометрий. Наружным отделом маточной структуры является брюшина.
Описание
Кальцинаты в матке в разы чаще встречаются, нежели на брюшинном слое или в миометрии. Также нередко они обнаруживаются на маточной шейке. В каждом из таких случаев кальцинат представляет собой определенного рода защитную реакцию организма.
Соли, имеющие неорганические свойства, инкапсулируют участки, в которых наблюдается распад тканей. Тем самым предотвращается распространение процесса некротизации на другие участки.
Образование кальциевых отложений имеет вторичный характер, заболеванием в полном смысле этого понятия не является.
Очень распространены кальцинаты в матке. Медицинская статистика сообщает, что кальциевые отложения формируется примерно у 30% всех женщин, причем в большей части случаев процесс протекает без каких-либо внешних проявлений.
Причины образования
Все причины возникновения кальциевых отложений можно условно подразделить на несколько групп. В первую группу включены так называемые триггерные факторы возникновения, то есть те, которыми непосредственно обусловлено становление кальцината. Среди них:
- Поражения органов, расположенных в малом тазу, травматического характера. К таким поражениям относятся в том числе диагностические выскабливания, аборты хирургического характера, гистероскопии и другие схожие манипуляции. Они приводят к повышению вероятности инвазии маточных тканей патогенными микроорганизмами. Наибольшую опасность представляют собой полостные операции, проводимые на органе.
- Предрасположенность к развитию инфекционно-воспалительных поражений генетического и другого характера. К примеру, эндометриоз или эндометрит могут развиваться под воздействием отягощенной наследственности. Если у женщины имеется хотя бы одна больная родственница по восходящей линии в пяти поколениях, то вероятность возникновения кальциноза у женщин увеличивается до 30%, если же присутствуют две больные родственницы, то вероятность возрастает до 50%. К счастью, доминантным или аутосомно-рецессивным способом патология не наследуется. Передаваться могут только особенности системы репродукции.
- Стеноз цервикального канала и половых путей. Подобные нарушения становятся причиной рефлюкса менструальной крови и других выделений обратно в полость матки, в результате чего происходит застой этих веществ, в итоге значительно повышается вероятность развития инфекционного поражения (чаще всего — эндометрита).
- Плохие экологические условия в месте проживания женщины. Под воздействием экологических факторов может развиваться аденомиоз, являющийся фактором риска скопления солей кальция.
- Нарушения менструального цикла. В полости влагалища присутствует большое количество разнообразных бактерий, причем некоторые из них обладают патогенностью, способны поражать ткани и органы (вирус папилломы человека, герпетические агенты, микоплазмы, уреаплазмы, стафилококки, стрептококки и другие представители пиогенной флоры). При задержке менструации происходит застой крови, что способствует формированию среды, комфортной для размножения бактериальных агентов.
- Аллергические реакции на воздействие внутренних и внешних факторов. Чаще всего в подобном случае имеется в виду алиментарная причина, то есть неправильное питание и поступление антигенов в системный кровоток.
- Чрезмерно раннее или позднее начало половой жизни. Нежелательными для женского здоровья являются оба варианта. При позднем начале половой жизни повышается агрессивность микроорганизмов. При чрезмерно раннем – инициируются дистрофические процессы в органах малого таза. В результате повышается риск становления кальцинатов.
- Поздние роды. Могут сказываться негативным образом на состоянии матки, нередко вызывают анатомические изменения, способные приводить к отмиранию маточных тканей (полному, частичному).
- Патологические изменения в эндокринной системе. К ним относится также сахарный диабет, нарушения деятельности гипоталамуса, гипофиза, гипертиреоз, гипотиреоз и другие патологии.
- Патологические изменения в репродуктивной системе. В первую очередь провоцирующими факторами являются инфекционные заболевания: аднекситы, эндометриты и другие.
- Рубец на матке после кесарева. Кальцинаты могут возникать на рубце, который возник вследствие полостных операций на органе.
- Снижение местного, общего иммунитета. Неблагоприятная экология, стрессы, тяжелые физические нагрузки (провоцирующие избыточную продукцию кортикостероидов), частые вирусные респираторные болезни, переохлаждения.
Защитная реакция организма
Как уже было сказано, кальцинаты в матке представляют собой защитную реакцию организма. В основе механизма образования кальциевого отложения лежит инвазия маточных тканей инфекционного или вирусного характера.
Как только происходит поражение органа микроорганизмом или вирусом, резко возрастает вероятность развития гнойного воспаления. В подобном случае требуется инкапсуляция некротизированных тканей.
Именно такую роль выполняют кальцинаты рубца на матке после кесарева.
Ко второй группе причин возникновения патологии принято относить факторы, которые косвенно обуславливают начало процесса формирования отложения. Среди них выделяют:
- Злоупотребление алкоголем, табакокурением. Данные факторы негативно отражаются на состоянии тканей, иммунитета.
- Нерациональное питание, способствующее снижению иммунитета.
- Интенсивная потеря кальциевых ионов из костных структур.
- Ожирение. Наличие избыточной массы тела представляет собой фактор повышенного риска.
- Повышенный уровень кальциевых солей в крови. Такая ситуация является ненормальной, она чревата развитием кальциноза не только в матке, но и в других органах и тканях. Данный фактор нередко является провоцирующим при образовании кальцинатов в молочных железах, предстательной железе, почках, легких, аорте. Матка в данном случае подвергается нарушениям реже, однако в каждом таком случае можно говорить о множественных поражениях органа.
- Стрессовые ситуации. На фоне стресса снижается общий, местный иммунитет, так как происходит усиленная выработка кортизола, адреналина, норадреналина надпочечниками.
Перечисленные факторы не являются единственными, провоцирующими возникновение кальцинатов. Это следует учитывать при определении этиологии недуга.
Что такое кальцинаты, теперь понятно. Рассмотрим симптоматику.
Симптоматика
Кальцинаты в матке практически не проявляют себя какой-либо симптоматикой. Свидетельствовать о процессе отложения солей может присутствие слабых тянущих болей внизу живота.
Но, как правило, в большинстве случаев кальциевые отложения обнаруживаются инцидентально при проведении исследований по поводу других патологий или состояний. Чаще всего при кальцинозе выявляются симптомы основной патологии, которая стала провокатором становления кальцинатов.
В этом случае перечень вероятных симптомов очень обширен. Практика показывает, что чаще всего причиной становятся эндометрит и эндометриоз. Именно эти два заболевания обуславливают начало кальцификации.
Запись к гинекологу в женскую консультацию следует сделать в том случае, если возникло подозрение на развитие патологии.
Основные признаки воспаления
Основными признаками процесса воспаления в слизистых матки являются:
- Болезненность в нижнем отделе живота, которая может быть различной интенсивности. Когда процесс осложнен, преобладают боли стреляющего, ноющего, тянущего характера. Выраженность дискомфорта находится в прямой зависимости от степени агрессивности основного возбудителя, общего состояния иммунитета, места локализации поражения. Дискомфортные ощущения могут ирридировать в проекцию матки, поясницу, ноги, паховую область.
- Появление кровянистых выделений, имеющих неприятный запах. В некоторых случаях, что встречается крайне редко, экссудат может полностью состоять из гноя. Как правило, выделения имеют резкий гнилостный запах и цвет мясных помоев. По своему характеру они обильные.
- Нарушение цикла менструаций вплоть до задержки в неделю. Такая ситуация нормальной не является.
- Повышенная до фебрильных и выше отметок температура тела. Если недуг имеет хроническую форму, то может проявляться сравнительно легкая гипертермия.
- Симптоматика общей интоксикации: рвота, тошнота, головокружения, боли в голове.
- Отклонения в репродуктивной функции женщины. Фертильность не исключается, но может снижаться.
Чаще всего кальциевые отложения возникают на фоне длительно протекающего хронического эндометрита, в связи с чем клиническая картина может быть смазанной. В подобных случаях требуется срочная запись к гинекологу в женскую консультацию.
Диагностика кальцинатов
Диагностикой отклонения занимаются врачи-гинекологи, однако это не является первостепенной задачей. задача состоит в выявлении основной патологии, явившейся провокатором процесса становления кальцинатов. Чаще всего такой патологией является эндометрит, но не во всех случаях. Поэтому пациентке необходимо тщательно обследоваться.
Сбор анамнеза
Первичный прием предполагает сбор индивидуального и семейного анамнеза. Пациентка должна описать свои жалобы, срок давности их появления, характер.
Виды исследований
Затем требуется проведение бимануального исследования, осмотр половых органов при помощи зеркал. Кроме того, необходимы:
- Общее лабораторное исследование образцов крови для выявления классической картины воспаления, сопровождающейся повышением уровня лейкоцитов, скорости их оседания.
- Биохимическое исследование образцов венозной крови.
- Исследование органов, расположенных в малом тазу, при помощи ультразвука. Кальцинаты матки на УЗИ будут заметны.
- Рентгенография органов, расположенных в малом тазу. Кальцифицироваться могут как доброкачественные, так и злокачественные неоплазии.
- ИФА, ПЦР-диагностика. Позволяет выявить основной возбудитель патологии, если она имеет инфекционную этиологию.
- Мазки из цервикального канала, влагалища.
- Бактериологические посевы на присутствие питательных сред.
Данные исследования являются достаточными для выявления первопричин возникновения кальцинатов. В отдельных случаях показано КТ, МРТ.
Можно ли удалить кальцинаты в полости матки? Разберемся.
Терапия
Лечению кальцинаты не подлежат. Необходима терапия основной патологии. Заболеванием кальцинаты не являются, опасности сами по себе не несут, а лишь свидетельствуют о присутствии болезни. К прогрессированию кальцифицированные участки не склонны, поэтому их можно не удалять, а спокойно с ними жить.
Теперь стало понятным, что такое кальцинаты.
Источник: https://FB.ru/article/414252/kaltsinatyi-v-matke-prichinyi-obrazovaniya-diagnostika-lechenie