Как повысить АМГ для ЭКО: низкий и высокий антимюллеров гормон, норма у женщин для зачатия, с каким берут по ОМС, отзывы

В 2018 году произошли изменения в законодательстве, и процедура ЭКО стала доступна за счет средств общего медицинского страхования (ОМС).
К сожалению по нормам, воспользоваться этим правом могут не все женщины, неспособные зачать ребенка естественным путем.
Пациентка должна отвечать ряду критериев, среди которых уровень антимюллерова гормона (АМГ), который отвечает за вероятность положительного исхода искусственного оплодотворения.
Выполнить процедуру экстракорпорального оплодотворения за свои деньги можно практически при любых результатах анализов.
Врач может предостеречь, но отказать в проведении зачатия таким образом не может.
В том случае, если женщина хочет воспользоваться правом на рассмотрение своей ситуации на получение квоты, она должна быть готова к отказу, ввиду неперспективности проведения данной процедуры.
Какая должна быть у женщин норма показателя антимюллера
Антимюллеров гормон (АМГ), также иногда называется ингибирующим веществом Мюллера. Проверяется этот гормон у пациенток для уточнения вероятности их беременности: чем он выше, тем больше шансов у женщины забеременеть. На 2018 год этот показатель должен быть не ниже 1,0 для получения квоты на ЭКО.
Она выдается только тем женщинам, которые имеют достаточный уровень гормона, а значит и высокие шансы на зачатие. Такие меры направлены на сохранение бюджетных средств, за счет исключения из очереди на квоту пациенток, искусственное оплодотворение которых, скорее всего, не закончится положительно.
АМГ позволяет диагностировать проблемы с репродуктивным здоровьем у женщины
Необходимо уточнить, что в некоторых регионах значение минимально возможного для ЭКО уровня АМГ может отличаться от общего по стране. Информацию о ситуации в своем регионе необходимо уточнить в центре репродуктологии своего города или в местной женской консультации.
АМГ способствует росту тканей в период эмбрионального развития и по его значению специалист способен довольно точно спрогнозировать количество яйцеклеток, которые будут способны к оплодотворению. Концентрация антимюллерова гормона зависит от количества спящих фолликулов, а по ним можно определить репродуктивный потенциал.
Его норма для пациенток репродуктивного возраста может быть от 1,0 и до 2,5 нг/мл, что говорит об овариальном резерве женщины. Случается, что значение АМГ может доходить до 15 нанограмм на миллилитр, при таких показателях в ЭКО за счет средств ОМС будет также отказано.
В тех случаях, когда уровень АМГ выше 0,6669 нг/мл, но ниже 1,0, у женщины есть небольшой шанс на оплодотворение собственной яйцеклетки и она может обратиться в частную клинику, где врачи подберут для нее необходимый протокол ЭКО.
Особенности проведения процедуры при низком уровне гормона
У пациенток, уровень АМГ которых не достигает минимальной нормы, предполагается слишком незначительный рост фолликулов, а также недостаточная реакция на стимуляцию. Также, по результатам исследований, было доказано, что если уровень антимюллерова показывает мало гормона, может приводить к различным патологиям развития эмбриона.
Значения антимюллерова гормона
Женщинам, желающим провести ЭКО по ОМС, нужно быть готовыми к тому, что до тех пор, пока уровень АМГ не будет равен 1 или выше, комиссия откажет им в получении квоты.
В том случае, если уровень ингибирующего вещества Мюллера равен нулю или колеблется около этой отметки, стимулирование яичников бессмысленно.
Надо сказать, что на протяжении фертильного периода, значение АМГ остается практически неизменным.
Протокол ЭКО
При низком уровне АМГ могут применяться следующие протоколы ЭКО:
- японский протокол – стимуляция проходит по минимуму и с перерывами, в каждом цикле специалисты стараются получить 1-2 способных к оплодотворению яйцеклетки. Все полученные эмбрионы проходят криоконсервацию и подсаживаются в следующих циклах;
- эко в естественном цикле – не проводится стимуляция овуляции, либо она назначается в минимальном размере. В течение нескольких циклов специалисты стараются получить хотя бы одну яйцеклетку.
Пациенткам с низким овариальным резервом могут быть назначены препараты ХГЧ и ЛГ, эстрогены, андрогены, Л-аргинин, фитотерапия, а также улучшение микроциркуляции и даже гирудотерапия. Все эти процедуры и препараты в ОМС не входят, но после их применения наблюдается положительная динамика, и возрастают шансы на успешный исход ЭКО.
Уровень АМГ пациентки будет влиять на реагенты, которыми будет проходить стимуляция овуляции.
Экстракорпоральное оплодотворение без гормональной терапии
Пациенткам, чей уровень ингибирующего вещества Мюллера меньше нормы, в естественном цикле будет использован подходящий протокол ЭКО. Это делается в тех случаях, когда женщине, не способной к зачатию естественным путем, противопоказаны гормональные препараты, либо в ситуации, когда в результате стимуляции не предполагается рост более одного фолликула.
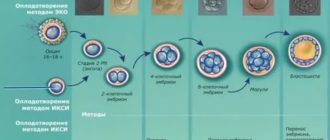
Стадии созревания фолликулов и периоды действия гормонов
ЭКО без гормональной терапии проводится преимущественно пациенткам старше репродуктивного возраста, то есть до 30 лет, а также женщинам с низким овариальным циклом.
Эмбрион, полученный из одной качественной оплодотворенной яйцеклетки, может быть подвергнут криопротоколу или перенесен в свежем цикле.
Также существует практика перенесения в полость матки эмбрионов, накопленных в естественных циклах.
Проведение всех осмотров, дополнительных приемов специалиста, а также сдачу анализов пациентка берет на себя. В ЭКО по ОМС входят только: первичный прием репродуктолога, стимуляция овуляции.
Маленький уровень АМГ и высокий ФСГ
Помимо достаточного значения АМГ при сдаче анализов на ЭКО необходимо будет выяснить какой уровень фолликулостимулирующего гормона гипофиза (или ФСГ). Выработка ФСГ стимулирует рост фолликулов и яйцеклеток. В случае, если АМГ понижен, как правило, повышается ФСГ, что неблагоприятно сказывается на зачатии: качество яйцеклеток недостаточно для оплодотворения.
Ориентировочное содержание АМГ у мужчин и женщин в зависимости от возраста
В данной ситуации проведение процедуры ЭКО невозможно, либо нужно использовать донорскую яйцеклетку.
К сожалению, в 2018 году использование донорского материала в ОМС не входит и пациентке придется самостоятельно оплачивать все расходы.
Высоким считается уровень ФСГ более 10 нанограммов на миллилитр.
Если значение и АМГ, и ФСГ невысоко, то все-таки существует небольшая вероятность зачатия. Процедура искусственного оплодотворения будет проведена с минимальной стимуляцией и в случае, если есть шанс на получение нескольких клеток.
Выводы
- От уровня АМГ зависит репродуктивный потенциал женщины. По его концентрации специалист может определить количество способных к оплодотворению яйцеклеток.
- На 2018 год значение АМГ для ЭКО по ОМС должно быть не менее 1,0 и не более 2,5 нг/мл, хотя в каждом отдельном случае решение о квоте выносится индивидуально.
- К женщинам с низким уровнем антимюллерова гормона могут быть применены японский протокол и протокол ЭКО в естественном цикле. Также, им могут быть назначены различные гормональные препараты и направленные на улучшение микроцеркуляции процедуры.
- Экстракорпоральное оплодотворение в естественном цикле используется, в основном, для пациенток старше 30 лет, а также для тех, кому противопоказаны гормональные препараты.
- При уровне ФСГ более 10 нг/мл проведение ЭКО невозможно.
Источник: https://VseStr.com/lichnoe/meditsinskoe/obyazatelnoe/eko/norma-znachenij-urovnyu-amg-obyazatelnomu-meditsinskomu-strahovaniyu-oms.html
Идеальное соотношение ЛГ и ФСГ: норма в таблице
При выявлении причин бесплодия всегда назначается анализ крови на соотношение лютеинизирующего и фолликулостимулирующего гормонов.
Соотношение ЛГ и ФСГ дает врачу информацию об имеющихся проблемах и помогает определиться с дальнейшими действиями. Два анализа необходимо сдавать в одном менструальном цикле. Полученные результаты должны быть рассмотрены в комбинации.
Такой вид исследования определяет, равно ли количество гормонов, или преобладает ли один над другим.
Результат анализа на соотношение ЛГ и ФСГ является показателем деятельности органов репродуктивной системы.
Фолликулостимулирующий гормон
Фолликулостимулирующий гормон еще называют фоллитропином. Это вещество вырабатывается передней долей гипофиза. Выполняет важнейшие функции, регулируя работу женской половой системы. ФСГ поддерживает активность половых желез, оказывая на них стимулирующее воздействие и способствуя росту граафовых пузырьков, из которых впоследствии выходят зрелые яйцеклетки.
Концентрация фоллитропина растет в течение нескольких дней после окончания очередной менструации и определяет доминантный фолликул. Это вещество отвечает за процесс его созревания и роста.
Норма ФСГ
Результат анализа на ФСГ зависит от дня цикла, в который был осуществлен забор крови. Увеличение уровня фолликулостимулирующего гормона происходит после окончания месячных и до того момента, когда доминантный пузырек достигнет размеров, соответствующих 20-22 мм.
Нормой при овуляции считается показатель ФСГ от 4,7 до 21,5 мМе/мл.
Уровень содержания фоллитропина, ЛГ и других половых гормонов варьирует на протяжении всего цикла. У каждой пациентки свои нормальные показатели, зависящие от возраста, состояния здоровья, настроения, образа жизни и других индивидуальных особенностей.
Оптимальное время для проведения исследования на ФСГ – это начало менструального цикла. Норма ФСГ в фолликулярной (фолликулиновой) фазе считается показатель от 3,5 до 12,5 мМе/мл. Следует учитывать, что в разных лабораториях нормальные значения могут различаться.
В этой таблице показаны нормальные (референсные) показатели ФСГ для мужчин и женщин в разные фазы цикла.
Лютеинизирующий гормон
Другое название лютеинизирующего гормона – лютеотропин. Его выработка осуществляется железами внутренней секреции и головным мозгом. Вещество регулирует деятельность органов репродуктивной женской системы. Основное предназначение лютеотропина – это стимуляция овуляции в соответствующем периоде, а также создание оптимальных условий для прикрепления оплодотворенной яйцеклетки.
У женщин лютеотропин стимулирует синтез эстрогенов, а у мужчин усиливает процесс выработки андрогенов.
Норма ЛГ
Для первой фазы характерны пониженные показатели ЛСГ, соответствующие 2,4-12,6 мМе/мл. Такие параметры обеспечивают нужную концентрацию эстрадиола для разрастания клеток эндометриального слоя.
Увеличение уровня лютеотропина отмечается ближе к овуляции и достигает пика за несколько часов до ее наступления. Затем содержание гормона постепенно снижается.
Одновременно активизируется источник прогестерона в лютеиновой фазе.
В этой таблице показаны нормы ЛГ для женщин (референсные значения) в разные фазы цикла.
Нормальный уровень ЛГ для мужчин 1,7 — 8,6 мМЕ/мл.
ЛГ выше нормы: что это значит
Повышенный уровень лютеинизирующего гормона в первой фазе часто указывает на истощенные яичники, либо на синдром поликистозных яичников. Но следует знать, что на основании одного лишь анализа диагноз поставить невозможно. Необходимо детально обследовать пациентку, чтобы исключить эти патологии.
Правила сдачи анализов на ЛГ и ФСГ
Сдавать кровь на лютеотропин и фоллитропин необходимо в нескольких случаях:
- нарушения менструального цикла;
- эндокринные патологии;
- болезни органов половой системы;
- бесплодие.
Результаты этих анализов по-отдельности малоинформативные, поэтому с их помощью будет сложно определить, в чем суть проблемы. По этой причине врачи рассматривают их в совокупности.
Необходимо ознакомиться с правилами сдачи крови, чтобы результаты были максимально правильными. Показатели гормонов меняются постоянно, и нужно знать, в какой именно день являться в лабораторию.
Наиболее подходящий временной промежуток – с третьего по пятый день менструального цикла. В иных случаях коэффициент соотношения окажется искаженным.
Чтобы анализы показали наиболее точный результат, нужно строго соблюдать все предписания перед сдачей крови.
Перед исследованием необходимо придерживаться нескольких рекомендаций:
- Не употреблять алкоголь за неделю до анализа.
- Не принимать в пищу жирные блюда, острое, жареное, соленое.
- Избегать физических нагрузок.
- За три дня до исследования не совершать половых актов.
- В день сдачи крови не курить и сохранять спокойствие, так как эмоциональное перенапряжение может исказить результаты.
- После последнего приема пищи перед забором крови должно пройти не менее шести часов.
Для исследования берут кровь из вены. Расшифровывать результаты нужно исходя из норм лаборатории, в которой происходило проведение анализа.
Нормальное соотношение гормонов для зачатия
ЛГ и ФСГ меняют свое соотношение на протяжении всего месячного цикла. Сразу же после окончания менструации начинается фолликулярная фаза.
Для данного периода свойственно преобладание вещества, отвечающего за стимуляцию активности половых желез. До 6-9 дня цикла отмечается повышенная концентрация фоллитропина и пониженный уровень лютеинизирующего гормона.
Когда завершается овуляция, начинается лютеиновая фаза. В это время, наоборот, количество ФСГ идет на спад, а ЛГ повышается.
На графике видно, как повышаются ЛГ и ФСГ в момент выхода яйцеклетки из фолликула в конце фолликулярной фазы. Нормальное соотношение этих гормонов друг к другу показано справа от графика.
До достижения подросткового периода выработка этих гормонов происходит в одинаковом количестве, следовательно, их соотношение равно единице. После появления первых месячных уровень лютеотропина и фоллитропина постепенно увеличивается.
По истечении одного года коэффициент соответствует 1,5, а еще через год – 2.
Если репродуктивная система работает нормально, то соотношение лютеинизирующего и фолликулостимулирующего гормонов должно составлять до 2,5.
Половые железы функционируют правильно при оптимальном соотношении данных веществ. При выявлении отклонений, в частности при увеличении выработки этих гормонов, очень важно своевременно принять соответствующие меры для уменьшения концентрации. Методы решения проблемы зависят от факторов, которые стали причинами нарушений.
Что означает неправильное соотношение
Для установления коэффициента соотношения фоллитропина и ЛГ показатели лютеотропина делятся на ФСГ. Полученные результаты должны укладываться в диапазон между 1 и 2,5. Увеличенный коэффициент всегда свидетельствует о наличии патологических процессов в репродуктивной системе.
Распространенные причины дисбаланса:
Важно понимать, что на результаты анализов сильно влияет настроение пациентки, прием каких-либо медикаментов, физическое перенапряжение и др. Поэтому к подготовке к сдаче анализов нужно подойти ответственно.
Заниженные значения обычно свидетельствуют об отсутствии овуляторных процессов. Если повышенный коэффициент отмечается после наступления климакса, то это является нормой.
Нормализация гормонального фона перед зачатием
Подготовка к предстоящей беременности предполагает тщательное обследование пациентки, включающее в себя анализы крови на гормоны. Метод коррекции зависит от того, насколько отклоняется от нормальных значений коэффициент между фоллитропином и лютеинизирующим гормоном. При чрезмерно повышенных показателях используются современные и эффективные методы терапии бесплодия.
При планировании зачатия гормональную систему приводят в порядок при помощи следующих средств:
- Снижение физической активности.
- Применение гормональных средств, для регуляции работы яичников.
- Налаживание режима сна.
- Меры по снижению веса (при его избытке).
- Устранение стрессовых условий и ситуаций.
Ожирение – это один из злейших врагов баланса гормонов в организме, поэтому нужно поддерживать нормальную физическую форму, правильно питаться.
Кроме того, при отсутствии ночного сна часто возникает дисбаланс, поскольку большая часть гормонов синтезируется именно в ночное время. Неизбежно нарушается процесс производства ФСГ и ЛГ, их соотношение изменяется не в лучшую сторону.
Соотношение ЛГ и ФСГ у мужчин
Данные вещества вырабатываются не только в женском организме, но и в мужском. Но у мужчин эти гормоны выполняют другие функции:
- ЛГ участвует в производстве тестостерона, а также отвечает за выработку семенной жидкости.
- ФСГ у мужчин обеспечивает нормальную работу семенников, способствует развитию спермий.
Соотношение между фоллитропином и лютеотропным гормоном у мужчин не имеет большого значения. Оно важно только в женском организме, особенно при планировании беременности. Концентрация ФСГ и ЛГ у мужчин определяется индивидуально.
Уровень фоллитропина у представителей сильного пола должен соответствовать диапазону от 1,5 до 12 мЕд/л, а лютеотропина – от 0,5 до 10 мЕд/л.
Источник: https://ekobesplodie.ru/gormony/idealnoe-sootnoshenie-lg-i-fsg-norma-v-tablitse
Фсг норма для эко

Перед применением искусственного метода оплодотворение, такого как экстракорпоральное оплодотворение, супружеская пара в обязательном порядке проходят определенные исследования. Одним из таких является исследование на уровень содержания фолликулостимулирующего гормона в организме.
Фолликулостимулирующий гормон это гормон продуцируемый железой эндокринной системы, отвечающий за выработку эстрогена и стимуляцию фолликулов в яичнике.
У мужчин этот гормон отвечает за сперматогенез, участвует в развитии извитых семенных канальцев. Мужчины, как правило, имеют установившийся уровень гормона, отклонения будут свидетельствовать о первичной недостаточности яичек или других патологических процессах в организме. Для мужчин считается нормой, с учетом данных разных источников, уровень ФСГ от 1,5 мМЕ/мл до 12,4 мМЕ/мл.
Иследование
Исследование на уровень данного гормона необходимо для определения:
- причин бесплодия (с одновременным исследованием уровня ЛГ, тестостерона, прогестерона, эстрадиола);
- фазы менструального цикла (наличие климакса);
- причины уменьшения количества сперматозоидов, причины нарушения развития сперматозоидов;
- полового развития;
- причины нарушений в работе половой системы;
- эффективности проведенной гормональной терапии.
Уровень фолликулостимулирующего гормона у женщины нестабилен и зависит от фазы менструального цикла. Так в фолликулярной фазе уровень гормона от 1,8 до11,3 мМЕ/мл, в фазе овуляции от 4,9 до 20,4 мМЕ/мл, а в лютеиновой фазе от 1,1 до 9,5 мМЕ/мл.
Исходя из данных, пик подъема уровня гормона приходится на фазу овуляции, а затем отмечается снижение. Результат исследований очень важен в постановке диагноза, поэтому следует сдавать крови в первой фазе менструального цикла, рекомендуются дни с 3 по 5 день цикла.
Высокий или низкий уровень данного гормона определяется при таких патологических состояниях:
|
|
|
Результат
Точный результат исследования ФСГ важен для дальнейшей тактики лечения и на его показаниях основывается выбор стимуляции в протоколе ЭКО. Достоверным результатом является результат после проведения нескольких исследований. Неверная трактовка анализа может привести к неправильному выбору тактики лечения, что повлечет за собой последствия.
Определение фолликулостимулирующего гормона перед ЭКО масштабно используется для оценки реакции яичников на проводимую в протоколе стимуляцию суперовуляции. Это дает возможность проанализировать вероятность зачатия и наступления беременности с помощью ЭКО.
Однако до сих пор не прекращаются споры среди медиков о том, что результат анализа является базовым анализом для дальнейшей тактики ведения протокола.
ЭКО при высоком ФСГ, а точнее подготовка к протоколу ЭКО следует отложить на некоторое время. Женщинам, которые планируют проведение оплодотворения в начальной стадии необходимо провести гормональную терапию, препаратами эстрогена. Высокий уровень фолликулостимулирующего гормона говорит о преждевременном старении яичников и снижению выделения яйцеклеток.
Наличие того факта, что у вас высокий уровень фолликулостимулирующего гормона не говорит о том, что наступление беременности совсем не возможно. Просто в этом случае понадобится немного больше времени и усилий. Врачи убеждены, что высокий ФСГ и ЭКО возможны при использовании длинного протокола.
Для женщин с высоким содержанием ФСГ в сыворотке крови рациональнее будет проводить ЭКО в естественном цикле. При использовании этого метода введение ХГЧ рекомендуется на 3,а протокол не нарушает естественный уровень гормонов и позволяет получить яйцеклетки высокого качества.
Медики утверждают, что чем выше показатели ФСГ, тем ниже уровень эстрогенов в организме женщины и это является проблемой для зачатия. Поэтому перед началом протокола рекомендуют высокий цифры ФСГ понизить до 10 мМЕ/мл.
С учетом того, что деятельность фолликулостимулирующего гормона очень тесно взаимосвязана с антимюллеровским гормоном, стоит брать и его показатели при выборе метода экстракорпорального оплодотворения. Чаще всего, при повышенном ФСГ наблюдается низкий уровень АМГ.
Низкое содержанием АМГ говорит о том, что ответ яичников на стимуляцию будет очень слабым, а значит шанс на получение необходимого количества яйцеклеток значительно снижается и полученные клетки будут плохого качества. Это отразится на развитии эмбриона и может привести к генетическим заболеваниям.
Эко при повышенном ФСГ и низком АМГ, как правило, проводится с применением двух протоколов: длинного и короткого. Однако как показывает практика, за помощью обращаются женщины уже с высоким уровнем ФСГ, а это значительно снижает возможность наступления беременности.
При высоких цифрах от 40 мМЕ/мл и выше означает невозможное наступление беременности в протоколе ЭКО, так как это может свидетельствовать об ановуляции и стимуляция в этом случае не поможет. Что касательно низкого уровня АМГ, то многолетняя практика показывает незначительное влияние на приживаемость эмбрионов.
Но может оказать влияние при стимуляции, ответив малым количеством яйцеклеток. ЭКО с высоким ФСГ возможно только с применением донорских яйцеклеток.
В том случае, когда АМГ повышен и повышен ФСГ, врачрепродуктолог назначает стимуляцию с большой осторожностью просчитывая тактику, дозы выбирая препараты очень индивидуально, так как спешка и неосторожность в этом вопросе может привести к страшным последствиям. Одним из таких является синдром гиперстимуляции яичников. Эко и повышенный ФСГ возможно.
Но с минимальной дозой гормонов при стимуляции, а это не дает уверенности в том, что полученная яйцеклетка будет жизнеспособна. Исходя из этого, конечно лучший результат и допустимость успеха будет в случае, когда фолликулостимулирующий гормон будет в норме. Наряду с нормальным уровнем ФСГ антилюмеллеров гормон тоже должен быть в норме. При таком гормональном фоне процент успешного протокола ЭКО значительно возрастает. Нормальным значением уровня ФСГ у женщин нельзя сказать единую цифру. Показатели меняются, как уже говорилось в зависимости от фазы, но Фсг норма для эко считается 10 мМЕ/мл.
Доказано, что у женщин с показаниями ФСГ свыше 25 мМЕ/мл процент зачатия очень низок даже с применением вспомогательных репродуктивных технологий. В случае, если уровень ФСГ составляет 15мМЕ/мл так же процент зачатия очень низок.
Необходимо отметить малое количество фолликулов и соответственно меньшее количество эмбрионов возможно как у женщин с высоким, так и с низким содержанием ФСГ.
Благодаря исследованиям и данным статистики можно с уверенностью сказать, что женщины в возрасте более 40 лет имеют самый низкий процент вероятности зачатия с помощью ЭКО из-за слишком высокого содержания ФСГ либо вынашивание до 20 недели. Однако многие врачи-репродуктологи основываются на разных границах норм показаний содержания фолликулостимулирующего гормона.
Таким образом, для каждой протокола ЭКО главным моментом является определение количества гормонов в сыворотке крови. ФСГ норма при ЭКО составляет не менее 10мМЕ/мл. При наличии определенных патологий и при получении результатов проведенных исследований, в которых указаны такие показатели гормонов, дает возможность подать заявление на получение квоты для проведения ЭКО по ОМС.
Источник: https://registr-eco.ru/temyi/chto-takoe-eco-ekstrakorporalnoe-oplodotvorenie/analizyi-pri-eko/fsg-norma-dlya-eko.html
Какой должен быть фсг и лг для эко
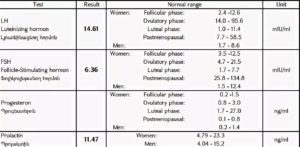
При выявлении причин бесплодия всегда назначается анализ крови на соотношение лютеинизирующего и фолликулостимулирующего гормонов.
Соотношение ЛГ и ФСГ дает врачу информацию об имеющихся проблемах и помогает определиться с дальнейшими действиями. Два анализа необходимо сдавать в одном менструальном цикле. Полученные результаты должны быть рассмотрены в комбинации.
Такой вид исследования определяет, равно ли количество гормонов, или преобладает ли один над другим.
Результат анализа на соотношение ЛГ и ФСГ является показателем деятельности органов репродуктивной системы.
Нормы гормонов ФСГ, ЛГ, эстрадиола для ЭКО

Гормональный мониторинг в программе ЭКО производится в трех этапах:
Наиболее важные из них – первичное обследование и заключительный этап, когда нужно взвесить все «за» и «против» переноса в стимулированном цикле или сделать сегментированный цикл (с перерывом).
- Какие виды мониторинга существуют?
- Гормоны во время ЭКО
- Гормоны перед ЭКО
- Когда сдавать гормоны для ЭКО?
- Гормоны для ЭКО норма
- Стимуляция овуляции
- Синдром гиперстимуляции
- Естественный цикл
- Нормы для для переноса эмбрионов
Какие виды мониторинга существуют?
- Традиционным является ультразвуковой мониторинг яичников. При этом доктор во время УЗИ измеряет диаметр фолликулов: лидирующих в развитии и когорту, догоняющих «лидеров». Диаметр измеряют в двух перпендикулярных направлениях, таким образом, доктор понимает, как стимуляция влияет на созревание яйцеклеток, есть ли необходимость в коррекции дозировок или замене препаратов.
Размер фолликулов «подсказывает» срок назначения триггеров овуляции.
- Ультразвуковой мониторинг слизистой матки. С помощью исследования доктор оценивает качество эндометрия – толщину, структуру. Толщина эндометрия – важный параметр о принятии решения о подсадке.
- Гормональный мониторинг – исследование крови на уровень женских половых гормонов во время стимуляции.
Гормоны во время ЭКО
Гормональный мониторинг предполагает получение результатов в день, когда анализ был сдан. Лаборант «дает» ответ через 2 часа после постановки пробы. Такой мониторинг за гормонами во время ЭКО имеет ценность, так как позволяет вовремя скорректировать лекарственные дозы препаратов для индукции овуляции.
Репродуктивные гормоны:
Причины биохимической беременности после ЭКО
Самые главные гормоны для ЭКО это:
- пролактин;
- эстрадиол;
- лютеинезирующий гормон, он отвечает за овуляцию.
Собственно выход яйцеклетки из фолликула происходит во время лютеинезирующего «пика», когда концентрация гормона – максимальна.
Биохимическая беременность после ЭКО
Пику ЛГ – предшествует «пик» эстрадиола. Фолликул растет под влиянием эстрадиола и достигает своего максимального размера во время пиковой концентрации. Эстрадиол по механизму положительной обратной связи влияет на гипофиз, что стимулирует его вырабатывать ЛГ. Именно высокая концентрация эстрадиола запускает овуляцию.
Как только произошла овуляция уровень ЛГ и эстрадиола резко падает, а прогестерон, который начинает вырабатываться желтым телом (на месте произошедшей овуляции) начинает «расти».
От уровня прогестерона будет зависит произойдет имплантация эмбриона после ЭКО или нет (такая же взаимосвязь при естественной беременности, внутриматочной инсеминации).
Гормоны перед ЭКО
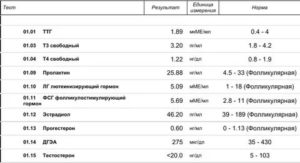
В программу ЭКО не могут взять женщину, если у нее есть гормональные нарушения. Ниже приведен список гормонов, которые нужно сдать перед ЭКО в виде таблицы. Первые три пункта – обязательны для всех. Остальные гормоны сдают по показаниям.
Гормоны для ЭКО (норма) и сроки для сдачи анализов
| Гормоны | Единицы измерения | Срок, когда нужно сдать анализ |
| ФСГ | 1,37-9,90 мЕд/л | Со 2 по 4 день цикла |
| АМГ | 2,1-7,3 нг/мл | Любой день цикла |
| ЛГ | 1,68-15 мЕд/мл | Со 2 по 4 день цикла |
| Пролактин | 109-557 мЕд/мл | С 1 по 10 день цикла |
| Андрогены:
тестостерон общий |
0,7–3 нмоль/л | С 1 по 10 день цикла |
| ДЭАС | 30 — 333 мкг/дл | С 1 по 10 день цикла |
| 17-OH прогестерон | 0,2-2,4 нмоль/л или 0,07-0,80 нг/мл | С 1 по 10 день цикла |
| ТТГ (абсолютно всем) | 0,4-4,0 мкМЕ/мл | Любой день цикла |
| Т4 свободный | 0,8-1,8 пг/мл или 10-23 пмоль/л | Любой день цикла |
| Антитела к ТПО | 0-35 МЕ/мл или 5,5 Ед/мл | Любой день цикла |
Когда сдавать гормоны для ЭКО?
Всегда гормоны сдают строго натощак (прием продуктов и жидкости может искажать результаты) в утренние часы, потому что на протяжении суток их уровень меняется.
Андрогены сдают строго в 8 часов утра по местному времени!
Для того чтобы правильно сдать анализы предварительно нужно ознакомиться с требованиями. От достоверности результатов зависит успех ЭКО: правильно подобранные препараты, их дозы, схема назначения препаратов.
При выявлении отклонения от нормы гормонов щитовидной железы, перед ЭКО нужно откорректировать и привести гормоны «щитовидки» к норме.
Когда женщина уже вступает в протокол, доктор может назначить повторный анализ на гормоны (если есть показания).
Например, если вы корректировали уровень гормонов щитовидной железы, доктор должен убедиться, что результат достигнут, и ваши гормоны пришли в норму.
Если на УЗИ репродуктолог не видит антральных фолликулов, то он должен попросить вас пересдать анализ крови на маркеры овариального резерва: АМГ, ФСГ, ЛГ.
Если на УЗИ видна большая киста желтого тела или остаток кисты желтого тела и нужно понять – она гормональноактивная или нет, то потребуется повторно сдать кровь на прогестерон.
Результаты повторного обследования станут решающими – возьмут женщину в протокол в этом цикле или нет. Или стоит выбрать другое, более подходящее время для стимуляции.
Гормоны во время стимуляции овуляции
С началом медикаментозной индукции овуляции эстрадиол «ступает в свои права». Вещество вырабатывается гранулезными клетками растущего фолликула. Естественно, с ростом граафового пузырька (фолликула) концентрация эстрадиола увеличивается. По цифровому количеству эстрадиола, можно предположить, какое количество яйцеклеток созревает в яичниках.
В среднем на 1 ооцит концентрация гормона составляет 800-1000 пмоль\л. Его уровень увеличивается вдвое каждые 48 часов. В 90% случаев эта закономерность срабатывает.
Но у каждого организма есть свои особенности – особенности гормонального синтеза, гормональной трансформации в печени, поэтому не всегда на практике получают предполагаемое количество яйцеклеток.
Очень тщательно следят за уровнем эстрадиола в протоколах, когда в анамнезе были неудачное ЭКО и при подозрении на синдром гиперстимуляции.
Гормоны ЭКО при синдроме гиперстимуляции
Высокий эстрадиол – маркер гиперстимуляции яичников, но УЗИ более информативно в этом плане, потому что можно увидеть большие, увеличенные яичники со множеством фолликулов (более 15 с каждой стороны).
У ряда пациенток редко, но бывают такие парадоксальные «ответы» организма на стимуляцию. Тогда цикл сегментируют и перенос эмбрионов проводят в следующем цикле, а эмбрионы замораживают.
Эмбриология достигла колосального уровня развития, когда без ущерба для бластоцист можно провести криоконсервацию и успешно разморозить эмбрионы для подсадки в то время, когда будет необходимо.
Гормоны ЭКО в естественном цикле
При ЭКО в естественном цикле (ЕЦ) главенствующую роль отводят ЛГ. Во время ЕЦ растет 1 фолликул в естественных условиях. ЭКО в ЕЦ проводится при низком ответе яичников на стимуляцию, трубном факторе бесплодия, эндометриозе, резекции яичников в прошлом.
В этом случае выбирается тактика наблюдения за лютеинезирующим гормоном. Пиковая концентрация – это «подсказка» репродуктологу, что пора делать пункцию яичников, чтобы не упустить единственную созревшую яйцеклетку. Подъем ЛГ. начинается за 36 часов до овуляции.
Гормоны ЭКО для переноса эмбрионов
Основной гормон, который влияет на имплатнацию – прогестерон. Под его действием в матке растут пиноподии – микровыросты слизистой, которые контактируют с эмбрионом и «позволяют» ему прикрепиться. Слизистая матки для прикрепления эмбриона должна быть с открытым имплантационным окном. Известно 3 состояния эндометрия:
- предрецептивный;
- рецептивный;
- пострецептивный – рефрактерный, который возникает в ответ на резкое повышение уровня прогестерона.
Уровень ХГЧ после ЭКО по дням после переноса
Окно имплантации при искусственном оплодотворении – открывает репродуктолог с помощью внутривлагалищного назначения препаратов прогестерона после пункции.
Но бывает, что под действием стимуляции большой уровень гормонов приводит к перераспределению – яичниковому синтезу прогестерона раньше, чем необходимо.
И уровень прогестерона повышается, а окно имплантации начинает открываться раньше – не синхронно с развитием эмбриона. В норме «имплантационный диалог» происходит на 5-6 сутки после пункции.
При бурном ответе яичников прогестерон может быть высоким за счет конверсии части эстрадиола в прогестерон. И этот прогестерон уже начинает открывать окно имплантации раньше положенного срока.
Анализ на гормон прогестерон нужно сдать на момент назначения триггера овуляции, когда разрешающую дозировку ХГЧ (внутримышечно делают инъекцию). В этот день прогестерон должен быть низким, чем ниже, тем лучше.
Антимюллеров гормон у женщин
Оценка качества эмбрионов для переноса
Как вести себя после переноса эмбрионов?
Лапароскопия перед ЭКО
Как подготовится к ЭКО?
Дети ЭКО — последствия
Виды протоколов ЭКО
Длинный протокол ЭКО
Короткий протокол ЭКО
Источник: https://stanumamoy.com.ua/normy-gormonov-fsg-lg-jestradiola-dlja-jeko/