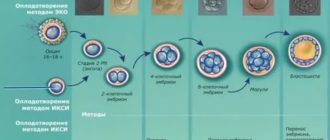
Как правильно подготовиться к зачатию и беременности после 30, после 35 лет: с чего начать, все нюансы планирования

› Беременность и роды
23.01.2020
Правильное планирование беременности после 35 лет: с чего начать начать паре и можно ли обойтись без особых проблем? Здесь все индивидуально. Женщины рожают и в более почтенном возрасте, поэтому всегда нужно пытаться и не сдаваться. Для этого важно пройти полное обследование обоим родителям.
Необходимые манипуляции
Планирование беременности после 35 лет обязательно сопровождается комплексным обследованием. При поздней беременности высока вероятность развития генетических патологий. При этом не имеет значения, вынашивала ли женщина ребенка ранее. Из-за имеющихся рисков медики настаивают на тщательной подготовке.
- Необходимо принимать фолиевую кислоту обоим партнерам.
- Начало приема производят за несколько месяцев до момента зачатия.
- Это профилактические меры, направленные на предотвращение появления аномалий в нервной трубке малыша. Такое явление обнаруживается у женщин в старшем возрасте. Дозировку прописывает только доктор.
Объемы принимаемого микроэлемента увеличивают, если планируется беременность после замершей, а также при наличии у матери заболеваний (сахарный диабет, эпилепсия).
- Паре нужно сделать прививку от различных инфекционных болезней (гепатит В, краснуха, ветряная оспа). Действия осуществляются до момента зачатия за 60-90 дней. Вакцинация помогает обезопасить будущего малыша от различных отклонений в его организме.
Плюсы и минусы «позднего» материнства
Все родители после рождения ребенка отмечают, что сами становятся моложе. У мам этому есть физиологическое объяснение. Гормональная «встряска» организма делает женщину более привлекательной и помолодевшей.
Плюсом является и материальная и психологическая стабильность семьи, сильные страсти остались в прошлом, что, безусловно, на пользу и родителям, и малышу.
Большой жизненный опыт делает тридцати и сорокалетних родителей более ответственными и грамотными в плане построения гармоничных отношений с детьми, их воспитания и всестороннего развития.
Вместе с тем, поздняя беременность несет и определенные риски для будущей мамы и малыша, поэтому к этому процессу нужно тщательно подготовиться, чтобы избежать возможных осложнений.
Даже при отсутствии проблем со здоровьем, при планировании беременности обоим партнерам необходимо пройти полное медицинское обследование, для выявления скрытых инфекций или других патологий, которые могут помешать нормальному зачатию, течению беременности или родам.
Откажетесь от вредных привычек
Женщина не должна курить и принимать алкоголь, планируя беременность. Важно, чтобы мать при планировании после 35 лет не имела вредных привычек. Нужно полностью отказаться от курения. Дым сигарет оказывает пагубное влияние на плод, сколько бы лет ни было матери. Однако в этом возрасте курение обуславливает появление серьезных сбоев в работе сердечно-сосудистой системы.
Планирование беременности после антибиотиков нужно отложить на некоторое время. Время зависит от принимаемого препарата и длительности воздействия на организм, учитывают при этом и побочные эффекты медикамента.
Будущая мама не должна бездумно принимать любые лекарственные средства, пить биологически активные добавки без консультации у специалиста. Вред могут причинять не только медикаменты, но и некоторые витамины. Поэтому перед приемом надо убедиться в их безвредности.
Нельзя допускать передозировок витамином А, D.
Будущая мама должна есть здоровую и полезную пищу.
Витамины для подготовки к беременности
Перед беременностью необходимо восстановить баланс микроэлементов в организме женщины, так как эти вещества будут питать плод. Недостаток витаминов и минералов перед зачатием вызовет ухудшение состояния зубов, волос, кожи во время вынашивания ребенка.
Из-за нездоровой окружающей среды и неправильного питания применение специальных витаминных комплексов показано всем женщинам, планирующим беременность.
Обязательный комплекс включает:
- Фолиевая кислота. Рекомендована обоим партнерам. Это обязательный витамин для женщин перед зачатием и до 12 недель развития плода. Прием фолиевой кислоты (витамин В9) предотвратит задержки в развитии ребенка, обеспечит правильное формирование нервной системы. Фолиевая кислота также влияет на формирование структуры сперматозоидов с хорошей подвижностью и правильным функционированием.
- Витамин А. Укрепляет иммунитет женщины, улучшает кожу, волосы. Участвует в формировании плаценты и оболочек плода.
- Витамин В1. Улучшает состояние нервной и сердечно-сосудистой системы. Предотвращает токсикоз.
- Витамин В2. Один из витаминов, необходимых для формирования будущего ребенка.
- Витамин В6. Формирует нервную систему плода, укрепляет иммунитет матери.
- Витамин С. Повышает иммунитет, предотвращает риск выкидыша.
- Витамин D. Способствует быстрому усвоению кальция в организме. Формирует кости, зубы, мышечные ткани ребенка.
- Витамин Е. Нормализует функции репродуктивной системы женщины, снижает вероятность выкидыша, замершей беременности, патологий развития.
Кроме того, организму женщины необходимы минералы. Дефицит йода может спровоцировать невынашивание плода, нарушения нервной системы. Железо предотвращает анемию, плацентарную недостаточность.
Как забеременеть, если не получается?
Проблема может скрываться в наличии лишней массы тела или ее недостатке. Избыточная масса не позволяет нормально выносить плод. При этом высока вероятность развития сахарного диабета. Ежедневный рацион нужно корректировать, кроме этого, поможет получить нормальные показатели спорт.
Наступление беременности не происходит, если вес женщины слишком низкий. Питаться нужно небольшими порциями, но часто. Обязательно сбалансировать питание, чтобы в организм поступали все необходимые микроэлементы и витамины в достаточном количестве.
Если женщина вегетарианка, в ее организме может не хватать железа, кальция. Дефицит элементов помогут выявить результаты анализов. Если диагностирован недостаток отдельных веществ, корректируют рацион, назначают лекарственные препараты.
Оценка фертильности
Дополнительно для определения уровня фертильности обоих партнеров проводятся диагностические процедуры. Мужчины сдают спермограмму. Она позволит установить подвижность сперматозоидов и их количество.
Для подтверждения наличия овуляции проводится специальный метод ультразвукового исследования. Его называют фолликулометрией. Он характеризуется систематическим посещением кабинета УЗИ в определенные дни цикла.
В первое посещение оценивается общее количество фолликулов. Составляется прогноз на предмет вероятности осуществления овуляции. Второй визит назначается примерно на 12-й день цикла. Он дает понять, сколько фолликулов созрело, и когда следует ожидать выход яйцеклетки.
СПРАВКА! Для определения фертильных дней женщина может использовать тесты на овуляцию. Они действуют, реагируя на выброс гормона ЛГ.
Третье посещение производится для определения овуляции с точностью до нескольких часов. В этот период рекомендуется осуществлять половой акт. Последнее посещение происходит примерно на 16–18 день цикла.
К этому времени в месте разрыва фолликула должно сформировать желтое тело. В позадиматочном пространстве может быть обнаружено скопление жидкости. Данные признаки свидетельствуют о том, что овуляция случилась.
Подготовка организма
Как забеременеть после 40? Начинать готовиться к зачатию нужно не менее чем за 6 месяцев. Лучше всего, если подготовка будет осуществляться за год. Этот период идеально подойдет для очищения организма от вредных веществ, накопившихся шлаков. Кроме того, будущей матери надо подготовить организм не только физически, но и морально.
Хорошо, если в течение указанного времени женщина будет испытывать умеренные физические нагрузки. Правильно подобранный комплекс физических упражнений позволяет благополучно родить малыша. За счет нагрузок убирается лишняя масса тела, из-за чего организму гораздо проще переносить все изменения, которые происходят при беременности.
Как и во время вынашивания, при планировании ни в коем случае нельзя употреблять алкоголь. Лучше отказаться и от слабоалкогольных напитков, даже в небольших количествах.
Особенности беременности после 30
Дело в том, что организм в этой возрастной категории не всегда способен справиться с внешними факторами, которые, в свою очередь, негативно сказываются на самочувствии будущей матери. Помимо медленной выработки гормонов, отмечают высокий уровень защитной реакции со стороны организма.
Источник: https://kcdc.ru/vedenie-beremennosti/kak-podgotovitsya-k-posle-30.html
Беременность после 35 лет: что нужно знать, чтобы благополучно зачать и выносить ребенка

О том, какие осложнения возможны при первой беременности после 35 лет, какие риски существуют для будущего ребенка, а также о том, как правильно планировать позднюю беременность, Medical Note спросил репродуктолога, акушера-гинеколога, гинеколога-эндокринолога, врача УЗИ-диагностики московского медицинского центра на Остоженке Hair&Skin Анжелику Гариковну Манучарян.
Сейчас все чаще женщины начинают рожать после 35 лет.
Какие риски и осложнения возможны у женщин, которые планируют первую беременность после 35 лет?
— Беременность, хоть и является естественным физиологическим состоянием для женщины, вызывает большую нагрузку на организм. С каждым годом мы, к сожалению, не молодеем, и наш организм с возрастом приобретает различные хронические заболевания.
При поздней первой беременности повышаются риски угрозы выкидыша, преждевременных родов, гестозов.
Если у женщины есть какие-то заболевания, они усугубляются во время беременности. Поэтому, конечно, с медицинской точки зрения, желательно рожать до 30-35 лет. Но сейчас женщины, действительно, все чаще начинают рожать именно после 35 лет.
Какие обследования надо обязательно пройти при планировании беременности?
— Обязательные обследования, независимо от возраста пациентки, которые надо пройти при планировании беременности, включают в себя:
- клинический анализ крови,
- биохимический анализ крови,
- коагулограмму,
- анализ гормонов щитовидной железы,
- общий анализ мочи,
- анализ на TORCH-инфекции,
- мазок на флору,
- цитологическое исследование шейки матки и цервикального канала,
- УЗИ органов малого таза, органов брюшной полости,
- УЗИ щитовидной железы,
- ПЦР-мазки на инфекции, передающиеся половым путем.
Репродуктивное здоровье будущего отца имеет значение, ему надо проходить какие-либо обследования?
— Конечно, нужно. Желательно, чтобы мужчина не курил, не злоупотреблял спиртными напитками. Ему также надо сдать хотя бы общий анализ крови, биохимический анализ крови и мазки.
Спермограмму мы просим сделать, если у пары есть в анамнезе бесплодие или невынашивание беременности. Иногда выкидыши и неразвивающиеся беременности бывают связаны с плохим качеством сперматозоидов.
Мужчинам также необходимо пройти обследование: сдать анализ крови, мазки, в некоторых случаях — спермограмму.
Почему у женщин часто не получается забеременеть после 35 лет?
— Бесплодие бывает первичное и вторичное. При первичном бесплодии надо смотреть, не нарушен ли гормональный фон. Возможно, свою роль сыграли перенесенные и имеющиеся воспалительные заболевания, которые сопровождаются непроходимостью маточных труб. Некоторые пороки развития матки тоже становятся причиной бесплодия.
Вторичное бесплодие также имеет множество причин: инфекции, передающиеся половым путем, вирусы. Эти же причины часто приводят к бесплодию и у более молодых женщин. Но надо понимать, что с возрастом повышается процент невозможности зачатия, потому что овариальный резерв, т.е. запас яйцеклеток в фолликулах, резко снижается у женщин старше 35 лет.
После 30 лет об этом снижении еще рано говорить, если нет никаких фоновых предрасположенностей к бесплодию, а после 35 лет этот процесс заметно ускоряется. К тому же ухудшается качество самих яйцеклеток, т.к. накапливаются различные генетические поломки.
Правда, что у женщины определенный запас яйцеклеток на всю жизнь?
— Да, у всех женщин есть определенный резерв яйцеклеток, который с каждым годом уменьшается и не восполняется.
Бывает так, что у женщин, которые планируют позднюю, с медицинской точки зрения, беременность, возникает какой-то психологический барьер? Они опасаются рожать?
— Сейчас женщины, наоборот, психологически созревают иметь детей как раз после 30-35 лет. Нередко только к 40 годам женщина готова родить ребенка.
Конечно, в этом возрасте у женщин бывает уже немало проблем со здоровьем. Многие строили карьеру, решали какие-то житейские проблемы, вот и откладывали рождение детей.
Никто почти не переживает по поводу возраста — «Мне за 35, а я только решила рожать», такого нет.
В 25-26 лет в наши дни мало кто думает про детей: одни квартиру хотят купить и копят деньги, другие ипотеку хотят сначала выплатить. Но житейские проблемы никогда не закончатся, а когда женщины созреют для материнства, уже будет тяжело забеременеть и выносить ребенка.
Такая поздняя беременность повышает риск рождения ребенка с пороками развития?
— К сожалению, да. Чем старше возраст будущих родителей, тем ниже качество яйцеклетки и сперматозоида. Поэтому значительно повышается риск хромосомных заболеваний, в том числе риск рождения малыша с синдромом Дауна, а также риск разных пороков развития ребенка.
В некоторых странах ЭКО после 42 лет не делают яйцеклеткой женщины, а берут донорскую яйцеклетку. Потому что вероятность рождения здорового ребенка очень низкая.
Чем старше возраст будущих родителей, тем выше риск хромосомных заболеваний у малыша.
В каких случаях врач может посоветовать эко?
— Всегда учитывается возраст женщины. У молодых женщин, если нет абсолютных показаний к ЭКО, мы стараемся избежать этой процедуры, т.к. это колоссальная гормональная нагрузка на организм.
Есть ряд абсолютных показаний к процедуре ЭКО: непроходимость маточных труб, отсутствие маточных труб. Если спермограмма супруга плохая по определенным критериям, то это тоже является показанием к ЭКО.
Если у женщины после 35 лет это не первые роды, риски такие же остаются?
— Нет, такая женщина не считается возрастной первородящей. Но риски есть всегда при любой беременности и родах. Бывает и так, что женщины после 35 лет лучше переносят беременность, чем в 25-30 лет.
Конечно, чем старше пациентка, тем определенные риски выше, и врачи более настороженно относятся к планированию и ведению такой беременности. Но осложнения во время беременности и родов довольно часто встречаются и у молодых женщин. Все это очень индивидуально.
Если у женщины были замершие беременности или выкидыши, и после 35 лет наконец наступает долгожданная беременность, есть шанс ее выносить?
— Конечно. Но сначала надо определить, по какой причине была замершая беременность, тем более если это случалось неоднократно. Таких женщин после обследования мы специально готовим к беременности, и при выполнении этих условий беременность проходит благополучно.
Даже если женщина с невынашиванием в анамнезе случайно забеременела, мы продолжаем обследовать ее, искать причину замерших беременностей или выкидышей, и когда корректируем это, все заканчивается хорошо.
Женщина может выносить и родить ребенка даже после замершей беременности.
Как врачи смотрят на то, что женщины стали чаще рожать первого ребенка после 35 лет?
— Врачи всегда помогут женщине. Но как специалисты мы, конечно, всегда рекомендуем пациенткам рожать первого ребенка до 30 лет. Природу никто не обманет. Чем моложе организм, тем легче женщине выносить беременность.
С годами не просто накапливаются хронические заболевания. Если они в спящем состоянии, то во время беременности все болезни начинают проявляться или обостряются. Во время беременности иммунитет обычно падает, плюс он ослабляется с возрастом.
За какое время до планируемой беременности желательно начинать обследования?
— За 2-3 месяца. Если обнаружится какая-то проблема со здоровьем, врач успеет ее пролечить, подготовить женщину. Надо осознанно подходить к вопросу деторождения. И сейчас, к счастью, очень много пар приходят к врачу и говорят, что они планируют беременность. Это помогает избежать многих проблем.
Источник: https://zen.yandex.ru/media/blog.mednote.life/beremennost-posle-35-let-chto-nujno-znat-chtoby-blagopoluchno-zachat-i-vynosit-rebenka-5dc1197932335400b20dcbc8
Какие гормоны следует проверить на этапе планирования

Не все знают, какие нужно сдать гормоны при планировании беременности. Их уровень периодически меняется, поэтому важно убедиться, что показатели находятся в пределах нормы, ведь от этого зачастую зависит возможность зачатия ребёнка и протекание беременности без осложнений. Рассмотрим, когда необходимо сдавать анализы и какие гормоны обычно проверяют.
В каких случаях показано сдавать анализы на гормоны?
Гормоны отвечают за множество процессов в организме, их уровень в крови показывает состояние женского организма и позволяет определить наличие отклонений.
Гормональный баланс у женщин зависит от разных факторов:
- возраст;
- стресс;
- интенсивные физические нагрузки
- наличие заболеваний;
- приём гормональных препаратов и других.
Немало женщин предпочитают обойтись без проверки в период планирования ребёнка, предпочитая обращаться к врачу лишь после наступления беременности. Однако в некоторых случаях врачи настоятельно рекомендуют не пренебрегать походом в клинику и сдать анализы на гормоны при планировании беременности:
- наблюдается сбой менструаций;
- были выявлены отклонения во время УЗИ щитовидки;
- первая беременность в возрасте старше 35 лет, когда возможно угасание активности яичников;
- ненаступление желанной беременности на протяжении года и больше;
- выкидыши в прошлом;
- признаки гормонального сбоя в виде гиперандрогении: избыточная волосатость на теле, лишний вес, угревая сыпь.
В таких случаях проведение анализа позволит прояснить клиническую картину и, если есть необходимость, начать процесс нормализации гормонального фона, что поспособствует успешному зачатию.
Какие анализы и когда нужно сдать?
Существуют определённые гормоны, играющие важную роль при зачатии, они способствуют правильному развитию мц, подготовке организма к будущей беременности, вынашиванию и благоприятным родам.
У женщин исследование при планировании беременности проводится в определённые дни цикла и в зависимости от конкретного гормона, уровень которого необходимо проверить.
Ниже представлены гормоны для проверки и рекомендуемые дни для проведения анализа:
- ЛГ – 3-8 либо 21-22 дни МЦ;
- ФСГ – 3-8 день;
- пролактин – 3-5 менструации;
- эстроген – 2-5 день цикла;
- прогестерон – 21-22 день;
- эстрадиол – 3-5 либо 21-22 дни женского цикла;
- тестостерон – 8-10 день цикла;
- тиреоидные гормоны – любой день цикла;
- кортизол – 3-7 день;
- АМГ – 2-3 день.
Перед исследованием важно уточнить подходящее время с врачом, поскольку день для сдачи зависит от длительности цикла или от причин, по которым он необходим.
Лютеинизирующий гормон
ЛГ секретируется гипофизом, при нарушении его синтеза возникают сложности с зачатием. Лютеотропин способствует выработке прогестерона у женщин и тестостерона у мужчин. Его концентрация в женском организме зависит от цикла, повышение наблюдается в лютеиновую фазу, что говорит о наступившей овуляции.
В период планирования анализ на определение количества ЛГ сдают при нарушениях менструального цикла либо отсутствия кровянистых выделений, ненаступлении беременности, для определения фазы.
Повышенное содержание ЛГ считается нормой лишь во время овуляции либо за сутки до неё. Низкий уровень лютеинизирующего гормона также не всегда говорит о нарушениях, его концентрация падает во время беременности.
Фолликулостимулирующий гормон
Фоллитропин – один из гормонов, обеспечивающих репродуктивную функцию, вырабатывается передней долей гипофиза. функция ФСГ – способствовать росту и развитию фолликулов у женщин и созреванию сперматозоидов у мужчин. У мужчин фолликулостимулирующий гормон находится стабильно на одном уровне.
В женском организме концентрация ФСГ зависит от менструального цикла. Самый высокий допустимый уровень у женщин наблюдается в период овуляции, тем самым обеспечивается выход яйцеклетки из фолликула.
Слишком высокая либо низкая концентрация может крайне негативно отразиться на возможности зачать ребёнка. Во время планирования важным также является соотношение ФСГ и ЛГ, в норме оно должно составлять 1,5-2 к 1.
Пролактин
Пролактин секретируется передней долей гипофиза, имеет прямое отношение его нередко называют гормоном лактации, поскольку главная его функция – подготовка грудных желез к выработке молока.
Уровень пролактина колеблется в течение дня, его повышение является нормой после наступления беременности, поскольку организм начинает готовиться к грудному вскармливанию. Кроме того пролактин способствует снижению болевой чувствительности во время родов.
Завышенные показатели при отсутствии беременности не являются нормой и приводят к снижению ФСГ и подавлению овуляции, что негативно сказывается на возможности зачать ребёнка.
Эстроген
Эстрогены – общее название трёх женских стероидных гормонов: эстриола, эстрадиола и эстрона. Эстроген играет важную роль в успешном зачатии, способствуя развитию фолликула и овуляции, создавая оптимальную среды во влагалище, позволяющую сперматозоидам выжить, принимая участие в развитии плаценты и подготавливая молочные железы к лактации после рождения ребёнка.
Низкий уровень эстрогена может привести к сбою менструального цикла и анновуляции, снижению полового влечения и прочим симптомам.
Эстроген называют также гормоном молодости, от него зависят гладкость кожи и нормальное состояние волос. Он также способствует усвоению кальция, калия и магния, крайне важных для нормального функционирования костной и сердечно-сосудистой систем.
Прогестерон
При любых гормональных нарушениях прогестерон будет находиться в списке необходимых гормонов для проверки на первых местах. Вырабатывается в основном яичниками, а также надпочечниками, считается гормоном материнства и беременности, поскольку играет ключевую роль в успешном зачатии и дальнейшем вынашивании малыша.
Прогестерон способствует созданию благоприятных условий для имплантации плодного яйца путём укрепления эндометрия матки, а также предотвращает её сокращение, что при его низкой концентрации станет невозможным.
Высокий уровень прогестерона отмечается при наступлении беременности, нарушениях в функционировании плаценты, болезни надпочечников и мочевыделительной системы. Низкий уровень указывает на отсутствие овуляции, сбой в работе жёлтого тела, а также воспалительные процессы половой систем.
Эстрадиол
Эстрадиол – основной и самый активный гормон из группы эстрогенов, в женском организме синтезируется, в основном, яичниками, корой надпочечников, а также плацентой во время беременности.
Эстрадиол отвечает за развитие репродуктивной системы и вторичных половых признаков в начале полового созревания. После этого периода его уровень зависит от фазы менструального цикла.
Эстрадиол играет такую же важную роль для зачатия, как и прогестерон, поскольку способствует наступлению овуляции, успешному оплодотворению и отвечает за сохранение беременности. При его недостатке овуляция становится невозможной, что требует повышения уровня эстрадиола.
Тестостерон
Тестостерон многие знают как мужской гормон, однако он также вырабатывается и у женщин. У мужчин тестостерон способствует созреванию качественных и полноценных сперматозоидов, у женщин отвечает за развитие фолликулов.
Зачастую при повышенном тестостероне отмечается низкий уровень прогестерона, а это, в свою очередь, препятствует зачатию. Высокая концентрация тестостерона приводит к сбою менструального цикла, анновуляции, а также препятствует нормальному ходу беременности.
Тиреоидные гормоны и кортизол
При планировании беременности немаловажную роль играют гормоны щитовидной железы – трийодтиронин и тироксин, сокращённо Т3 и Т4 соответственно. Они регулируются ТТГ – основным гормоном эндокринной системы, главная роль которого – стимуляция других веществ.
Эти гормоны между собой тесно связаны, повышение уровней Т3 и Т4 провоцирует подавление тиреотропина и наоборот, низкие показатели способствуют повышению ТТГ.
Нарушения функции щитовидной железы могут спровоцировать сбой менструального цикла и привести к анновуляции. Для успешного зачатия и вынашивания крайне важно, чтобы показатели тиреоидных гормонов находились в переделах нормы. Помимо них, обращают внимание также и на кортизол.
Кортизол вырабатывается в коре надпочечников, его резкое увеличение может быть вызвано сбоем в работе «щитовидки», нарушением гормонального фона, длительным приёмом некоторых видов контрацептивов, а также стрессом и депрессией. Снижение уровня кортизола свойственно начальной стадии менопаузы.
Антимюллеров гормон
АМГ вырабатывается у женщин с рождения и до наступления менопаузы, проверяется в основном после 30 лет. Антимюллеров гормон никак не способствует зачатию, однако его уровень в крови женщины позволяет определить овариальный резерв.
Ещё до рождения у девочек закладывается запас фолликулов, внутри которых будут созревать яйцеклетки. Соответственно, в зависимости от возраста, значения АМГ будет отличаться – максимальные показатели фиксируются в период от 20 до 30 лет.
АМГ не входит в список стандартных проверок, анализ часто назначают при проведении ЭКО, что позволит определить ответ на овариальную стимуляцию.
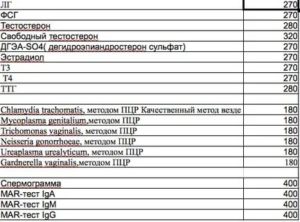
Норма у женщин половых гормонов – таблица
Ниже представлена таблица, где указаны чаще всего проверяемые гормоны при планировании беременности и пределы их нормы. Важно учесть, референсные значения могут отличаться в зависимости от клиники и оборудования, применяемого для исследования.
В связи с этим рекомендуется делать тесты в одной лаборатории. Немаловажно также правильно готовиться к анализам, от этого может зависеть точность результата, незадолго до проверки: соблюдать диету, исключить алкоголь и курение, воздержаться от интимной близости, ограничить физические нагрузки и избегать стрессовых ситуаций.
Немаловажно также прекратить приём препаратов, способных повлиять на гормональный фон. Если это невозможно – следует предупредить врача о приёме таких лекарств.
| Гормоны | Норма |
| Лютеинизирующий |
|
| Фолликулостимулирующий |
|
| Пролактин |
|
| Эстроген |
|
| Прогестерон |
|
| Эстрадиол |
|
| Тестостерон |
|
| Т3 |
|
| Т4 |
|
| Кортизол | 130-600 нмоль/л |
| Антимюллеров гормон | 1-2,5 нг/мл |
Итог
Гормоны отвечают за различные процессы в организме, в том числе способствуют зачатию и рождению детей. Их уровни зависят от разных факторов: пола, возраста, месячного цикла и других. Анализы позволяют узнать о состоянии организма и исключить наличие проблем, что немаловажно при планировании малыша.
Существуют случаи, когда настоятельно рекомендуется пройти обследование. Раннее определение отклонения и нормализация гормонального фона позволит успешно зачать ребёнка и избежать проблем во время вынашивания. В зависимости от ситуации, врач определит, на какие гормоны нужно женщине сдать анализы.
Источник: https://DaZachatie.ru/podgotovka/gormony-pri-planirovanii
Подготовка к беременности после 30 лет
Подготовку к беременности после 30 лет стоит начать с отказа от вредных привычек и посещения врачей: гинеколога и андролога.
Партнерам потребуется пройти ряд анализов и исследований для уточнения состояния здоровья и способности к зачатию.
Как планировать беременность после 30 лет
Подготовку женщины к беременности после 30 лет стоит начать по причине начала старения организма. Физиологически все ткани и органы прекращают свой рост и развитие после 27 лет.
Это сказывается на репродуктивной системе. У девушек в этом возрасте увеличивается количество ановулятивных периодов. Это временные промежутки времени, при которых зачать ребёнка не удастся.
УЗИ при подготовке к беременности после 30 лет
Планирование оплодотворения включает в себя такие этапы, как:
- Осмотр женщины гинекологом.
- Сдача анализов.
- Прохождение ультразвукового исследования.
- Контроль гормонального фона.
- Витаминная подготовка организма.
- Лечение хронических болезней (при наличии).
Посещение врачей
Очень важно, чтобы супруги побывали на консультации у генетика. Это необходимо для предотвращения рождения малыша с синдромом Дауна.
Согласно статистике у женщин после 30 лет рождается 1 ребёнок с подобной патологией на 390 малышей. Это связано с тем, что организм после 30 лет больше склонен к накоплению ошибок ДНК.
У генетика сдаются такие анализы:
- Цитогенетический.
- Молекулярно-биологический.
Женщине потребуется отказаться от вредных привычек и силовых нагрузок. Если девушка принимает лекарственные препараты, то это должно осуществляться только под присмотром квалифицированного врача.
За 3 месяца до зачатия нужно перестать принимать противозачаточные таблетки. Также рекомендуется посетить стоматолога, ведь в период вынашивания ребёнка запрещено делать наркоз в случае возникновения проблем с зубами.
Основы подготовки для представителей мужского пола:
- Регулярная интимная жизнь.
- Отказ от курения и алкоголя за 3 месяца до предположительного зачатия.
Перед планированием зачатия очень важно провести все необходимые анализы и исследования. Медицинское обследование должна проходить не только женщина, но и мужчина, ведь именно от состояния здоровья обеих партнёров зависит успех оплодотворения.
Одно из главных исследований при подготовке к беременности после 30 лет – это обследование на бесплодие и сдача всех необходимых анализов.
Обследование на бесплодие у мужчин
Мужчине стоит обратиться к врачу-андрологу. Медик изначально изучает анамнез, представленный пациентом.
Обычно андролог спрашивает о ранее перенесенных урологических болезнях, недугов половой системы и заболеваний, передающихся половых путем.
Также андролога будет интересовать количество попыток зачать малыша и наличие у его партнерши абортов, выкидышей.
Исследование эякулята мужчины
После консультации для проведения исследования на бесплодие мужчине потребуется сдать спермограмму (анализ эакулята, применяемый для установления фертильности представителей сильного пола).
Обычно для более верного результата, процедура проводится 2 – 3 раза. Спермограмму можно сдавать повторно только через 14 дней.
После этого пациенту назначается прохождение MAR-теста. Он делается для выявления точного количества неактивных сперматозоидов. Если их количество превышает 50%, то андрологом ставится диагноз «иммунологическое бесплодие».
Также врач назначает иммуноферментный анализ. Это исследование, направленное на поиск антигенов к конкретным болезням.
По необходимости назначается взятие урогенитального мазка, по результатам которого можно выявить воспалительные процессы мочеиспускательного канала.
Если после вышеуказанных процедур андролог сомневается в точности диагноза, то мужчине дополнительно потребуется пройти:
- Доплеровское исследование.
- Биопсию яичек.
- Ультразвуковое исследование мошонки.
Зачастую бесплодие возможно поставить уже после анализов спермограммы. Результат его зависит от правильности подготовки.
За несколько дней до сдачи эакулята нельзя:
- Заниматься сексом.
- Принимать лекарственные препараты.
- Курить.
- Употреблять спиртное.
- Пить кофе и напитки, содержащие кофеин.
Также мужчине стоит воздержаться от перегревания яичек.
Запрет на курение, прием алкоголя и кофе а также лекарственных препаратов за три месяца до зачатия
Эакулят сдаётся только в клинике. Для этого мужчина посещает отдельное помещение и мастурбирует. Строго запрещается приносить сперму, полученную при занятиях сексом.
Обследование на бесплодие у женщин
Чтобы правильно подготовиться к беременности после 30 лет женщинам рекомендуется обязательно проходить обследование на бесплодие, ведь оно может указать на наличие заболеваний и процессов, которые в дальнейшем могут помешать зачатию.
Изначально гинеколог тщательно изучает анамнез женщины, её прошлые беременности (если таковые имелись), способ контрацепции и регулярность менструального цикла.
Затем врач проводит оценку общего статуса пациентки и осуществляет бимануальный осмотр на гинекологическом кресле.
Обратите внимание!
Процедура должна проводиться с 8 по 10 день менструального цикла.
Затем врач берет мазки на онкоцитологию и назначает расширенную кольпоскопию.
Обязательно сдаются анализы крови на такие гормоны:
- Фолликостимулирующий.
- Лютеинизирующий.
- Пролактин.
- Прогестерон.
- Тиреотипный.
Если по результатам видны отклонения в норме, то анализ назначается повторно через месяц.
После этого желательно провести оценку анатомии матки, её придатков и функционирования гонад.
Обязательно нужно проводить измерение базальной температуры на протяжении двух менструальных циклов. Это женщина может делать самостоятельно, использую специальные тесты для овуляции и записывая данные в календарь.
Гистеросальпингография при подготовке к беременности после 30 лет
При подозрении гинеколога на бесплодие женщина направляется на гистеросальпингографию.
Это метод рентгенологического исследования матки и маточных труб. Данная процедура проводится в специальном кабинете.
Суть гистеросальпингографии заключается во введении в канал шейки матки специальной трубы, которая называется канюлей.
К трубке присоединяется катетер и шприц, через который вводится рентгеноконтрастное вещество в количество 10 – 20 мл. Затем делается рентген.
Необходимые анализы
В процессе планирования зачатия партнёры обязаны сдать анализ крови на вирус иммунодефицита, сифилис, гепатиты А, В и С.
Также потребуется биохимия плазмы.
Перед планированием беременности стоит сдать анализы на:
- Токсоплазмоз.
- Краснуху.
- Хламидии.
- Цитомегаловирус.
- Герпес.
Прохождение УЗИ необходимо для выявления таких заболеваний и патологий:
- Наличие спаек.
- Фибромиома.
- Наличие полипов.
Витамины для укрепления организма
Важнейшим аспектом подготовки является укрепление женского организма. Помимо полноценного питания, девушкам нужно употреблять витаминные комплексы, которые устранят дефицит микро и макроэлементов.
Для укрепления иммунной системы помогает витамин С. Он ускоряет усвоение железа, способствует предотвращению анемии.
Также рекомендовано принимать витамин Е. Он улучшает работу репродуктивной системы, предупреждает выкидыши и отторжение эндометрия.
Чтобы все полезные компоненты усваивались в организме стоит принимать витамины группы В. Для женщин, желающих в скором времени стать матерью важно употреблять цинк.
Данный элемент необходим для нормального развития малыша в утробе. Достаточное количество цинка в женском организме на 40% снижает вероятность возникновения отслойки плаценты.
Витамин А помогает укрепить иммунитет и косную систему, благотворно влияет на десна и зубы. Но стоит помнить, что чрезмерное потребление данного элемента часто вызывает патологии у плода.
Магний способствует синтезу белка, нормализации артериального давления. Компонент предотвращает появление судорог. Если в женском организме недостаточно магния, то повышается риск возникновения выкидыша на ранних сроках.
Суточная норма витаминов для женщин, желающих в скором времени стать мамой (выражено в миллиграммах):
- Тиамин– 1.0 – 1.5.
- Рибофлавин – 1.1 – 3.0.
- Аскорбиновая кислота – 50 – 60.
- Ниацин – 18 – 20.
- Пантотеновая кислота – 4 – 7.
- Пиридоксин – 1.5 – 2.2.
- Фолиевая кислота – 0.2 – 0.4.
- Железо – 10 – 15.
- Кальций – 500 – 1000.
- Магний – 270 – 400.
- Медь – 1.5 – 3.0.
- Марганец – 2.0 – 5.0.
- Цинк – 10 – 15.
- Фосфор – 800 – 1000.
Лучшие витаминные комплексы для женщин:
- «Фолиевая кислота».
- «Фемибион».
- «Витрум Пренатал».
- «Элевит Пронеталь».
Фолиевая кислота в 2 раза уменьшает риск выкидыша и развития пороков нервной системы у будущего малыша.
Витамины «Витрум Пренатал» для успешного зачатия после 30 лет
Данные витамины начинают пить за 3 – 4 месяца до предположительного зачатия. Они помогают вывести остаточные частицы противозачаточных гормональных средств из организма девушки.
Препарат «Фемибион» включает витамины группы В, С, Е. Принимая таблетки, женщина покрывает суточную потребность в полезных компонентах. Витаминный комплекс «Витрум Пренатал» отлично укрепляет нервную и иммунную систему, а препарат «Элевит Пронеталь» предупреждает возникновение авитаминоза.
Употреблять витаминные комплексы стоит обоим партнёрам. Мужчинам нужно принимать препараты, в состав которых входит токоферол.
Это элемент, повышающий живучесть сперматозоидов. Также стоит употреблять аскорбиновую кислоту. Она стимулирует синтез тестостерона.
Питание
Для того чтобы подготовиться к беременности после 30 лет женщине нужно кардинально пересмотреть свой рацион. Питание при желании зачатия должно быть сбалансированным и полным витаминами.
Правильное питание для успешной беременности после 30 лет
Женщине в период подготовки стоит отдавать предпочтение таким продуктам, как:
- Морковка.
- Томаты.
- Яблоки.
- Шпинат.
- Куриные яйца.
- Малина.
- Овсянка.
- Перепелиные яйца.
- Ежевика.
- Пропаренный рис.
- Нежирная говядина.
- Мясо кролика.
- Индейка.
- Морская рыба.
- Творог.
- Сметана.
Кесарево сечение
Подготовиться к беременности в 30 лет после перенесенного ранее кесарево сечения нужно обязательно, ведь есть ряд факторов, которые могут влиять на вынашивание ребёнка, а также на его внутриутробное формирование.
Повторно беременеть после операции можно через 2 – 3 года. Данный запрет обуславливается возможность разрыва послеоперационного рубца на матке. Для полного его заживления необходимо минимум полтора года.
При планировании зачатия женщине по истечению двух лет нужно пройти консультацию у гинеколога. Врач произведёт осмотр послеоперационного рубца и соединительной ткани на матке.
Медики настоятельно не рекомендуют повторно рожать девушкам, которым при первой беременности делалось кесарево сечение по таким причинам, как:
- Заболевания сердечно-сосудистой системы.
- Повышенное артериальное давление.
- Ревматизм.
- Отслойка плаценты.
- Пиелонефрит.
- Астма.
- Сахарный диабет любого типа.
- Заболевания эндокринной системы.
Согласно выводам медиков, повторная беременность после 30 лет может привести к серьёзным проблемам со здоровьем роженицы и даже спровоцировать летальный исход женщины.
Вторая беременность после 30
Медики рекомендуют повторно беременеть не раньше, чем через 2 года после рождения первого малыша. Это связано с тем, что женский организм во время вынашивания ребёнка испытывает сильнейший стресс и все силы уходят на сохранение беременности.
Период восстановления длится 2 – 3 года. Если зачатие произойдёт раньше этого срока, то большая вероятность возникновения выкидыша по причине ослабленного иммунитета.
Заключение
Беременность после 30 лет имеет свои преимущества и недостатки.
Плюсы:
- Лучшая психологическая подготовка к материнству.
- Омоложение организма за счет выработки эстрогена.
- Менопауза наступает позже.
Недостатки:
- Беременность после 30 лет часто сопровождается осложнениями.
- Медленная выработка гормонов.
К зачатию после 30-летнего возраста стоит подходить очень ответственно.
Нужно пройти все обследования, чтобы минимизировать риск рождения малыша с патологиями или возникновения проблем со здоровьем у беременной.
: Можно ли рожать в 30 лет и позже
Источник: https://detieco.ru/encyclopedia/besplodie-zhenskoe/podgotovka-k-beremennosti-posle-30-let/
Важные анализы при планировании беременности

Подготовка к зачатию — период очень ответственный в жизни женщины и мужчины. За долго (желательно за 3-12 месяцев) до планируемого зачатия они должны позаботиться о своем здоровье, начать правильно питаться, заняться умеренными физическими нагрузками, отказаться от вредных привычек, посетить нужных врачей и сдать все анализы.
Мазок на флору из влагалища
Исследование покажет наличие в слизистой цервикального канала и влагалища болезнетворных бактерий и их количество.
Мазок на цитологию (ПАП-тест)
Анализ позволяет определить присутствие в слизистой шейки матки атипичных (злокачественных) клеток.
Мазок на половые инфекции
Инфекции, такие как хламидиоз, кандидоз, уреаплазмоз, микоплазмоз, гонорея, гарднереллез, папилломавирус, могут находиться в организме и протекать в скрытой форме (бессимптомно). Во время беременности они могут спровоцировать выкидыш, раннее старение плаценты, преждевременные роды, задержку развития у плода и многие другие серьезные осложнения.
Перед визитом к гинекологу для сдачи мазка следует придерживаться следующих требований:
- воздержаться от половых контактов на 1-2 дня;
- в течение 2 дней не делать спринцевание и не применять вагинальные препараты;
- мазок на флору рекомендуется сдавать сразу после менструации, на 5-6 день цикла;
- перед сдачей мазка не следует мочиться 2-3 часа.
Общий и биохимический анализ крови
Исследование крови поможет обнаружить возможные проблемы со здоровьем. Забор крови осуществляется натощак.
Биохимическое исследование крови позволяет оценить состояние систем и органов в организме. Он может показать наличие воспалительного процесса, дисбаланс микроэлементов, нарушение водно-солевого обмена. Перед сдачей крови нельзя кушать за 6-12 часов. Нельзя употреблять молоко, соки, сладкий кофе и чай, можно пить только воду.
Исследование крови на определение группы крови и резус-фактора
В случае, если у пары разные резус-факторы, то во время беременности возможно возникновение резус-конфликта (состояние, при котором иммунитет женщины с отрицательным резус-фактором начинает вырабатывать антитела к эритроцитам плода с положительным резус-фактором).
Анализ крови на инфекции
ВИЧ, СПИД, Сифилис RW, Гепатит B и C, которые могут вызвать у плода пороки развития и врожденные заболевания.
Анализ крови на наличие антител к ТОРЧ-инфекциям
ТОРЧ-инфекции — краснуха, токсоплазмоз, цитомегаловирус, генитальный герпес.
При первичном инфицировании во время беременности, они оказывают пагубное действие на все органы и системы плода, особенно на центральную нервную систему.
Кроме того, они могут спровоцировать выкидыш, преждевременные роды, внутриутробную гибель плода, развитие пороков, врожденных уродств, задержку развития и многие другие осложнения.
В большинстве случаев поражение беременной любой ТОРЧ-инфекцией является показанием к прерыванию беременности. Поэтому так важно сдать анализы на эти инфекции до планирования беременности. Они позволяют выяснить болела ли женщина этими инфекциями.
Если да, то волноваться не стоит, ведь вероятность повторного заражения практически нулевая. Ели нет, то врач проконсультирует о комплексе профилактических мероприятий. К примеру, если нет антител к краснухе, то рекомендуется сделать прививку за 3 месяца до предполагаемого зачатия.
Если речь идет о токсоплазмозе, то рекомендуется соблюдать некоторые правила, чтобы максимально исключить заражение.
Исследование крови на гормоны
Фолликулостимулирующий гормон, тестостерон, прогестерон, лютеинизирующий гормон, тиреотропный гормон, трийодтиронин — сдается в том случае, если:
- не получается забеременеть больше года;
- возраст женщины более 35 лет;
- наблюдается нерегулярный менструальный цикл;
- присутствуют выраженные признаки повышения уровня мужских гормонов в женском организме (повышенная волосатость на теле, угревая сыпь);
- ожирение;
- прошлая беременность закончилась выкидышем.
Анализ мочи
Исследование мочи поможет обнаружить острые и хронические заболевания мочеполовой системы, которые при беременности могут негативно сказаться на здоровье будущей мамы.
Утреннюю мочу следует сдать после сбора в течение 2 часов. Перед сбором обязательно нужно провести все необходимые гигиенические процедуры. Сбор осуществляется в одноразовый контейнер, купить который можно в аптеке.
Сдавать анализы перед планированием беременности необходимо не только женщине, но и мужчине тоже!
Мужчина должен сдать также некоторые анализы перед зачатием. Помимо исследования крови, мочи, на инфекции, он должен пройти спермограмму, которая покажет концентрацию, строение, количество и подвижность сперматозоидов.
За 2 дня до обследования не следует употреблять алкогольные напитки, энергетические тоники, обезболивающие препараты, острые и соленые блюда. Следует воздержаться от половых контактов и нельзя переутомляться.
Все эти анализы следует обязательно сдавать при планировании беременности, даже, если пара считает, что они абсолютно здоровы.
43100.
Источник: https://moykarapuz.com/planirovanie-beremennosti/analizyi-pri-planirovanii-beremennosti.html