Как выносить двойню: история из практики
Многоплодие встречается у 0,7—1,5% беременных. Причиной повышенного внимания акушеров-гинекологов к этой проблеме является высокий риск осложнений беременности и родов. О том, как выносить и родить здоровых двойняшек, я расскажу на примере их своей практики.
История из практики
За консультацией обратилась Светлана 32 лет. Вот ее письмо: «Здравствуйте, Ольга! Помогите мне, пожалуйста! Я сейчас беременна на 22 неделе. У меня двойня. Долго не могла забеременеть, лечилась, теперь вынашиваю. Беременность непростая. Первые 4 месяца был токсикоз, изжога, бессонница, сильно болела спина. Почти ничего не ела.
Сейчас чувствую себя лучше, но периодически беспокоят боли внизу живота. Врач запугивает: говорит, что обоих не выношу. Подскажите, Ольга, нужно ли ложиться в больницу для обследования и лечения, и как выносить двойную? Спасибо!».
Итак, давайте разбираться, какие опасности таит в себе многоплодная беременность, и как ее выносить?
Что такое хориальность?
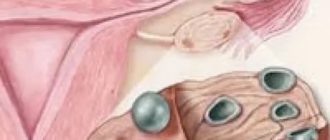
На исход многоплодной беременности влияет хориальность — соответствие количества плацент числу плодов. Неблагоприятным является так называемый монохориальный (МХ) тип плацентации, при котором имеется одна плацента на двоих (однояйцевая двойня).
Формирование МХ плацентации отмечается в том случае, если на 4-8 день после оплодотворения одна бластоциста (зародыш) делится на две. Однояйцевые близнецы в этом случае будут иметь общую плаценту, но два отдельных амниотических пузыря.
Если деление зародыша произошло сразу после зачатия (на 0-4 сутки) или после ЭКО, то может возникнуть бихориальная (БХ) двойня. При этом близнецы тоже считаются однояйцевыми, ведь они произошли от одной яйцеклетки.
Жить малыши будут в разных «домиках» (амниотических мешках) и, самое главное, иметь отдельные плаценты.
Наличие двух плацент у близнецов по сравнению с одной является более благоприятным для течения и исхода беременности, поскольку в 3-4 раза реже приводит к гибели плода/плодов.
Одна плацента на двоих: чем опасна?
Как мы уже сказали, при МХ двойне имеется одна на двоих плацента. При этом сосуды, снабжающие кровью эмбрионы, соединяются друг с другом (анастомозируют). Перераспределение крови может происходить неравномерно. В результате один плод отдает кровь (донор), другой — принимает (реципиент). Так развивается синдром фето-фетальной гемотрансфузии (СФФГ).
При СФФГ у плода-реципиента возникает многоводие, водянка и сердечная недостаточность; у донора — маловодие и гипоксия (недостаток кислорода). Помимо развития СФФР, при наличии одной плаценты на двоих достаточно часто отмечается синдром задержки роста (СЗР) плода/плодов. СФФГ и СЗР являются основными причинами поздней внутриутробной гибели плода/плодов во II и III триместрах.
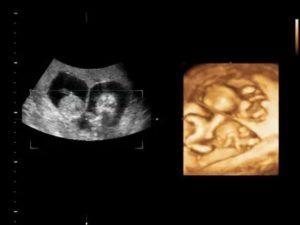
Светлана сделала УЗИ. По результатам исследования у нее обнаружена монохориальная двойня. Вес плодов на 23 неделе составлял: 371 г — реципиента (норма) и 242 г — донора (ниже нормы). У реципиента обнаружено многоводие, у донора — маловодие. По данным допплерометрии у плода-донора выявлены признаки анемии (недостатка гемоглобина) и гипоксии (кислородного голодания).
Светлана очень переживала из-за установленного диагноза СФФГ и дальнейшей тактики. Девушка просила разъяснить, как лечить подобные отклонения, и можно ли спасти малышей?
Лазерная коагуляция сосудов между двумя плодами
В настоящее время основным методом лечения МХ плацентации является фетоскопическая лазерная коагуляция сосудов (анастомозов) между плодами, из-за которых страдают оба малыша. Вмешательство проводится после ультразвукового определения расположения плаценты, находящихся в ней анастомозов, перегородки между плодами и места прикрепления пуповин.
Специальный инструмент (фетоскоп) вводят в полость амниона реципиента под ультразвуковым контролем. Коагуляцию сосудов между плодами выполняют лазером. Оперативное вмешательство заканчивается дренированием околоплодных вод до нормализации их количества. После лазерного лечения СФФГ у половины пациенток на свет появляются оба или один здоровый ребенок.
Я объяснила Светлане, что ей показана операция лазерной коагуляции сосудов, но выбор был только за ней. Конечно, молодой женщине было очень трудно принять решение, ведь речь шла о жизни еще неродившихся малышей. Она ознакомилась с подробной информацией о СФФГ, методах лечения, возможных осложнениях. И согласилась на лазерную операцию.
Светлану госпитализировали в стационар. Вмешательство длилось несколько часов. Оперировали два хирурга в присутствии неонатолога под общим обезболиванием. Девушку выписали домой на третий день после операции. Ни кровотечения, ни боли внизу живота у нее не отмечалось.
Молодая женщина была счастлива! С целью поддержания беременности ей назначили натуральный микронизированный прогестерон (утрожестан) в вагинальной форме. Теперь она была настроена выносить двойню и интересовалась вопросами правильного питания.
Правильное питание при многоплодии
Каждой беременной с многоплодием необходимо полноценно и рационально питаться, потребляя не менее 3500 ккал в сутки. Общая прибавка массы тела за всю беременность должна составлять около 18–20 кг.
При этом особенно важна прибавка массы тела в первой половине беременности (не менее 10 кг) для обеспечения физиологического роста плодов.
В противном случае неизбежны осложнения — гипотрофия и задержка развития плодов.
Также, составляя свой рацион, необходимо помнить, что во время беременности, тем более многоплодной, у женщины резко возрастает потребность в железе.
Поэтому в рационе питания беременной обязательно должны присутствовать продукты, включающие железо и белки животного происхождения: мясо, печень, рыба, молочные и кисломолочные продукты, гречневая каша, сырые овощи (морковь, яблоки, капуста) и фрукты.
Однако не всегда компенсировать дефицит железа у беременной возможно лишь при помощи специальной диеты. Ведь из пищи усваивается не более 6% железа.
Поэтому, помимо полноценного питания, будущим мамам, вынашивающим двойню или тройню, в целях профилактики анемии следует применять железосодержащие препараты.
Они высокоэффективны, безопасны, удобны в применении, хорошо переносятся и, самое главное, обеспечивают поступление в организм до 30-40% содержащегося в препарате железа.
Моя пациентка всю беременность полноценно питалась. К 29 неделе прибавка в весе составила 18 кг! Отмечу, что для многоплодной беременности это нормальный прирост.
Однако уровень гемоглобин был низкий (90 г/л), несмотря на употребление железосодержащих продуктов. В связи с выявленной анемией я порекомендовала Светлане использовать препарат Ферлатум Фол.
На фоне его приема уровень гемоглобина быстро восстановился! Тем временем, пора было подумать о родах…
Роды при двойне
Родоразрешение женщин с многоплодием желательно проводить в роддоме высокого уровня (перинатальном центре), способном обеспечить квалифицированную помощь с реанимацией новорожденных. Следует учитывать, что беременность при двойне считается переношенной с 39 недель гестации. Поэтому оптимальными сроками родоразрешения при многоплодии являются 37 и 38 недели беременности. Сроки проведения родов при монохориальном типе плацентации зависят от состояния плодов. При СФФГ беременность пролонгируют до 37-38 недели. При необходимости и риске гибели плода/плодов выполняют кесарево сечение раньше, начиная с 32-33 недели. Светлане сделали кесарево сечение на 34 неделе. Дети родились недоношенными весом 1 733 г и 1 364 г. Но молодая мама была счастлива! Она сказала: «Раз Бог дал нам малышей, значит и помог сохранить!». Счастливой беременности и удачных родов! Всегда с вами, Ольга Панкова
Источник: https://woman.rambler.ru/children/39510349-kak-vynosit-dvoynyu-istoriya-iz-praktiki/
Двойня после ЭКО
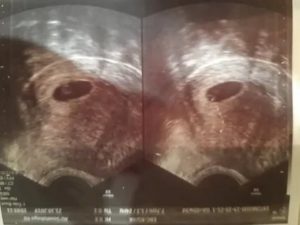
Многоплодная беременность очень часто развивается после использования вспомогательных репродуктивных технологий. При экстракорпоральном оплодотворении часто переносится больше одного эмбриона в матку. Поэтому риск двойни после ЭКО достаточно высокий.
Если в среднем в популяции многоплодие встречается с частотой 1,1-1,4%, то после искусственного оплодотворения двойней беременеют 20-30% женщин, тройней 5%, а у 0,3% женщин в матке одновременно развиваются 4 плода.
В последние годы отмечается тенденция к уменьшению числа случаев многоплодия в связи с внедрением методики селективного переноса одного эмбриона.
Почему увеличивается риск двойни после ЭКО?
Двойня после ЭКО чаще всего обусловлена переносом в матку одновременно 2 и более эмбрионов. Такие близнецы называются двуяйцевыми. Они по-разному выглядят, так как имеют одинаковый генотип.
В то же время при переносе только одного эмбриона риск рождения двойняшек минимальный – он даже ниже, чем в среднем в популяции, потому что исключено рождение двуяйцевых близнецов.
Они могут быть только однояйцевыми: то есть, развиться из одного эмбриона, который разделился на два, значительно реже – на три и более зародыша. Такие близнецы одинаково выглядят, потому что имеют одинаковый генотип.
Вероятность их рождения после искусственного оплодотворения не увеличивается – она такая же, как в среднем в популяции.
В то же время двойняшки рождаются после ЭКО намного чаще. После введения в клиническую практику вспомогательных репродуктивных технологий в мире количество родов двойней увеличилось на 27%, тройней – на 38%. Около 50% всех случаев многоплодия обусловлено ВРТ. Это не только ЭКО, но также любые другие процедуры, предусматривающие гормональную стимуляцию суперовуляции.
Даже если оплодотворение в лаборатории и перенос эмбрионов не осуществляется, одно только назначение гормональной терапии увеличивает риск рождения двойняшек.
Это связано с тем, что если в норме в яичниках созревает только один фолликул с яйцеклетками, то на фоне введения препаратов их может быть несколько.
Поэтому значительно увеличивается вероятность того, что в результате оплодотворяющего полового акта в матке прикрепится не один, а два и больше эмбрионов.
Последствия многоплодия
Некоторые женщины относятся к перспективе забеременеть близнецами положительно. Они полагают, что лучше один раз родить двух детей, чем два раза по одному. Ведь это вдвое сокращает продолжительность беременности. Да и рожать нужно не два раза, а всего один.
На самом деле беременность двойней после ЭКО чревата серьезными осложнениями. Выносить её тяжелее, а рождаются такие дети раньше, часто недоношенными. При глубокой недоношенности современные возможности неонатологии позволяют их выходить, но при этом значительно возрастает риск серьезных заболеваний у новорожденного ребенка: неврологических, дыхательных расстройств, слепоты и т.д.
Даже у полностью здоровых женщин многоплодная беременность зачастую имеет осложненное течение. Для тех, кто прошел через процедуру ЭКО, риск еще выше, так как это особые категории пациентов. Их особенности в том, что эти женщины:
- возрастные;
- имеющие гинекологические заболевания;
- часто страдающие от эндокринных расстройств, имеющие общесоматическую патологию.
Самым частым осложнением является истмико-цервикальная недостаточность. Подробнее об этом заболевании вы можете прочитать в нашем блоге. ИЦН остается наиболее частой причина прерывания беременности на сроке после 12 недель. Во второй половине гестационного периода она может спровоцировать преждевременные роды.
Если женщина ждет двойню после ЭКО, истмико-цервикальная недостаточность констатируется:
- у 25% пациенток на сроке 16-19 недель;
- у 40% – на сроке 20-24 недели.
Таким женщинам часто требуется превентивная хирургическая коррекция ИЦН.
По данным медицинской статистики, лишь 15% случаев многоплодной беременности протекают без осложнений. Риск гибели ребенка во время родов в 5 раз выше по сравнению с родами одним плодом. Высокие показатели смертности обусловлены в первую очередь недоношенностью: близнецы часто появляются на свет гораздо раньше жизнеспособного срока.
Риск развития ДЦП у одного из детей при двойне составляет около 8%, при тройне – 35%.
В целом, организм женщины не рассчитан на вынашивание более чем 1 плода. Это подтверждает хотя бы тот факт, что уже после 26 недель в большинстве случаев наблюдается задержка развития плодов. Формируется относительная фетоплацентарная недостаточность. Хотя сосуды в целом функционируют нормально, функциональных резервов не хватает на обеспечение всех потребностей двух плодов.
Диагностируется фетоплацентарная недостаточность у беременных двойней после ЭКО в 10 раз чаще средних показателей. Особенно высокий риск отмечается у пациенток с инфекциями, иммунными нарушениями или эндокринными расстройствами.
У 8% многоплодных беременностей в целом, и в 19% случаев двойни после ЭКО отмечается диссоциированное развитие плодов. Это состояние, при котором один из двойняшек значительно опережает в развитии другого. Различия в массе тела могут достигать 20%.
Снижение риска двойни после ЭКО
На уровне как отдельных центров репродуктологии, так и системы здравоохранения РФ принимаются меры, чтобы снизить риск двойни после ЭКО.
Согласно действующему законодательству, при выполнении процедуры ЭКО запрещено переносить больше 2 эмбрионов женщинам до 35 лет вообще.
После 35 лет 3 эмбриона можно переносить лишь в случаях, когда до этого три попытки ЭКО и более завершились неудачей.
Несмотря на это, даже перенос только двух эмбрионов делает риск двойни после ЭКО довольно высоким. По оценкам разных авторов он составляет 20-30%.
Всё чаще в развитых странах мира, а также в лучших российских клиниках практикуется селективный перенос одного эмбриона. При этом правильный подход к лечению бесплодия приводит к тому, что вероятность беременности не снижается по сравнению с переносом в матку двух и более зародышей.
Давно прошли те времена, когда единственной возможностью увеличить процент успешных процедур экстракорпорального оплодотворения было увеличение количества переносимых эмбрионов. Сегодня современные клиники обладают хорошими диагностическими возможностями, качественными эмбриологическими лабораториями.
Накоплен большой опыт проведения процедур искусственного оплодотворения, что дает возможность достигать тех же результатов, при этом снижая до минимума риск двойни после ЭКО.
Когда лучше переносить один эмбрион?
Европейское общество репродукции человека и эмбриологии рекомендует во всех случаях, когда это возможно, выполнять перенос одного эмбриона. В этом случае риск двойни после ЭКО снижается до минимума.
При этом эффективность процедуры не страдает, если перенос осуществляется на подготовленный эндометрий. Его готовность оценивают по данным УЗИ. Кроме того, вероятность имплантации может быть оценена по концентрации прогестерона в день пункции фолликулов.
Этот анализ позволяет определить, не закрывается ли «имплантационное окно» преждевременно.
В развитых странах отмечается тенденция к увеличению числа случаев переноса одного эмбриона. Это позволяет достигать минимального риска рождения двойни после ЭКО. В мире селективный перенос одного эмбриона выполняется только в 5% случаев, в России это 15-20% всех циклов, в Финляндии – 50%, в Швейцарии – 70%.
Одно из самых масштабных исследований в этой области опубликовано в журнале «New England Journal of Medicine». Оно показало, что при переносе одного эмбриона беременность достигалась в 39% случаев, при переносе двух она наступила у 43% женщин.
При этом в первой группе частота многоплодия составила 0,8%, во второй – 33,1%.
Это исследование лишний раз подчеркивает: перенос одного эмбриона может быть столь же эффективным, но при этом он значительно более безопасный, так как снижает риск многоплодия до минимальных значений.
Источник: https://www.eko-blog.ru/articles/zhenskoe-besplodie/eko/dvoyni-pri-eko/
Вероятность рождения двойни при проведении ЭКО
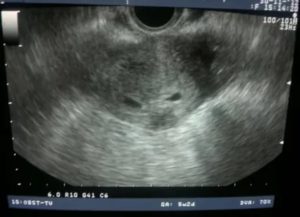
Здравствуйте, дорогие читатели! Сегодня я попробую коснуться сложной и довольно болезненной для многих темы — ЭКО. Для кого-то оно стало благословением, для кого-то — разочарованием. Часто при ЭКО шансы забеременеть несколькими детьми гораздо больше, чем при обычном оплодотворении. Так ли это, попробуем разобраться!
Что означает термин «ЭКО»
Само слово ЭКО — «экстракорпоральное оплодотворение». С «оплодотворением» все понятно, а слова»extra» («вне») и «corpus» («тело») взяты из латыни. Синоним ЭКО — «оплодотворение в пробирке» — содержится в англоязычном аналоге названия — IVF (in vitro fertilization). А по сути — это медицинская процедура, воссоздающая в лабораторных условиях естественный процесс зачатия.
Ученые и за рубежом, и у нас, разрабатывали этот способ, начиная с середины ХХ века, и множество пар уже решили таким образом свою проблему. Однако, нет стопроцентной гарантии для каждого, что данное лечение будет успешным. Статистика показывает, что беременность наступает у одной из трех женщин, и завершается успешными родами — у одной из четырех.
Желание стать родителями и волнение по поводу успешности искусственного оплодотворения часто вступают в борьбу. Также пугает стоимость процедуры и этические аспекты — ведь зачатие, все-таки, происходит вне мамы, а в некоторых случаях приходится прибегать к помощи суррогатной матери или использовать донорскую сперму.
Как проводится процедура ЭКО
Процедура искусственного оплодотворения состоит из нескольких этапов. Сначала необходимо получить яйцеклетки женщины, — на практике забирают фолликулы яичника (ооциты), а затем из них, уже в лаборатории, добывают яйцеклетки.
Поэтапное зачатие
Чтобы в организме будущей мамы созрело несколько яйцеклеток, а не одна, как при обычном менструальном цикле, женщина предварительно проходит курс гормональной терапии.
Уколы или таблетки назначают на срок от семи до двадцати дней. Затем осуществляют пункцию ооцитов. Это единственная часть процесса, которая может быть неприятной, болезненной. Она осуществляется под анестезией, как правило, общей.
В день, когда берутся яйцеклетки у женщины, мужчина сдает сперму (естественным способом, или с помощью хирургического вмешательства). Иногда сперма берется заранее и хранится в замороженном виде до нужного дня. Когда оба компонента готовы, их соединяют.
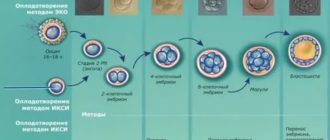
Это таинство зачатия под микроскопом и пристальным взглядом врачей! Тут есть еще один термин, часто встречающийся в связке с «ЭКО» — ИКСИ (интрацитоплазматическая инъекция сперматозоидов). За длинным названием — один из двух методов соединения яйцеклеток и сперматозоидов.
Первый — более простой — инсеминация: в условную «пробирку» добавляют много-много сперматозоидов и они сами оплодотворяют находящиеся там в специальной среде яйцеклетки. Если же качество спермы смущает специалистов, сперматозоид вводится целенаправленно, микрохирургическим способом. Это и есть ИКСИ.
А что же дальше?
Яйцеклетка, оплодотворенная сперматозоидом, получает статус эмбриона. Она хранится еще несколько дней в инкубаторе со специальной средой и температурой, и за это время число клеток в эмбрионе растет в геометрической прогрессии.
Также на этом этапе, возможно провести диагностику на предмет патологий (хромосомных и генетических) будущего плода. Затем производится пересадка эмбриона в матку матери.
В отличие от забора фолликул, процесс «подсаживания» осуществляется быстро и не требует анестезии. Все, далее процесс возникновения беременности и ее течение не отличаются от обычных. Через две-три недели можно сделать тест на беременность или УЗИ, и понять, удалось ли зачатие в пробирке. Как и в случае с естественным зачатием, гарантий того, что чудо случилось с первого раза, нет.
Количество возможных новых попыток определяется вместе с врачом, так как оно будет зависеть от состояния здоровья женщины, а перерыв между попытками — от того, как быстро восстановится ее гормональный баланс (в среднем, от полугода на восстановление). При этом есть возможность сохранить (подвергнуть криоконсервации) полученные эмбрионы, и использовать их для будущих «подсадок».
Если поговорить с мамами, проходившими через ЭКО, можно услышать множество историй терпения, выдержки, целеустремленности и жертвенности. Подготовка к оплодотворению с помощь гормонов оказывает на организм женщины сильное воздействие. Не для всех это легко.
Стоимость лечения также ощутима. Не все желающие могут позволить себе несколько попыток. Те, кто прошел этот путь, оглядываются на перенесенные трудности с легким сердцем. Но можно только попытаться представить себе, как тяжело попробовать все и не добиться желаемого результата!
Вероятность двойни при проведении ЭКО
При искусственном оплодотворении в матку переносят несколько эмбрионов (по стандартам Российского здравоохранения — два). Это делается для того, чтобы увеличить шансы на успешное зачатие. Но все же понимают, что происходит в случае, если приживается не один, а несколько эмбрионов? Правильно! Появляются на свет несколько детей!
В медицинской практике есть случаи и разнояйцевых, и однояйцевых (монозиготных) близнецов при зачатии в пробирке. Наука на вид близнецов повлиять никак не может — этот выбор остается в руках природы.
Процент вероятности на рождение двойни при ЭКО зачастую пугает родителей. Если вы не готовы стать многодетными родителями (или здоровье будущей мамы не позволяет выносит двойню и более того), вам могут сделать редукцию — удаление одного из эмбрионов.
Это необходимо в случае, если есть медицинские противопоказания для вынашивания всех малышей: риск для здоровья беременной, детей, или у одного из детей определилась патология, несовместимая с жизнью. Предлагает в таком случае врач, а решение, наверное, одно из самых тяжелых, принимают родители.
Редукция — спорный пункт в том, какими возможностями сегодня обладает наука, вызывает самое большое неприятие у представителей церковных конфессий. Ведь решать, кому жить, а кому нет, человек по определению не вправе.
Я воздержусь от эмоциональных комментариев, только замечу: редукция — это не следствие ЭКО, как такового, а один из вариантов развития событий, с которым сталкиваются при многоплодной беременности. Не надо бояться и расстраиваться заранее, но нужно понимать, что, возможно, придется делать выбор. И постараться быть готовым к нему.
Беременность после ЭКО — если у вас будет двойня
По большому счету, не важно, было оплодотворение искусственным, или нет. Риски связаны не с методом оплодотворения, а со спецификой самой беременности и состоянием здоровья будущей мамы. Конечно, беременность двойней имеет свои, зачастую непростые, особенности.
Тревожные факторы:
- возможность разницы в перинатальном развития близнецов
- смерть одного из них и осложнения для оставшегося
- большая вероятность недоношенности
- процесс родов, когда дети появляются один за другим.
Грамотные современные врачи знают, как выносить двойню после ЭКО, как мониторить состояние беременной, какими препаратами поддерживать ее силы и физическое состояние.
Возможно, придется существенно ограничить физические нагрузки, отказаться от йоги или раньше выйти в декрет, один или несколько раз лечь на сохранение, и на финальных сроках вам могут порекомендовать кесарево сечение, чтобы избежать травматичных родов.
Не стоит волноваться о том, что ваше состояние проверяют намного тщательнее, чем при обычной беременности. Зачавшие в пробирке и будущие мамы нескольких младенцев сдают анализ крови на ХГЧ на порядок чаще, чем их «обычные» коллеги. Этот гормон — главный помощник врачей в контроле за беременностью. Он активно растет до 11 недели, затем замедляется, и продолжает рост, начиная с 22-ой.
У мам, прошедших ЭКО, уровень ХГЧ выше нормы за счет подготовительной гормональной терапии. А у мам близнецов — потому, что детей несколько. Так что нужно узнать нормы роста гормона беременных, а затем, если вы ждете двойню — умножить на два!
Самое главное — не забывайте, что на два умножится и счастье, связанное с появлением ребенка. А в случае, если двойня рождается через ЭКО — это вообще состояние, близкое к эйфории. Ведь желание стать родителями, надежда, упорство и вера действуют заодно с природой, и, в результате, побеждают страх, отчаянье и бесплодие с двойным результатом!
Всем красивых и здоровеньких малышей! Пишите, оставляйте отзывы, комментируйте и будьте счастливы!
Источник: https://gemelos-feliz.ru/vse-dlya-mami/beremennost/rozhdeniya-dvoyni-posle-eko/