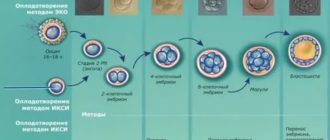
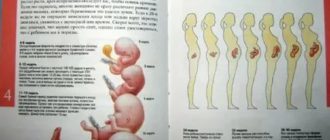
Анализы при беременности в Беларуси, список анализов по триместрам

Неопубликованная запись
Все женщины знают, что во время беременности нужно сдавать много анализов. Эта статья поможет вам понять на каком сроке и зачем выполняются те или иные анализы.Если вы еще планируете беременность, и уже наслышаны о бесчисленных анализах, которые назначают врачи, можно расслабиться. К счастью, прошли те времена, когда давали направления на всевозможные исследования просто так.
Записывайтесь на наши Онлайн-курсы по подготовке к родам >>> lastochka.by/super-mama_online
Вот перечень того, что вам необходимо сделать на этапе подготовки к беременности:
- 1.Осмотр акушера-гинеколога. Врач осмотрит, побеседует с вами, возьмет мазки на флору и онкоцитологию. Если в ходе консультации врач выявит какие-то нарушения, назначит вам необходимые исследования и УЗИ. Здоровым женщинам не нужно сдавать анализ крови на гормоны.
- Определение инфекций, передающихся половым путем (ИППП).
При подготовке к беременности в отделяемом из половых путей определяют возбудителя гонореи, хламидию и Micoplasma genitalium методом ПЦР . Определение уреаплазмы считается несовременным.
- Флюорография.
- Исследование на ВИЧ, гепатит В, С, сифилис.
Эти анализы не являются обязательными, но женщинам из группы риска лучше их выполнить до беременности
- Фолиевая кислота в дозировке 400мкг в сутки обоим партнерам. Желательно начинать пить фолиевую кислоту минимум за 3 месяца до беременности и на протяжении всего первого триместра.
Так как вы не можете знать точную дату зачатия, начинайте принимать этот витамин, как только решитесь на беременность.
- Желательно исключить алкоголь, курение, наркотические препараты минимум за 3 месяца до беременности.
- При избыточной массе тела, коррекция веса.
- Если у вас есть хронические заболевания, вы принимаете лекарственные средства, сходите на консультацию к своему врачу. Возможно еще на этапе подготовки к беременности необходимо корректировать лечение или переходить на другие препараты.
Как определить наступление беременности?
Кроме субъективных ощущений женщины и задержки месячных, точную диагностику беременности проводит врач акушер-гинеколог. Для этого у него в арсенале есть осмотр, ультразвуковое исследование малого таза и определение ХГЧ. ХГЧ – это хорионический гонадотропин, выделяемый трофобластом эмбриона.
Популярные тесты на беременность основаны на качественном определении этого гормона в моче. Кроме тест-полосок, ХГЧ можно количественно определять в крови. Это исследование показывает уровень гормона в крови, по которому можно судить о прогрессировании беременности. Сейчас женщины часто самостоятельно отправляются в лабораторию, чтобы сдать ХГЧ.
Но все-таки лучше такой анализ делать по рекомендации врача. Потому что для нормально формирующейся беременности этот показатель не нужно определять, а если есть особенности, то женщине в любом случае необходимо наблюдение специалиста. На УЗИ ОМТ визуализируется эмбрион и его локализация, чтобы исключить внематочную беременность.
Не рекомендуется выполнять узи раньше 6-7 недели, потому что эмбрион еще настолько крошечный, что на самых ранних сроках нет возможности определить его состояние и сердцебиение.
После того, как беременность наступила и успешно развивается, женщине необходимо стать на учет в женскую консультацию (ЖК). Оформить наблюдение в ЖК нужно в первом триместре до 12 недель беременности.
Объем исследований регламентируется клиническими протоколами, которые разработало Министерство Здравоохранения в 2018 году.
Есть обязательный перечень анализов, которые женщина должна сдать при постановке на учет, в 30 недель перед декретным отпуском и далее перед родами. Также врач может давать направление на другие исследования, или перечисленные анализы назначать чаще по показаниям.
Для того чтобы стать на учет вы пройдете следующие исследования:
- Осмотр в зеркалах, вагинальный осмотр вашего акушера-гинеколога. Обязательно проводится осмотр при постановке на учет. Во время других визитов в ЖК осмотры проводятся при необходимости.
- Ультразвуковое исследование (УЗИ).
УЗИ плода выполняется в перинатальном центре с 11 по 14 недели, затем в промежутке с 18 по 21 неделю, далее с 32 по 35 недели.
- Осмотр эндокринолога, офтальмолога, стоматолога, терапевта, ЛОР осуществляется при первом визите в ЖК.
Эндокринолог выдаст вам направление на анализ гормонов щитовидной железы (ТТГ, Т4, антитела к ЩЖ). Дополнительные консультации узких специалистов назначаются по показаниям, особенно касается женщин с хроническими заболеваниями.
- ЭКГ.
Как правило, электрокардиография проводится однократно, но при необходимости может выполняться повторно.
Лабораторные исследования:
- Общий анализтделемого из влагалища, определение антибиотикочувствительности.
- Обследование на гонорею, хламидию, микоплазму методом ПЦР проводится однократно в первом триместре, а на сифилис дополнительно повторяем в 28-30 недель.
- Определение антител к ВИЧ, вирусам гепатитов С и В
- Определение антител к токсоплазме и цитомегаловирусу (ЦМВ) при постановке на учет, затем если антитела не были обнаружены, анализ повторяется во втором триместре с 18 по 20 недели.
После того, как вы оформились в женской консультации, результаты ваших обследований будут внесены в обменную карту.
В зависимости от того, какое у вас самочувствие, как проходит беременность, врач может назначить анализы, УЗИ, осмотр узких специалистов раньше, чем прописано в протоколах.
Какие анализы необходимо сдавать во втором триместре?
В 24 недели у беременных повторно определяется глюкоза в крови. В промежутке с 24 по 28 недели назначается глюкозотолерантный тест.
Этот анализ позволяет выявить латентный сахарный диабет. Дело в том, что у беременных меняется углеводный обмен, что может привести к нарушению восприимчивости глюкозы и повышению ее уровня в крови, может развиться гестационный сахарный диабет. В 26 недель необходимо сдать общий анализ крови.
У беременных женщин часто развивается физиологическая анемия, гемоглобин может быть снижен до 105г\л. Это состояние не требует медикаментозной коррекции.
Если гемоглобин снижается еще больше, может ухудшаться самочувствие женщины, плода, повышаются риски во время и после родов, именно потому гемоглобин является важным показателем для беременных. В 28-29 недель выполняется контроль уровня антиэритроцитарных антител.
Женщинам с резус-отрицательной принадлежностью крови при отсутствии антител в 28 недель вводится антирезусный иммуноглобулин для профилактики возникновения резус-конфликта. После введения этого препарата 8 недель не нужно определять антитела.
В 30 недель перед оформлением листа нетрудоспособности вас обязательно осмотрит акушер-гинеколог и выдаст направление на следующие исследования:
- Консультация терапевта
- Повторяем биохимический анализ, коагулограмму, ОАМ.
- Исследование крови на сифилис, гепатиты В, С. Анализ на ВИЧ повторно сдают женщины из группы риска по заражению.
- С 30 недель женщины начинают записывать кардиотокограмму (КТГ). КТГ отражает сердцебиение малыша внутриутробно.
В третьем триместре ближе к родам беременным женщинам повторят следующие анализы:
- Мазок на флору, бак. посев сдается в 34-36 недель. Обычно женщины сдают мазки во время беременности чаще. Помните, если вас беспокоят выделения, будет правильным сначала сдать как минимум мазок на флору, и только потом по его результатам использовать лекарственные средства.
- ОАК.
У нас в голове есть стереотип, что все лабораторные исследования проводятся строго натощак. И ответственные беременные, лишив себя завтрака, очень плохо себя чувствуют в лабораториях, вплоть до обморочных состояний.
Анализы, которые необходимо выполнять натощак:
- ОАК
- БХ анализ крови
- Коагулограмма
- Глюкоза крови
- Глюкозотолерантный тест
- Определение уровня гормонов в крови.Когда поедете сдавать кровь на перечисленные выше анализы, возьмите с собой перекус, чтобы сразу поесть после забора. А вот все остальные исследования выполняются и после еды.
Какие исследования нужно пройти мужу?
- 1.Если у вас отрицательная принадлежность крови, обязательно определяется резус отца ребенка.
- 2.Флюорография. Так же подходит флюорография, выполненная в течение года.
- 3.
Анализ крови на ВИЧ, гепатит В, С.
Не забывайте, если у вас планируются партнерские роды, мужу в роддом нужна справка о состоянии здоровья.
Этот документ оформляет терапевт в поликлинике по месту жительства или в медицинском центре.
Какие анализы сдают в роддоме?
Когда у вас начнутся роды, при поступлении в роддом обязательно берут анализы. Минимальный стандарт – это ОАК и определение группы крови, резуса, несмотря на то, что вы сдавали эти анализы во время беременности. При повышении артериального давления в родах дополнительно проводится общий анализ мочи для определения уровня белка в моче.
Биохимия и коагулограмма назначается по показаниям на усмотрение врача. После родов на третьи сутки послеродового периода родильница сдает общий анализ крови, который позволяет оценить кровопотерю в родах и наличие/отсутствие воспалительного процесса. Если у женщины планируется кесарево сечение, выполняется ОАК, ОАМ, группа крови, коагулограмма и биохимический анализ крови.
После операции эти лабораторные исследования проводятся повторно.
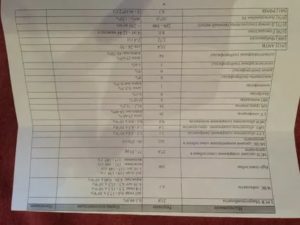
Чтобы систематизировать всю информацию по анализам во время беременности, предлагаем таблицу:
Вы можете ее просмотреть или скачатьпо ссылке — нажмите, чтобы перейти.
Сохраните себе эту таблицу или статью полностью, чтобы знать, какие виды анализов вам предстоят. Пусть ваша беременность пройдет легко!
ВЫ ПОПАЛИ НА САЙТ ШКОЛЫ ДЛЯ БЕРЕМЕННЫХ! ЕСЛИ ВЫ НЕ ИЗ МИНСКА, ВЫ МОЖЕТЕ ПРОЙТИ НАШИ КУРСЫ ОНЛАЙН:
Занятия будут проходить в виде Прямых эфиров через Instagram согласно расписанию! Вы сможете просмотреть их в течение суток в любое удобное для вас время. Сейчас набираем группы только на курс «Супер Мама Online» , семинар «9 месяцев» , а также на все однодневные семинары!
Источник: https://1lastochka.by/blog-o-beremennosti/analizy_vo_vriemia_bieriemiennosti
Какие анализы сдать и каких врачей посетить при планировании беременности

Вы наконец приняли решение, что вас в семье должно стать как минимум на одного больше. Теперь, казалось бы, дело за малым – совместить приятное с запланированным и увидеть на тесте две полоски.
Но к планированию беременности лучше подойти с умом, чтобы затем все девять месяцев наслаждаться спокойствием и новыми ощущениями.
Поэтому сохраняйте чек-лист по планированию беременности от акушера-гинеколога Дианы Мардас.
Диана Мардас,
врач акушер-гинеколог УЗ «5-я городская клиническая больница», руководитель проекта Pro:
– Начну с того, что пара ни в коем случае не должна начинать жить в режиме «а сейчас мы планируем беременность». Часто бывает, что как только пара думает так, начинаются проблемы с зачатием.
Самое лучшее зачатие – это естественное, которое произошло в плавном режиме, но при определенной подготовке. Особенно важно это для женщины, ведь ее генетический материал не обновляется, яйцеклетки даются один раз и на всю жизнь.
Поэтому важно, чтобы она хорошо питалась, занималась спортом в течение всей жизни, а не думала: «Я сейчас три месяца поем брокколи и на четвертый забеременею».
Когда начинаем планирование?
– За 2-3 месяца, этого времени будет достаточно, чтобы пройти лечение (если оно понадобится, это станет понятно по итогам обследования) и… еще раз настроиться на пополнение! Кстати, самый сложный период для протекания первого триместра – ноябрь, декабрь и январь, это время с обманчивой погодой и большим риском заболеть ОРЗ.
Итак, начнем. Куда пойти женщине, планирующей беременность?
Шаг 1. Идем к врачу акушеру-гинекологу. Гинеколог посмотрит «личное дело», прививки, историю заболеваний, он же сделает забор мазков, посевов, посмотрит шейку матки. Гинеколог оценит ситуацию в целом, ведь даже если все в порядке, накануне беременности лучше заранее знать состояние своего женского здоровья. Также важно сдать мазки на флору и GN.
Шаг 2. Направляемся на осмотр врача терапевта. Терапевт назначит общие анализы (кровь, моча, биохимический анализ крови), изучит ваши болезни. Если у вас есть хронические заболевания, то направляемся к следующему шагу – поход к более узкому специалисту.
Шаг 3. Посещаем профильного врача. Беременность обязательно покажет слабые места женщины, поэтому лучше оценить их заранее. Если у вас хронический тонзиллит – сходите к ЛОРу, при пиелонефрите посетите уролога. Первый триместр беременности – время, когда важно, чтобы все прошло гладко, ведь все отражается на ребенке.
Шаг 4. Не забываем про прививки. Календарем и графиком прививок занимается терапевт. Важно посмотреть их давность и необходимость пополнения. Будущей маме важно проверить прививочный статус относительно краснухи. Если антител к ней нет, то нужно сделать прививку за 3 месяца до предполагаемой беременности.
Шаг 5. Идем к стоматологу. Это самое слабое место, о нем забывают всегда. А кариес между тем – источник инфекции, который может стать причиной плацентарной недостаточности. Тем более лечение зубов во время беременности нежелательно.
Шаг 6. Делаем УЗИ органов малого таза. Его лучше делать в середине цикла. УЗИ поможет диагностировать заболевания органов репродуктивной системы.
Шаг 7. Сдаем ОАК (общий анализ крови) и ОАМ (общий анализ мочи). На какие показатели обратить внимание? Конкретно на зачатие проблемы с некоторыми показателями вряд ли могут повлиять, но некоторые могут повлиять на развитие ребенка на маленьком сроке.
Например, наличие инфекции мочеполовых путей (даже таких простых, как молочница). Также организм ребенка забирает много калия, витаминного состава. Важен гемоглобин, потому что он является транспортом для кислорода, если его мало – ребенок будет развиваться гораздо хуже.
Шаг 8. Сдаем биохимический анализ крови. Проверяем общий белок, холестерин, альбумин, глюкоза, АЛТ, АСТ (печеночные ферменты), кальций, калий, натрий, фосфор, магний, железо сывороточное, хлориды. Так мы оценим общее состояние женщины.
Может, у нее дефицит определенных витаминов, микроэлементов, белка… Тогда ее надо кормить, отпаивать и водить в СПА! А уже потом – планировать беременность.
Если по результатам анализов вам необходимо пропить витамины – то лучше сделать это именно во время планирования, а не грузить себя препаратами, будучи беременной.
Шаг 9. По желанию сдаем анализы на гормоны ТТГ, Т3, Т4. Я не сторонник гипердиагностики. Если все в порядке – гормоны можно не сдавать. Если же забеременеть не получается, тогда нужно будет обязательно сдать их.
Шаг 10. Также по желанию можно определить уровень витамина Д. Это можно назвать новым трендом. В последнее время иностранные ученые связывают бесплодие и прерывание беременности на ранних сроках именно с недостатком витамина Д.
Шаг 11. Сдаем анализы на гепатит, RW, ИППП.
Шаг 12. Определяем показатели коагулограммы и Д-димеры. Это комплексный анализ показателей свертываемости крови. В последнее время отмечается рост бесплодия по причине, связанной со свертываемостью кровью. Конечно, для того чтобы диагностировать причину бесплодия, этого анализа недостаточно, но это может помочь при выявлении определенных проблем.
Шаг 13. Проверяем группу крови и резус фактор. Если у женщины отрицательный резус фактор, а у мужчины – положительный, женщине важно оценить ситуацию.
Если до этого у нее не было переливания крови, прерывания беременности, других родов, она может быть спокойна.
Если же у нее что-то подобное было, то риск резус-конфликта можно предотвратить путем введения антирезус-иммуноглобулина.
Шаг 14. Делаем флюорографию. Не забываем об этом исследовании, ведь его нужно делать каждый год. А флюорографию при наступившей беременности делать уже нельзя, особенно на ранних сроках.
Шаг 15. Если у вас дома есть животные… А именно – коты, то сдайте анализы на антитела к токсоплазме, именно котики могут стать переносчиком токсоплазмоза (паразитарного заболевания). Остальные животные – безобидные.
А что же делать будущему папе?
Планирование беременности – не только женское дело. Но для будущих пап чек-листа пока не придумали! За 3 месяца мужчине желательно вести здоровый образ жизни и начать пить фолиевую кислоту, чтобы сперматозоиды были качественными – ведь они у него обновляются, им в этом повезло. А с момента зачатия, когда тест уже показал две полоски, можно смело переставать пить фолиевую кислоту.
Некоторые коварные женщины заставляют своих мужчин пить ее всю беременность и говорят, что она несовместима с алкоголем! Бани и сауны, подогрев сидений – все эти вещи накануне беременности тоже лучше исключить. Они плохо влияют на сперматогенез. Можно посетить уролога, сдать спермограмму. Конечно, исключить алкоголь, никотин. Если есть вопросы по здоровью, посетить узких специалистов.
unsplash.com
Источник: https://mamapro.by/bremennost/chek-list-15-shagov-k-dvum-poloskam/
Консультация гинеколога: планирование беременности

Планирование беременности – это комплексное гинекологическое обследование, целью которого является диагностирование и лечение возможных болезней до зачатия.
Многие заболевания, протекающие в хронической форме, и, возможно, даже не заметные для матери, могут подвергнуть риску развитие ребенка.
Стоит помнить, что во время беременности организм женщины подвергается двойной нагрузке на многие внутренние органы: печень, почки, сердце.
Поэтому для предотвращения осложнений во время беременности необходимо планировать ее за 2-3 месяца до зачатия.
Гинекологический кабинет «Медилия» предоставляет комплекс услуг в области акушерства и гинекологии, полностью подготавливая женщину к зачатию, вынашиванию и родам.
Во время обследования женщина проходит гинеколога, стоматолога, терапевта, ЛОР – врача, сдает анализы на возможные инфекции, исследует со специалистами свой гормональный фон, делает УЗИ малого таза, чтобы спрогнозировать проходимость плода. Так же многим назначаются прививки от краснухи и гепатита В, чтобы вынашивать ребенка без риска заразиться этими заболеваниями.
Планирование беременности начинается с консультации гинеколога, который изучает карту будущей матери, и на основе анамнеза делает вывод, каких специалистов следует посетить. Как правило, после консультации гинеколога женщина должна посетить терапевта, назначающего анализы, с целью выявления хронических заболеваний.
Также важно отметить, что при наличии в роду женщины родственников с хроническими заболеваниями, необходима консультация генетика, способного дать прогноз, определяющий рождение здорового ребенка.
Планирование беременности – процедура, которую необходимо провести до зачатия.
В нашем частном медицинском центре опытные врачи-гинекологи смогут назначить необходимые анализы и гарантировать рождение здорового ребенка, что безусловно важно для будущей мамы.
Записаться на консультацию >>>
Подготовка к беременности: гормональное обследование и коррекция нарушений
Гормональные сбои могут быть одной из причин бесплодия. Однако они поддаются лечению и коррекции, поэтому со временем и правильно подобранными методами коррекции возможность завести ребенка появляется вновь, делая будущую мать счастливой и готовой к беременности женщиной.
Как известно, женский гормональный фон – это очень тонкая система, которая подвергается воздействию огромного количества факторов.
И для того, чтобы выявить, какой из них влияет больше всего, препятствуя возможности забеременеть, женщине необходимо пройти соответствующее обследование, которое и выявит какие гормоны продуцируются в достатке, какие в избытке, а каких недостаточно.
Гормональный фон – это баланс более 60 различных гормонов, и нарушить этот баланс достаточно легко.
Нарушители гормонального фона:
- паразиты
- курение и употребление наркотиков
- различные лекарственные препараты
- стресс
- наследственность
- инфаркты
- опухоли
- нарушения сна и пищеварения
- возраст
- избыточный или недостаточный вес
- аутоимунные процессы
Проявления гормональных нарушений можно диагностировать на самых начальных стадиях. И к ним относят:
- нарушения менструального цикла (нерегулярные менструации, обильные, длительные месячные или скудные)
- проблемы с весом и кожей (избыточный вес, быстрая потеря веса, появление сыпи и акне, чрезмерно жирная кожа)
- бесплодие
- дисгормональные доброкачественные заболевания молочных желез
- климактерический синдром
Каждое из подобных нарушений поддается коррекции, для того, чтобы правильно подобрать те гормоны, которых не хватает в организме женщины, необходимо посетить врача гинеколога-эндокринолога, который поставит диагноз и назначит эффективное лечение, позволяющее скорректировать и привести в баланс гормональный фон.
Если вам необходима помощь врача, то незамедлительно обращайтесь в гинекологический центр для исследования и назначения необходимого лечения, для того чтобы не только появилась возможность забеременеть и родить здорового ребенка, но и улучшилось качество жизни.
Записаться на консультацию >>>
Диагностика и лечение инфекций, передающихся половым путем
Для того, чтобы беременность протекала хорошо и у будущей матери не возникало никаких осложнений во время беременности, необходимо комплексное медицинское обследование, которое обязательно включает в себя диагностику инфекций, передающихся половым путем.
Виды инфекций передающихся половым путем:
- бактериальные инфекции
- вирусные инфекции
- протозойные инфекции
- грибковые инфекции
- паразитические заболевания
Каждая из подобных инфекций требует особого подхода в лечении, но, поскольку многие из подобных заболеваний схожи в своих симптомах, врачу требуется точная и тщательная диагностика состояния здоровья пациентки, чтобы выявить инфекцию и назначить правильное лечение.
Самые частые симптомы подобных инфекций:
- слабость
- повышение температуры
- боли внизу живота
- увеличение лимфоузлов паховой области
- зуд, жжение кожи, язвы и гнойники в районе паховой области
- дискомфорт при мочеиспускании, помутнение мочи, выделения нехарактерного цвета и запаха
Как правило, диагностика включает в себя стандартное описание всех жалоб, анализ анамнеза жизни, общий гинекологический осмотр.
Лечение инфекций, передающихся половым путем
К сожалению, не все инфекции, передающиеся половым путем поддаются лечению. Обычно к ним относят группы вирусных инфекций (вирус папилломы человека, гепатит С, герпес, ВИЧ), но при медикаментозной поддержке данные инфекции, а точнее их воздействие на организм сводятся к минимуму, и перестают представлять большую опасность для жизни человека.
Другие инфекции лечатся медикаментозно, после чего пациент повторно должен сдать анализы, и наблюдаться какой-то период у врача, особенно если есть большое желание забеременеть. Как правило, врач назначает антибиотики, а затем витаминный комплекс, для поддержки здоровья пациента.
Одним из осложнений после перенесения инфекции, передающейся половым путем, является бесплодие, поэтому при появлении первых симптомов и признаков заболевания, необходимо обратиться к врачу для диагностики и назначения своевременного лечения. Если лечение производится на ранних стадиях развития инфекции, то осложнения сводятся к минимуму, и риск бесплодия значительно снижается.
Консультации полового партнера
Зачатие – это процесс, в котором одинаково участвуют и мать, и отец. Для того, чтобы правильно спланировать беременность и быть уверенными, что она будет протекать благоприятно, нужно пройти консультацию как будущей маме, так и будущему папе. Именно для этого нужны консультации полового партнера у опытного врача.
Диагностика мужчины начинается с самого главного врача – уролога. Обследование у этого специалиста позволит выявить все возможные отклонения и выявить предрасположенности к тем или иным заболеваниям. Поэтому первый шаг в диагностике – анализ анамнеза жизни мужчины и первичный осмотр.
Затем, чтобы выявить все влияющие на беременность факторы, мужчина должен обязательно сдать анализы на наличие скрытых инфекционных заболеваний. Эта процедура позволяет снизить риск заражения, а также влияния инфекций на беременность. Будущая мать также проходит подобный анализ, поэтому риск осложнений сводится к минимуму при обоюдном обследовании.
Мужчинам также необходима подготовка к беременности и родам, поэтому он обязательно должен проконсультироваться с врачом, чтобы вовремя оказать помощь беременной женщине и самому чувствовать себя спокойно.
Планирование беременности обязательно включает в себя консультации обоих родителей, и лучшим вариантом будет консультация в одной клинике, и у одной группы врачей. Так все риски сводятся к минимуму, и легче контролировать весь процесс беременности женщины.
Пройти медицинский осмотр >>>
Источник: http://medilia.by/uslugi/planirovanie-beremennosti/
Хотим стать родителями! Акушер-гинеколог о том, как планировать беременность

Запланированная беременность помогает свести к минимуму риски для здоровья мамы и малыша. Но что конкретно нужно делать? Врач акушер-гинеколог Анатолий Станулевич рассказывает о комплексе медицинских мер, правилах подготовки, возможных препятствиях на пути к заветной мечте и о том, кому стоит задуматься об ЭКО и криоконсервации.
Анатолий Станулевич, врач акушер-гинеколог, репродуктолог Центра вспомогательной репродукции «Эмбрио»
С чего начать
— Зачем планировать беременность?
— Готовиться к появлению малыша желательно заранее. Если будущие папа и мама здоровы, больше шансов, что период беременности и роды пройдут благополучно.
— К каким врачам обратиться?
— В первую очередь, обоим будущим родителям рекомендуется обратиться к терапевту, который сможет оценить состояние их здоровья и при необходимости направит на обследования к другим специалистам.
Особенно это касается женщины, ведь во время беременности ее организм подвергается особой нагрузке, а диагностика и лечение заболеваний могут быть затруднены в связи с неблагоприятным воздействием на плод.
Следует удостовериться, что все в порядке, или устранить уже имеющиеся проблемы. В каждом конкретном случае возможны различные обследования.
Окончательные рекомендации сможет дать врач, который беседует с пациентом, изучает медицинскую карту.
Мужчине тоже следовало бы проверить общее состояние здоровья. Особенно важно отсутствие острых и хронических инфекционных заболеваний, которые будут представлять опасность для будущей мамы и ребенка. Также в процессе обследования может быть выявлена генетическая патология.
— Нужно ли сделать какие-то прививки, если у кого-то из партнеров они пропущены?
— Как таковых обязательных прививок при подготовке к беременности нет. Однако стоит знать, что существуют заболевания, которые опасны для беременной женщины.
Например, краснуха. Это инфекционное заболевание тератогенно (вызывает возникновение пороков развития плода). На стадии, когда планируется беременность, будущей маме хорошо бы провести анализ на наличие антител к краснухе. Если антител нет, значит, иммунитет к инфекции отсутствует и есть смысл сделать прививку.
Чтобы обезопасить себя, возможно, нужно сделать и другие прививки, но этот вопрос лучше обсуждать с врачами в индивидуальном порядке.
Возраст
— Пары какого возраста, как правило, обращаются к врачам на стадии осознанного планирования беременности?
— Сложно выделить определенную возрастную группу. Информированность по планированию беременности в последнее время заметно выросла, поэтому возрастной спектр расширился. К нам приходят и в 18 лет, и намного позже. Возможность использовать репродуктивные технологии по законодательству Республики Беларусь ограничена возрастом в 50 лет.
— Какую роль в благополучном зачатии играет возраст мужчины и женщины?
— С возрастом увеличивается частота хронических заболеваний, накапливается неблагоприятное воздействие окружающей среды и вредных привычек. Все это не может обойти стороной и репродуктивную систему.
Возрастные изменения половых клеток повышают риск рождения плода с генетической патологией.
Что касается активности сперматогенеза, там возраст не столь значим, и если нет «агрессивных факторов», сперматогенез, а значит, и возможность зачатия могут сохраняться долго.
Для женского организма возрастные изменения половых клеток начинают проявляться ближе к сорока годам. Здесь мы говорим о снижении овариального резерва — уменьшении количества яйцеклеток, изменении их «качества». После 45 лет вероятность положительного результата (рождение ребенка) даже при использовании ЭКО — меньше 5%.
Считается, что к 42 годам 60-80% всех прерываний беременности происходит именно по причине патологий эмбрионов.
— Нужно ли проверять свой овариальный резерв?
— Овариальным резервом называют запас яйцеклеток в яичниках женщины. Если говорить совсем просто, яичники — это «камера хранения» несозревших яйцеклеток. Каждый менструальный цикл происходит рост лидирующего фолликула и созревание в нем яйцеклетки.
Обычно созревает одна яйцеклетка, однако бывает, что доминантных фолликулов несколько, и тогда появляется шанс многоплодной беременности — рождения так называемых «разнояйцевых» близнецов. Запас яйцеклеток, к сожалению, не бесконечен и с течением времени уменьшается.
Его действительно можно проверить, но вопрос — всегда ли это нужно?
Я не считаю это обследование обязательным при планировании естественной беременности.
Но есть смысл проверить овариальный резерв, если:
- есть проблемы с зачатием;
- идет подготовка к ЭКО;
- проводилось или планируется оперативное вмешательство на яичниках, и необходимо проверить их функционирование;
- нарушен менструальный цикл.
Для определения овариального резерва проводятся лабораторные тесты (определение фолликулостимулирующего (ФСГ), лютеинизирующего (ЛГ) и антимюллерова (АМГ) гормонов), а также оценка структуры яичника на УЗИ (подсчет антральных фолликулов и определение объема яичников).
Показатели здоровья
— Какие анализы нужно сдать женщине заранее?
— Большую актуальность имеют анализы на выявление инфекций, передающихся половым путем. Важно помнить, что если наличие инфекции подтверждается у одного из партнеров, лечение обязательно для обоих в паре: и для мужчины, и для женщины, так как инфекция может протекать в скрытой форме, не иметь клинических симптомов и даже не выявляться при лабораторном обследовании.
Необходимо проверить и состояние шейки матки. Для этого производится кольпоскопия и берется цитологический мазок. Еще важно оценить функцию щитовидной железы по показателям гормонального профиля и, конечно же, провести общие обследования (клинический анализ крови и мочи, биохимический анализ крови, флюорография грудной клетки, ЭКГ).
— Правда ли, что даже если у женщины нет менструации, она может забеременеть?
— Зависит от причины. Если это генетическое заболевание, то, к сожалению, женщина бесплодна. Если проблема связана с какими-то функциональными нарушениями, то, выявив причину и проведя необходимое лечение, можно восстановить репродуктивную функцию и получить желанную беременность.
— Какие анализы рекомендуется сдать мужчине?
— Для мужчины так же, как и для женщины важно исключить инфекции, передающиеся половым путем, и хронические заболевания.
Если уже есть сложности с зачатием (планируемая беременность не возникает больше, чем в течение 6-9 месяцев), необходимо провести оценку мужской фертильности.
Особенность заключается в том, что изменения сперматогенеза никак не сказываются на общем состоянии. У мужчины может не быть ни одного живого сперматозоида, но он не будет об этом знать.
Проясняет ситуацию спермограмма — анализ спермы, который помогает установить фертильность и выявить возможные заболевания половой системы.
Образ жизни
— Почему на стадии планирования беременности рекомендуется отказаться от курения?
— Вызывая хроническую интоксикацию, курение разрушает и репродуктивную систему. Развитие и созревание сперматозоидов происходит в течение достаточно длительного периода — около трех месяцев. Чтобы оплодотворение проходило «качественным» и «здоровым» сперматозоидом, желательно заблаговременно избавиться от этой пагубной привычки.
Для женщины курение может не только оказать нежелательное воздействие на созревающую яйцеклетку, но и принести значительный вред плоду (если продолжать курить во время беременности).
Никотин вызывает спазм сосудов, поэтому питание плода может нарушиться, а поступающего кислорода будет недостаточно. Это впоследствии может привести к отставанию в развитии, снижению компенсаторных возможностей во время беременности и в родах, вплоть до внутриутробной и интранатальной гибели.
Покончить с пагубной привычкой сразу после известия о беременности очень сложно даже при железной воле. Если женщина бросает курить на ранних сроках, влияние никотина на плод уже может проявиться. Лучше бросить курить заранее, на стадии планирования.
— Каким образом нужно пересмотреть свое питание и стоит ли?
— Питание во время беременности должно быть сбалансированным, чтобы удовлетворялись потребности матери и плода во всех питательных веществах, витаминах и микроэлементах.
Пересматривать питание заранее нужно тем, у кого оно нарушено, то есть если вы питаетесь нерегулярно, злоупотребляете жирной пищей, едите мало овощей и фруктов и так далее.
Ожирение также может стать препятствием — это фактор, снижающий фертильность, особенно — у женщин.
Ожирение у женщин грозит невынашиванием беременности, повышается риск токсикоза на поздних сроках и гестационного сахарного диабета.
— Рекомендуете ли вы прием витаминных комплексов?
— Я за то, чтобы все важные вещества человек получал через продукты. Витамины — только по необходимости и по назначению врача. Нельзя просто взять и назначить себе курс витаминов.
Помните, что гипервитаминоз (острое расстройство в результате интоксикации высокой дозой одного или нескольких витаминов, содержащихся в пище или витаминсодержащих препаратах) не менее опасен, чем авитаминоз (острый недостаток витаминов в организме).
Так, излишек витамина D способен провоцировать тератогенность, о которой мы уже говорили. В общем, шутить с витаминами не стоит.
На упаковках витаминов обычно указан процент от суточной дозы. Если процент меньше 100, то препарат профилактический (но это не отменяет необходимости соблюдать инструкцию). Если процент больше 100 — значит, препарат лечебный и требует консультации врача.
— Физические нагрузки помогают или, наоборот, мешают?
— Конечно, помогают. Опять сделаю акцент на женщинах. На фоне разумных физических нагрузок ускоряется обмен веществ и улучшается структура мышц. Особенно хорошо, если тренированы мышцы брюшного пресса — это поможет при родах.
А вот нагрузки сверх меры следует убрать. Для женского организма это может быть опасно психоэмоциональным и физическим истощением и нарушением менструальной функции.
Препятствия
— В каких случаях вы бы рекомендовали отложить планирование беременности?
— Если говорить о причинах, которые не касаются здоровья, — карьерный рост, окончание учебы, какие-то поездки — для меня это не аргументы. Я считаю, что единственная причина, по которой стоит повременить с беременностью, — это физиологические осложнения или необходимость коррекционных процедур.
При всех наших стремлениях каждый пункт жизни записать, спланировать и рассчитать (что сегодня стало модным) беременность — это не бизнес-план. Далеко не все подвластно даже самым профессиональным врачам, и предугадать, как через несколько лет сложатся обстоятельства, нереально. Планировать нужно тогда, когда вы чувствуете потребность, — это главное правило, на мой взгляд.
Если вернуться к здоровью, самые частые проблемы, из-за которых доктора рекомендуют отложить беременность, — это:
- инфекции, передающиеся половым путем;
- заболевания щитовидной железы;
- нарушение глюкозного обмена, сахарный диабет;
- гипертония;
- онкология.
— Бывает ли, что оба партнера абсолютно здоровы, но беременность не наступает?
— Да, бывает. В таких ситуациях необходимо уделить дополнительное внимание обследованию супружеской пары и планированию зачатия.
Я не сторонник «превращения семейной жизни» в строгий алгоритм планирования беременности, но нужно осознавать, что возможность зачатия существует только 3-4 дня в цикле.
Важно уметь просчитать дни с максимальной вероятностью беременности. Для этого сегодня разработано множество технических средств (программы в гаджетах, тесты на овуляцию).
Если с этим возникают сложности, то необходимо обратиться к специалисту и он обязательно поможет.
Каждая фаза цикла характеризуется разной вероятностью зачатия. Если у женщины регулярная менструация, можно вычислить наиболее подходящий день для зачатия. Лучшее время — в середине цикла, когда происходит овуляция (выход яйцеклетки из яичника), а также пара дней до и после этого.
Однако все же существует и так называемая форма идиопатического бесплодия, когда никаких нарушений у партнеров не выявлено, но зачатие не происходит. Подобные случаи крайне редки, но они есть, и специалисты всего мира до сих пор не могут найти ответ на вопрос, в чем причина.
Альтернативы
— В каких случаях проводится ЭКО?
— Показанием для ЭКО являются формы бесплодия, не поддающиеся лечению другими методами. Или если вероятность преодоления бесплодия с помощью вспомогательных репродуктивных технологий выше, чем при применении других методов лечения.
Эта процедура как раз предлагается и при идиопатическом бесплодии, когда все остальные методы не помогают.
— Что такое криоконсервация, кому она нужна?
— Криоконсервация — это безопасный метод замораживания и сохранения половых клеток (яйцеклеток и сперматозоидов) или эмбрионов в жидком азоте при очень низкой температуре. Использование такой температуры позволяет остановить все биохимические процессы в клетках. Возможная длительность хранения практически не ограничена. При разморозке все функции клеток полностью восстанавливаются.
Кому это нужно? Задуматься о таком методе сохранения фертильности стоит, если предстоит лечение, которое может повредить структуру или функцию репродуктивных органов. Чаще всего это хирургические вмешательства на половых органах или проведение «агрессивного» лечения (химио- и лучевая терапия) при онкологических заболеваниях.
Целесообразность проведения криоконсервации половых клеток необходимо обсудить с врачом-репродуктологом. После завершения лечения и восстановления организма сохраненные клетки можно использовать в программах вспомогательных репродуктивных технологий.
Это позволит семье иметь детей. Если женщина по каким-то причинам не сможет выносить ребенка сама, возможен вариант суррогатного материнства. Даже в тяжелых ситуациях зачастую реально найти выход, главное не отчаиваться и не терять позитивного настроя.
Автор текста: Екатерина Проль
Оригинал статьи можно прочитатьпоссылке.
ЧИТАЙТЕ НА ЭТУ ТЕМУ:
Увеличиваем шансы стать мамой! 10 советов от гинеколога
Женский доктор Константин Агабеков: «Акушерство и гинекология — мужская работа, тяжелый физический и эмоциональный труд
Источник: https://zen.yandex.com/media/mag103by/hotim-stat-roditeliami-akusherginekolog-o-tom-kak-planirovat-beremennost-5dc1721c6f5f6f00aec27945
Планирование беременности: какие анализы нужно сдавать?
Выкидыши, замершая беременность и бесплодие: как не стать жертвой статистики?
Стать мамой «по плану»: как подготовиться к беременности и рождению крохи?
Около 15—20% всех беременностей заканчиваются преждевременно и неудачно. Это грустная статистика невынашиваемости, а не цифры, показывающие количество абортов.
Кроме того, ежегодно в Беларуси увеличивается количество пар, страдающих бесплодием.
Как помочь самим себе и обезопасить себя от попадания в грустную статистику в период активного планирования ребенка или на самых ранних сроках беременности?
Найти доктора!
Хорошо, если у вас есть доктор, которому вы полностью доверяете, и который вас направляет на разнообразные анализы и исследования на всех этапах вашей молодой активной жизни.
А если нет? Ведь такие врачи на вес золота, а в женских консультациях такие очереди, отсидев которые вы рискуете узнать о том, что в данном лечебном учреждении отсутствует большинство реактивов и вы сможете сдать лишь самый минимальный набор анализов при максимальных жалобах, что многие продолжают сидеть дома со своими проблемами, а ночами рыдать в подушку от в очередной раз несбывшихся надежд.
Как вырваться из этого замкнутого круга? Взять заботу о собственном здоровье в свои руки! Мы ведь прекрасно понимаем: для того, чтобы устранить проблемы со здоровьем, надо разобраться с их причинами. А этой чаще всего и становится главной проблемой.
Бесплодие?
По данным научных исследований РНПЦ «Мать и дитя», основными причинами женского бесплодия являются:
- воспалительные заболевания придатков (инфекция + нарушение гормональной и овуляторной функций яичников) — 15%;
- синдром поликистозных яичников (нарушение гормональной и овуляторной функций яичников) — 22%;
- комбинированный фактор (включая спаечный процесс гениталий, эндометриоз, нарушение гормональной и овуляторной функций яичников) — (53%);
- операции в связи с патологией органов репродуктивной системы в анамнезе (внематочная беременность, вакуум-аспирация, медицинский аборт) — 42%.
Сочетание нескольких выше указанных в числе причин бесплодия составило 32%.
А вот по данным министерства здравоохранения Республики Беларусь, структура мужского бесплодия выглядит следующим образом:
- воспалительные заболевания гениталий — 19,3%;
- эндокринные нарушения — 15,3%;
- недоразвитие гениталий — 0,2%;
- генетические нарушения — 0,6%;
- врожденные пороки развития — 0,2%;
- сочетание нескольких факторов — 2,4%;
- причина не установлена — 30,1%;
- в стадии обследования — 31,7%.
Невынашиваемость?
«Причины невынашивания беременности также многообразны, — утверждает Н. Якуш. — Например, гормональные нарушения, такие как недостаточная функция яичников, плаценты, нарушение функции надпочечников, приводят к дефициту эстрогенов, прогестерона или избытку андрогенов».
Еще одной из причин бесплодия и невынашивания могут быть острые инфекционные заболевания (грипп, краснуха и т.д.) и хронические инфекции половых путей, которых также немало в наше время у ведущих активную половую жизнь мужчин и женщин.
«Также в последнее время среди причин, позволяющих женщине забеременеть, но не выносить ребенка, стали встречаться иммунологические причины — такие как антифосфолипидный синдром (АФС) или резус-конфликт«, — делится своими наблюдениями Н. Якуш.
Среди других причин невынашиваемости медики называют:
- хромосомные и генные аномалии плода;
- истмико-цервикальная недостаточность (ИЦН);
- пороки развития матки;
- опухоли матки и яичников;
- перенесенные искусственные аборты;
- заболевания почек, сердечно-сосудистой, эндокринной и других систем организма, испытывающих дополнительную нагрузку во время беременности;
- вредные привычки;
- чрезмерное физическое и нервное напряжение;
- вредные факторы окружающей среды.
Анализы при беременности
Чтобы избежать многих из перечисленных выше проблем, часто бывает достаточно вовремя пройти обследование, которое выявит причину неполадок со здоровьем, и внести соответствующие корректировки в свой план беременности.
Одна из крупнейших белорусских лабораторий, помогающая в этом, — «Синэво».
Помимо большого перечня отдельных анализов, там предлагают комплексные программы женщинам, планирующим беременность и тем, кто уже находится в ожидании ребенка.
В различных лабораториях «Синэво» вы можете по своему желанию либо по направлению своего доктора пройти пакеты исследований:
- Планирование беременности
- Мониторинг течения беременности 4—6 неделя
- Мониторинг течения беременности 8—10 неделя
- Мониторинг течения беременности 15—17 неделя
- Мониторинг течения беременности 18—20 неделя
- Мониторинг течения беременности 30—40 неделя и многие другие…
Также для выявления инфекций, передающихся половым путем, разработан пакет исследований «Обследование на ИППП». Имеется в арсенале лаборатории и комплекс исследований на TORCH-инфекции (цитомегаловирусная, герпесвирусная инфекции, токсоплазмоз, краснуха).
Для диагностики гормональных нарушений имеются несколько комплексных исследований «Репродуктивное гормональное женское здоровье». Для выявления иммунологических причин невынашивания беременности в «Синэво» также имеется ряд специфических тестов.
Подробную информацию по ценам и срокам выполнения анализов Вы можете получить по телефонам 7766 (для звонков с мобильных) и +375 (17) 338-88-88
Адреса лабораторных центров «СИНЭВО»
Источник: https://www.synevo.by/ru/patients/articles/880-conceive-bear-and-give-birth/