Маленький живот при беременности – норма или отклонение
В период беременности матка способна растянуться и увеличиться в несколько десятков раз. После родов параметры детородного органа возвращаются к прежним размерам.
Увеличение живота женщины происходит согласно росту матки на определённом сроке гестации. Иногда будущие мамы опасаются за здоровье малыша, полагая, что плод отстаёт в развитии. Но в большинстве случаев маленький живот при беременности не является поводом для беспокойства.
Что влияет на размер живота
Различают 2 группы факторов, от которых зависит размер живота при беременности: физиологического характера и акушерские.
К физиологическим причинам миниатюрного беременного животика относят:
- Особенности строения тела. У будущих мам с широким тазом пузико увеличивается медленнее, чем у женщин с узким тазом. Развитость мышц брюшного пресса также не позволяет животу расти быстро.
- Массу тела женщины. У полных дам с жировыми отложениями тяжело распознать беременность по параметрам живота.
- Маленький плод. Обычно у родителей, которые не отличаются высоким ростом, рождаются дети с небольшим весом и ростом.
- Генетическая предрасположенность. Рост живота у женщины наблюдается в те же сроки, что и у её матери.
- Недостаточное питание, голодание будущей мамы.
- Сильный токсикоз на первых неделях беременности. В таком случае живот может появиться только после 24 недели беременности.
Если женщина вынашивает второго либо третьего ребёнка, то её живот будет увеличиваться быстрее. Это объясняется снижением эластичности мышц живота.
Среди акушерских причин того, почему не растёт живот при беременности, выделяют следующие:
- гипотрофия эмбриона;
- замирание беременности;
- неправильное положение ребёнка;
- маловодие.
Если вам кажется, что ваш живот меньше нормы, проконсультируйтесь с гинекологом. Он измерит параметры живота и выяснит причину возможных отклонений.
Гипотрофия
Замедленный внутриутробный рост плода требует проведения фетометрии – метода, который позволяет получить точные данные о состоянии малыша.
После выявления причины подобного нарушения гинекологи назначают женщине ряд лекарственных препаратов наряду с обогащением рациона питания мясом, кашами, кисломолочной продукцией.
Младенец, который рождается в положенный срок с гипотрофией, имеет меньшие характеристики роста и веса. При полноценном питании крохи физические параметры быстро нормализуются.
Замирание беременности
Самая опасная причина маленького живота – замершая беременность, когда плод гибнет.
Подобная ситуация сопровождается отсутствием шевелений ребёнка, появлением выделений кровянистого характера, повышением температуры тела. При несвоевременном выявлении аномалии женщина может погибнуть.
Неправильное положение
Подобная локализация плода внутри матки влияет на миниатюрность живота. Врачи определяют неправильность расположения малыша посредством ультразвукового сканирования и наружной пальпации.
Поперечное положение не несёт угрозы здоровью ребёнка, но способно спровоцировать преждевременное начало родов. Животик будет меньше и при заднем предлежании эмбриона.
Маловодие
Размеры живота при беременности значительно меньше нормы, если у женщины наблюдается нехватка околоплодной жидкости. При таком дефиците сокращается объём внутриматочного пространства. В норме количество амниотической жидкости составляет 1-1,5 л к 49 неделе.
Несущественные отклонения, которые не несут угрозы для здоровья малыша, можно определить только посредством ультразвукового сканирования.
При снижении объёмов вод на треть и более происходит следующее:
- значительное уменьшение параметров живота;
- появление дискомфорта во время шевелений ребёнка;
- болезненность в нижней части живота;
- ухудшение самочувствия.
Чем меньше объём жидкости, тем выше риск развития физических отклонений у плода: искривления позвоночного столба, кривошеи, косолапости. Кроме того, может произойти сдавление пуповины, ведущее к смерти малыша.
К недостаточному синтезу амниотической жидкости ведёт гестоз, артериальная гипертензия, болезни инфекционного характера, плацентарная недостаточность. Для определения маловодия применяется метод УЗИ.
Динамика роста живота
Матка начинает увеличиваться почти сразу после оплодотворения. На процесс роста оказывает влияние растущий эмбрион и выработка амниотической жидкости, которая заполняет пространство органа.
Окружающие заметят, что вы «в положении» на 5 месяце беременности, когда вес плода достигает 100 г, а длина его тельца – 12 см.
Значительное увеличение матки в размерах начинается с 6 недели беременности, когда орган по параметрам подобен куриному яйцу.
Со временем матка вырастает:
- на 8 неделе становится больше в 2 раза;
- на 10 неделе – в 3 раза;
- на 12 неделе – в 4 раза;
- после 14 недель матка переходит границы таза, её можно пропальпировать.
Гинеколог обязан отслеживать нормы увеличения и расположения матки, чтобы знать, как растёт живот во время беременности, нет ли отклонений в развитии малыша.
Врачи начинают измерять окружность на каждой явке уже во 2 триместре, для этого они используют сантиметровую ленту.
Исходя из гестационного периода, дифференцируют следующие нормы окружности живота:
- 2- недель – до 75 см;
- 22 недели – до 78 см;
- 24 недели – до 80 см;
- 26 недель – до 82 см;
- 28 недель – до 85 см;
- 30 недель – до 87 см;
- 32 недели – до 90 см;
- 34 недели – до 92 см;
- 36 недель – до 95 см;
- 38 недель – до 98 см;
- 40 недель – до 100 см.
При гармоничном росте плода живот также должен постоянно увеличиваться на 1 см в неделю. Допускаются незначительные колебания величин.
Врач заносит полученные данные в вашу обменную карту, и постоянно отслеживает динамику роста. Также определяется высота стояния маточного дна, которая и указывает на параметры живота: чем выше дно матки, тем больше окружность живота.
Определены конкретные нормы высоты маточного дна по неделям беременности:
- 16 недель – 7 см;
- 20 недель – 13 см;
- 24 недели – 24 см;
- 28 недель – 28 см;
- 32 недели – 30 см;
- 36 недель – 34 см.
После 38 недель матка постепенно опускается до 28 см, вы можете заметить, что живот при беременности стал ниже. Это свидетельствует о скором начале процесса родоразрешения.
Все величины приблизительны, поскольку каждая женщина индивидуальна. Нормы могут отклоняться от указанных значений на несколько сантиметров.
Если же разница в величинах более значительна, врач отправит вас на дополнительное обследование. Не нужно связывать малейшие отклонения с патологией. Ваша задача – сообщить врачу о свих беспокойствах, и оставаться спокойной.
Живот резко уменьшился – что делать?
Параметры «беременного» пузика могут уменьшиться в течение дня: стать меньше утром, чем вечером. Это объясняется повышенным газообразованием.
Во время вынашивания ребёнка в женском организме синтезируется большая концентрация прогестерона. Гормон способствует расслаблению мышц в желудочно-кишечном тракте, что притормаживает процессы переваривания пищи, провоцируя увеличение газов.
Для устранения проблемы скорректируйте рацион питания, исключите из своего меню капусту, кондитерские изделия, бобовые и виноград. Женщинам с лактозной непереносимостью нужно ограничить потребление молочной продукции.
Недостаточная физическая активность также ведёт к усилению газообразования. Увеличьте продолжительность ежедневных пеших прогулок, выполняйте умеренные физические упражнения. Вам будет полезно заняться йогой, плаванием.
Если живот существенно уменьшился, и вечером не вернулся к прежним параметрам, срочно посетите врача. Подобное состояние может грозить жизни и здоровью малыша.
Заключение
Живот во время беременности может быть различных размеров и форм, всё зависит от индивидуальных особенностей женщины.
Отслеживать динамику роста матки должен врач, только он способен определить наличие патологических состояний. Регулярный контроль у гинеколога позволит своевременно выявить возможную дисфункцию, и устранить её без последствий для здоровья.
Источник: https://its-kids.ru/malenkij-zhivot-pri-beremennosti.html
У плода желудок меньше нормы
Желудок » Вопросы » У плода желудок меньше нормы
Сонография позволяет осмотреть и оценить состояние внутренних органов. Пристальному изучению подвергаются такие органы как сердце, селезенка, легкие, почки, мочевой пузырь, и, конечно, желудок. Подробнее о втором скрининге.
Почему важно оценить состояние внутренних органов малыша? Дело в том, что некоторые отклонения в их развитии являются маркерами хромосомных аномалий. Таким беременным в дальнейшем рекомендуют консультацию генетика.
Время скринингового исследования (16-22 недели) выбрано с учетом того, чтобы при обнаружении тяжелых аномалий внутриутробного развития, несовместимых с жизнью, можно было бы прервать беременность.
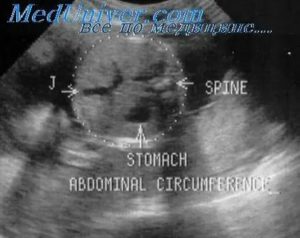
Нормы размеров желудка плода на УЗИ и возможные отклонения
Желудок плода в 16-20 недель может иметь вариабельные размеры. Их определяют в миллиметрах. Нормальные размеры желудка у плода по неделям представлены в таблице.
При исследовании могут быть выявлены следующие отклонения:
- большой или маленький желудок у плода на УЗИ;
- отсутствие органа;
- наличие псевдосодержимого;
- щелевидный желудок;
- атрезия желудка у плода.
Причины отклонений желудка плода от нормы
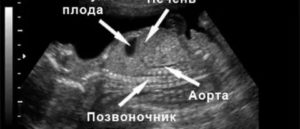
Желудок на УЗИ определяется как округлое или овальное анэхогенное образование, расположенное в верхнелевых отделах полости живота. Изменения с его стороны могут быть признаками патологии желудочно-кишечного тракта или косвенными признаками других неблагоприятных состояний.
Если желудка у плода на УЗИ не видно, то предполагают атрезию пищевода. В таком случае орган есть, но он не наполняется амниотическими водами.
Отсутствие эхотени может говорить о маловодии, а это косвенно свидетельствует о патологии почек, хронических инфекциях матери, патологии плаценты, гестозе.
Иногда желудок у плода не визуализируется, если смещен с обычного места. Такое состояние бывает при диафрагмальной грыже.
Жидкость в желудке порой отсутствует по причине пороков ЦНС, при расщелине губы, нейромышечных болезнях.
Причиной увеличенного желудка у плода может быть обтурация кишечника и его непроходимость. Но следует помнить, что желудок может расширяться до значительных размеров и это является нормой. Поэтому при отклонении размеров органа от нормы нужно искать дополнительные симптомы:
- многоводие;
- утолщение стенок органа;
- преддверие сужено и имеет воронкообразную форму;
- нет малой кривизны.
Микрогастрия желудка плода не возникает как отдельное врожденное заболевание. Обычно это часть патологии всего желудочно-кишечного тракта. Она может сочетаться с:
- нарушением ротации органов брюшной полости;
- отсутствием желчного пузыря;
- неправильным положением печени.
При микрогастрии желудок выглядит маленьким, значительно уступает в размерах норме, может быть цилиндрической формы.
Щелевидный желудок у плода означает недорозвитие его в ходе онотогенеза.
Микрогастрия и щелевидный желудок после обнаружения подлежат наблюдению. После рождения ребенка выполняют пластическую операцию по созданию желудка из части тонкой кишки. Выполнять главные функции он не сможет, но будет задерживать пищу от прямого попадания в кишечник. Так увеличится время переваривания, ребенок сможет усваивать большее количество питательных веществ.
Атрезия желудка – редкая аномалия. Это наличие мембраны в пилорическом или антральном отделе. Иногда заращение неполное, имеется небольшое отверстие.
Как и большинство пороков развития, имеет место сочетание атрезии с аномалиями гортани, пищевода, дисплазией легких, асцитом, гидротораксом. Иногда является признаком аутосомно-рецессивных наследственных болезней, сочетается с буллезным эпидермолизом.
Изолированная атрезия пилорического отдела поддается хирургическому лечению, выживаемость при этом достигает 90%.
У плода может не быть желудка. Такое состояние называется агастрия или агенезия. В первом случае патология представляет собой отсутствие верхней части стенки живота и органов половины брюшной полости. Агенезия – это отсутствие органа. Крайне редкая патология, сочетается с множественными пороками других органов. Эти аномалии развития несовместимы с жизнью.
Любые выявленные на скрининге патологии требуют повторной УЗИ-диагностики в динамике. Ее проводят на сроке 22 недель. Если аномалии, обнаруженные на предыдущем исследовании, имели транзиторный характер, то при повторной диагностике они исчезнут. Стойкие изменения говорят в пользу серьезных врожденных заболеваний.
При тяжелых сочетанных пороках развития женщине предлагают прерывание беременности по медицинским показаниям. Рождение такого ребенка невозможно, оно закончится летальным исходом в первые несколько суток.
Юлия Шевченко, акушер-гинеколог, специально для Mirmam.pro
Желудок плода
Подскажите пожалуйста стоит ли волноваться. Нам делали узи и при сроке беременности 20 недель сказали, что желудок плода развит на 24 недели. Но при этом еще сказали , что наш малыш мог поесть перед тем как делали узи. Является ли это пороком развития и стоит ли наводить из-за этого панику. Заранее благодарю за ответ
Абсолютно не стоит. Забудьте, Настенька :)))
Размеры желудка зависят, действительно, от того, полон он или пуст. :))
Добрый день!После УЗИ у двух врачей моему ребенку ставят диагноз микрогастрия. Генетик сказала,что данный диагноз может подтвердиться на 100% только после родов.Сейчас 23 недели,желудок 0,65*1,3 по 5% — N.Это очень страшный диагноз,я точно не смогу ухаживать за больным ребенком.
Можно ли с таким диагнозом делать искусственные роды?Врач конечно говорит,что биохимический скрининг хороший и воды умеренные и может быть не все так плохо.Хотя я не понимаю при чем здесь это.Была у участкового гинеколога,та говорит что за всю практику первый раз столкнулась с таким.Очень жду вашего ответа.
Если после родов данный диагноз подтверждается,что будет в таком случае с ребенком?
Источник: https://moy-zheludok.ru/voprosy/u-ploda-zheludok-menshe-normy
Живот маленький при беременности: основные причины
Чем отличается обычная женщина от беременной? Большинство скажут, что размером живота. Однако многие готовы им возразить, и это будет тоже правильно, поскольку не всегда положение заметно.
Почему у одних большой, а у других маленький живот при беременности?
Никто не будет возражать, что организм каждой женщины индивидуален, поэтому живот может расти по-разному. Очень важно в этот момент следить, чтобы не было никаких отклонений от нормы.
Живот маленький при беременности может быть по многим причинам, например при патологическом развитии плода, а возможно, это норма для конкретной женщины, и малыш родится полностью здоровым.
Во время первого триместра он может как быть заметен, так и нет. Если у мамы появился токсикоз, живот будет расти лишь со второго триместра. Порой бывает так, что окружающие даже не подозревают, что женщина беременна.
В любом случае нет причин для паники, необходимо регулярно проходить обследования и сдавать анализы, чтобы убедиться, что вынашивание протекает по плану, даже если маленький живот при беременности.
За счет чего увеличивается живот?
В основном все же он растет, это можно объяснить тем, что растет матка, где развивается ребенок. Матка вмещает плод, плаценту и околоплодные воды, для этого всего необходимо достаточно места, чтобы малыш мог правильно развиваться и чувствовать себя уютно. По мере увеличения плода и вод увеличиваются объемы тела.
Размеры плода
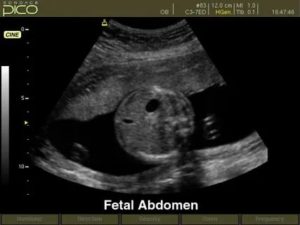
Определить размеры плода можно с помощью УЗИ. Благодаря трансвагинальному УЗИ можно обнаружить его на второй-третьей неделе развития. Беременность начинает отсчитываться от 1-го дня прошедших месячных и составляет порядка шести-семи недель. В этот момент диаметр плода 2-4 мм.
Как же развивается плод?
- На 10-й неделе можно отметить, что диаметр плода колеблется на уровне 2,2 см.
- 12-я неделя характеризуется длиной плода 6-7 см, весом 20-25 г.
- 16-я неделя соответствует длине 12 см, массе тела — 100 г.
- 20 недель характеризуется длиной плода 25-26 см, весом 280-300 г.
- На 24-й неделе — 30 см и 600-680 г соответственно.
- 28 недель — размер 35 см и вес 1-1,2 кг.
- 32 недели — 40-42 см и 1,5-1,7 кг.
- 36 недель — 45-48 см и 2,4-2,5 кг.
К окончанию беременности длина плода составляет 48-49 см, а масса тела — 2,6-5 кг.
Размеры матки у беременной
На протяжении всей беременности матка увеличивает свои размеры. В первые недели она имеет грушевидную форму. В конце второго месяца беременности она увеличивается в два раза и принимает округлую форму, а в начале 3-го триместра становится яйцевидной. Если наблюдается маленький живот при беременности, то, значит, матка не увеличивается в соответствии с нормами.
Масса матки до наступления беременности составляет 50-100 г, в конце — 1 кг.
Околоплодные воды
Объем вод увеличивается неравномерно. На десятой неделе вынашивания — 30 мл, на 13-14-й — 100 мл, на 18-й — 400 мл и так далее. Максимальный объем на 37-38-й неделе — 1-1,5 л. В конце срока он может уменьшиться до 800 мл.
Почему маленький живот при беременности?
Он может медленно расти по нескольким причинам.
Размеры матки могут быть меньше ожидаемых за счет маловодия. Многие полагают, что живот растет только за счет плода, однако околоплодные воды играют в этом процессе немаловажную роль. При недостаточном количестве вод он выглядит меньше, чем предполагается. Определить воды можно с помощью УЗИ.
По мере роста срока беременности увеличивается и объем жидкости. Маловодие — не норма, возникает при патологиях, например гипертонии, инфекционных заболеваниях, гестозе, фетоплацентарной недостаточности и прочих. Поэтому, если уже идет 19 неделя беременности, маленький живот вполне может быть.
Следующей причиной является гипотрофия плода, она возникает вследствие нарушения плацентарного обмена. Недостаточное питание матери также может привести к медленному росту. При таких обстоятельствах малыш рождается с весом 2,5 кг. Однако точно определить вес ребенка не может даже УЗИ, поэтому его точно можно узнать только при рождении, он может изменяться на 500 г в обе стороны.
Конституция тела женщины тоже играет свою роль. У миниатюрных и худеньких мам выпуклость более заметна, чем у женщин крупного телосложения.
Плодное яйцо может прикрепиться к задней стенке матки, в таком случае ребенок располагается нестандартно — поперек таза. При таких условиях живот растет вглубь и не выпирает наружу, тогда и будет маленький живот во время беременности, и посторонним он может быть даже не заметен.
Из-за наследственных особенностей он также может быть меньше. Если родители миниатюрные, то и малыш, скорей всего, будет небольшим, поэтому живот может увеличиваться незначительно.
Если женщина имеет хорошо натренированный брюшной пресс, то мышцы будут сохранять форму и тонус, а живот не будет сильно расти.
Признаки отставания увеличения живота
При каждом посещении гинеколога производится замер с помощью сантиметровой ленты обхвата живота, а также высоты стояния дна матки. Эти замеры могут о многом рассказать врачу.
Если показатели не выросли или даже уменьшились, то это является поводом для проведения внепланового УЗИ.
Особенно насторожит врача, если это 39 неделя беременности, маленький живот в сочетании с уменьшением показателей может потребовать проведения других исследований плода.
Что делать, если живот не растет?
Отсутствие роста объемов не диагноз, будь то маленький живот на 30 неделе беременности или же на 21-й. Способов профилактики, как и при заболеваниях, тут нет. Все зависит от факторов, которые влияют на увеличение окружности живота.
Если были выявлены маловодие и гипотрофия, то должны быть приняты меры для минимизации рисков.
Во всех остальных случаях не нужно волноваться по этому поводу, если маленький живот при беременности (30 недель), потому что даже при таких условиях растут здоровые детки.
Главное, регулярно посещать врача, чтобы вовремя выявить какие-либо отклонения или просто убедиться в том, что беременность протекает хорошо.
Бывает такое, что наблюдается маленький живот при второй беременности. То есть во время вынашивания первенца у женщины он соответствовал всем параметрам, и поводов для беспокойства не было. Маленький животик во время второго вынашивания может насторожить маму, однако каждый ребеночек индивидуален и развивается по-разному.
Нормы и отклонения
Хоть организм каждой женщины индивидуален, все же были приняты нормы, примерно одинаковые для всех, отклонения от которых должны стать сигналом о проблемах при вынашивании. По увеличению матки можно о многом судить.
На 4-й неделе матка имеет вид куриного яйца. На 8-й неделе она растет и становится размером с гусиное яйцо. На 12-й неделе — как головка младенца, в этот период гинеколог ее прощупывает, также производит замеры окружности живота. На 16-й неделе животик округляется, матка располагается в области между лобком и пупком. На 20-й неделе он становится заметен окружающим.
21 неделя беременности — маленький живот еще не является поводом для переживаний. 24-я неделя — матка перемещается к пупку, а на 28-й находится выше него. На 32 неделе начинает выравниваться пупок, дно матки прощупывается между мечевидным отростком и пупком. 38-я неделя — матка находится на максимально высоком уровне около ребер.
На 40-й неделе выпирает пупок, дно матки опускается, начиная подготовку к родам.
Окружность животика — важный параметр, который измеряют от поясничного прогиба до пупка. Нормальными считаются следующие параметры: 32-я неделя — 85-90 см, 36-я — 90-95 см, 40-я — 95-100 см. Если все же маленький живот при беременности (30 неделя и далее), то врач должен определить, в чем причина — в гипотрофии или маловодии.
Матка начинает увеличиваться практически с самого начала вынашивания, и если этого не происходит, то может иметь место внематочная беременность. При этом плод развивается вне матки, в трубе.
При регулярном посещении врача отклонения от нормы моментально будут установлены. При необходимости беременную женщину могут положить в стационар для лечения, при таком раскладе вероятность рождения здорового малыша резко увеличивается.
Планирование беременности
Если вы заранее планируете ребенка, необходимо предварительно сдать все анализы, вылечить все заболевания до наступления беременности, поскольку любая, даже самая безобидная инфекция, может вызвать осложнения. Также необходимо в корне пересмотреть свое питание, вести здоровый образ жизни, отказаться от вредных привычек. При соблюдении всех правил ваш малыш родится здоровым, и в будущем у него не возникнет проблем.
Не забывайте кушать свежие овощи и фрукты, принимать витаминные комплексы — все это будет способствовать лучшему росту малыша.
Источник: https://FB.ru/article/260569/jivot-malenkiy-pri-beremennosti-osnovnyie-prichinyi
Аномалии и патологии органов пищеварительной системы плода, выявляемые на УЗИ * Клиника Диана в Санкт-Петербурге
Патологии органов пищеварительной системы встречаются у плода нередко как самостоятельно, так и в комплексе с другими аномалиями внутренних органов. На них приходится до 21% пороков у новорождённых и 34% случаев младенческой смертности.
Причины нарушений формирования органов ЖКТ у плода, статистика
Аномалии строения органов ЖКТ связаны с нарушением эмбриогенеза на стадии 4-8 недель беременности, когда идёт образование отверстия пищеварительной трубки.
Изначально она заканчивается с обоих концов, однако к концу 8 недели происходит образование каналов, а слизистый эпителий закрывает просвет кишечной трубки.
Среди наиболее часто встречающихся патологий можно выделить стенозы (сужения или растяжки стенок) или атрезии (сращивания).
Больше всего страдает 12-перстная кишка, что связано с особенностями её эмбриогенеза. 1/2 случаев сопровождается пороками других внутренних органов — сердца, сосудов, прямой кишки, печени, желудка. Некоторые случаи настолько тяжёлые, что малышу при жизни придётся сделать множество операций, и они не будут являться гарантом его нормального существования.
Аномалии органов ЖКТ на УЗИ видны на сроке 11 недель. Ультразвуковая диагностика не является 100% гарантией того, что у малыша будут серьёзные отклонения, поэтому её результаты являются основанием для более детального обследования женщины.
Беременной делают кариотипирование на выявление хромосомных нарушений. Также она проходит анализ амниотической жидкости, и по результатам обследования (если они плохие и диагноз подтвердится) ей рекомендуют прервать беременность
Патологии кишечника
К аномалиям 12-перстной кишки относятся:
Атрезия. Встречается в 1 случае из 10 000. Заключается в полной непроходимости кишечника вследствие патологического сращения стенок органа. В 37% случаев сопровождается другими аномалиями — конской стопой, слиянием шейных позвонков, несимметричным положением рёбер и пр.
Ещё в 2% случаев атрезия кишечника сопровождается атрезией пищевода, гигромой заднего прохода, незавершённом поворотом желудка и т.п. В основном это типично для плода с хромосомными нарушениями, в частности с трисомией по 21 хромосоме.
90% беременностей заканчиваются выкидышем или замиранием развития в течение первых 2-х триместров. Остальные 10% беременностей с патологией 12-перстной кишки завершаются рождением детей, страдающих различными пороками: у 31% имеется обструкция дыхательных путей (закупорка инородным телом вроде кисты, опухоли), 24% — парез лицевого нерва (нарушением функциональности мимических мышц).
Только 1% малышей ведёт относительно нормальный образ жизни после проведения сложнейшей операции при условии отсутствия хромосомных нарушений.
Внутрикишечная мембрана. Это плёнка, перекрывающая просвет кишечника, появившаяся в результате нарушения разрастания внутреннего слоя 12-перстной кишки. Встречается в 1 случае из 40 000. На УЗИ визуализируется как слабоэхогенное образование. Просвет кишечника при этом сужен на несколько миллиметров, контуры слизистой оболочки чёткие.
Патология не является показанием для прерывания беременности. В зависимости от расположения мембраны она удаляется после рождения малыша методом дуоденотомии (вскрытием просвета кишечника с последующим удалением мембраны).
Мальротация. Заключается в нарушении нормального вращения и фиксации 12-перстной кишки.
Если средняя кишка совершила полный оборот на кровоснобжающей ножке, это может привести к прекращению кровоснабжения и отмиранию средней кишки.
Пренатальный диагноз можно поставить с 24 недели, причём в 61,5% беременностей наблюдалось многоводие. На УЗИ выявляется анэхогенный double-buble 3 следствие расширение кишки и желудка.
Хотя даже незначительное расширение на сроке 16-22 недели должно вызывать тревогу. В норме 12-перстная кишка видна на УЗИ только с 24 недели. Дополнительно в 62% случаев выявляются у плода пороки развития сердца, мочеполовой системы, других органов ЖКТ.
После исследования на кариотип в 67% случаев выявляются хромосомные отклонения, из которых на 1 месте стоит синдром Дауна.
Стеноз. Выявляется у 30% новорождённых, в основном у мальчиков. Это частичная непроходимость 12-перстного кишечника, локализованная в одном месте. В основном наблюдается в верхних отделах и сопровождается аномалиями поджелудочной железы.
На УЗИ отчётливо виден на сроке от 24 недель при использовании допплеровского метода в изучении кровотока кишечника.
Стеноз успешно устраняется и имеет более благоприятные перспективы, чем атрезия. Не требует прерывания беременности.
Megaduodenum. Это увеличение размеров 12-перстной кишки до размеров, иногда превышающих размеры желудка. Встречается в 1 случае из 7500.
Может являться следствием кольцевидной поджелудочной железы, когда головка органа кольцом окручивает кишечник, либо атрезии или стеноза 12-перстной кишки. На УЗИ диагностируется на 24 неделе. Верхняя часть брюшной полости вздута очень сильно, в то время как нижняя часть впалая.
Гиперэхогенность кишечника. Чем выше плотность исследуемой ткани, тем больше будет эхогенность. На УЗИ эхогенность кишечника плода должна быть ниже эхогенности костей, но выше, чем у таких пористых органов, как печень, лёгкие или почки.
Когда эхогенность кишечника равна по плотности эхогенности костной ткани, говорят о гиперэхогенности.
Патология выявляется не ранее чем на 16 неделе. Она свидетельствует об отклонении в развитии плода. Повышенная эхогенность случается при преждевременном старении плаценты, внутренних инфекциях, несоответствии размеров плода сроку беременности, эндокринном заболевании муковисцидозе, кишечной непроходимости (стенозе).
УЗИ следует пройти в нескольких разных клиниках во избежание ошибки специалиста. Только при окончательном подтверждении диагноза женщину отправляют на более детальное обследование — биохимический скрининг, анализ на ТОРЧ-инфекции, кордоцентез и анализ амниотической жидкости.
Окончательный диагноз ставится на основе комплексного анализа, а не только УЗИ обследования.
Дивертикулы (кисты). Они имеют разные названия — дупликационные кисты, удвоенная кишка, энтерогенная дивертикула. Заключается в отпочковании от стенок кишки образования в эмбриональный период.
Образуются не только в кишечнике, но и по всему ЖКТ от гортани до ануса.
Считается, что причиной раздвоения стенок служит нарушение кровоснабжения пищеварительной трубки плода. Кисты на УЗИ гипоэхогенны, бывают как однокамерными, так и многокамерными. Стенки кист двухслойны и имеют повышенную перистальтику, имеют гиперэхогенность, если содержат кровь.
Визуализируются кисты кишечника на 2 триместре и часто сочетаются с другими патологиями. Точность визуализации кист кишечника у плода составляет 66,6%. Данная патология не является показанием к прерыванию беременности, потому что в неосложнённых случаях оперируется и устраняется.
Аномалия формы, размера, положения и подвижности кишечника. Ко 2 триместру беременности должен обратиться вокруг брыжеечной артерии против часовой стрелки на 2700.
При нарушении эмбриогенеза можно выделить следующие патологии: отсутствие поворота, несостоявшийся поворот и неполный поворот.
На УЗИ при аномалиях поворота кишечника у плода отмечается многоводие и расширение петель кишечника без перистальтики. В случае перфорации кишечника возникает микониевый перитонит — заражение вследствие выхода наружу содержимого кишечника. Обнаруживается патология поздно, только на 3 триместре, что требует немедленной подготовки женщины к родоразрешению.
Патологии печени у плода
Печень визуализируется на ультразвуковом обследовании уже на 1-м скрининге. На сроке 11-14 недель можно увидеть в верхней части брюшной полости гипоэхогенное образование в виде месяца. К 25 неделе эхогенность повышается и становится такой же, как у кишечника, а перед родами превышает по плотности кишечник.
Очень важна оценка состояния кровотока печени. Вена пуповины плода входит в печень, во 2 триместре визуализируется воротная вена. Её диаметр в норме равен 2-3 мм, а к родам увеличивается до 10-11 мм. Желчные протоки в норме визуализироваться у плода не должны.
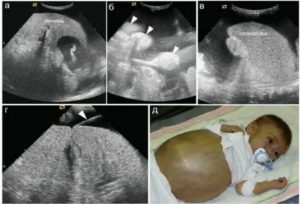
Одна из часто встречающихся патологий плода — гепатомегалия печени — увеличение размеров органа. Для выявления аномалии применяется 3D датчик, способный визуализировать срез в продольном, поперечном и вертикальном срезах.
Также можно увидеть увеличение размеров печени и на обычном УЗИ аппарате по выступающему животику, охват которого значительно превышает норму.
Одновременно с этим на экране видны различные гиперэхогенные включения. Как правило, аномалия дополняется увеличением селезёнки.
Среди причин, приводящих к увеличению размеров органов пищеварения, выделяют скрытые инфекции (токсоплазмоз, сифилис, ветрянка), а также хромосомные мутации (синдромы Дауна, Зельвегера, Беквета-Видемана).
- При синдроме Зельвегера видны аномалии конечностей, искажение грудной клетки, кисты почек. Анализ амниотических вод выявляет нехватку дигидрокси-ацетон-фосфат-ацил-трансферазы.
- Ветряная оспа, герпес, цитомегаловирус вызывают кальцинирование тромбов печёночной вены, что отражается на экране УЗИ монитора гиперэхогенными кальцинатами круглой формы. Также они образуются при мекониевом перитоните — отравлении содержимым кишечника плода, которое попадает в результате повреждения стенок.
В 87,5% случаев причиной увеличения печени и образования кальцификатов являются внутриутробные инфекции. Также у большинства беременных диагностируется гиперэхогенный кишечник, изменение структуры плаценты, а также большие размеры селезёнки. Патология на 3 триместре возникает в случае резус-конфликта между матерью и ребёнком.
Также не исключены и метаболические нарушения.
Увеличение печени встречается при галактоземии (генетическое нарушением углеводного обмена, из-за которого галактоза не преобразуется в глюкозу), трипсинемии (отсутствия выработки пищеварительного гормона трипсина), метилмалоновой ацидемии (отсутствии превращения D-метилмалоновой кислоты в янтарную кислоту), нарушениях выделения мочевины.
Одиночные гиперэхогенные включения большого размера гораздо лучше, чем множественные разрозненные образования в сочетании с другими патологиями. Практически в 100% случаев гиперэхогенные включения большого размера устраняются до рождения малыша или в первый год жизни.
В некоторых случаях порок органов брюшной полости ставится ошибочно.
Такое бывает, если брюшная полость малыша сдавливается стенками матки, патологиях миометрия или других факторах.
На экране монитора видна псевдоомфалоцеле — ошибочная визуализация выхода органов брюшной полости за пределы брюшной стенки. Иногда УЗИ «не видит» значительных пороков. Так, грыжа по форме и эхоструктуре напоминает петли кишечника, в этом плане большую помощь оказывает допплерометрия, позволяющая увидеть кровоток.
Наша клиника имеет прекрасный 4D аппарат, оснащённый всеми современными возможностями, исключающими ошибки диагностики.
Желудок
На 16-20 неделе визуализируется желудок плода как анэхогенное образование круглой или овальной формы в верхних отделах брюшной полости. Если желудок не наполнен амниотическими водами, то можно говорить об атрезии пищевода (полном отсутствии просвета).
При диафрагмальной грыже желудок смещён и также не может быть определён на УЗИ. Также амниотическая жидкость отсутствует при поражении ЦНС у плода.
Если плод заглатывает вместе с жидкостью кровь, в желудке визуализируются гиперэхогенные включения.
Они также видны при опухолях желудка, но они обычно сопровождаются другими пороками развития. Размеры органа увеличиваются при кишечной непроходимости, многоводии, утолщении стенок, отсутствии малой кривизны.
Уменьшение размеров желудка типично для микрогастрии, которая возникает на фоне отсутствия мочевого пузыря или неправильного положения печени. В 52% случаев плод погибает до 24-й недели беременности, ребёнок рождается нежизнеспособным.
Щелевидный желудок характерен для недоразвитии на ранних стадиях беременности.
Данная патология исправляется после рождения малыша: ребёнку конструируют желудок из части тонкого кишечника. Операция крайне сложная, но аномалия не является показанием для выполнения аборта.
Атрезия желудка характеризуется отсутствием эхотени и предполагает образование плёнки с отверстием или без него, расположенной поперёк стенок желудка. Если это изолированная патология, то в 90% случаев она устраняется хирургически.
Но обычно атрезия желудка сочетается со сращиванием пищевода, асцитом (излишним скоплением жидкости), недоразвитостью лёгких.
Агенезия желудка предполагает полное отсутствие органа. Это типично для тяжёлых хромосомных аномалий, от которых плод погибает в пренатальный период. Большое значение в диагностике имеет УЗИ на 22 неделе. некоторые отклонения исчезают сами собой, а некоторые требуют немедленного вмешательства.
, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
ссылкой:
Источник: https://medcentr-diana-spb.ru/beremennost/anomalii-i-patologii-organov-pishhevaritelnoy-sistemyi-ploda-vyiyavlyaemyie-na-uzi/
Узи желудка у плода на втором скрининге: норма и патологии
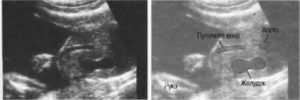
На сроке 19-20 недель проводится второе скрининговое УЗИ плода. К этому сроку ребенок полностью сформирован, различимы все его органы и есть возможность выявить их аномалии. Одним из органов, который подвергается тщательному осмотру, является желудок.
Какие размеры желудка у плода на УЗИ являются нормой, и стоит ли паниковать при отклонениях от этих значений?
Сонография позволяет осмотреть и оценить состояние внутренних органов.
Пристальному изучению подвергаются такие органы как сердце, селезенка, легкие, почки, мочевой пузырь, и, конечно, желудок. Подробнее о втором скрининге.
Почему важно оценить состояние внутренних органов малыша? Дело в том, что некоторые отклонения в их развитии являются маркерами хромосомных аномалий. Таким беременным в дальнейшем рекомендуют консультацию генетика.
Время скринингового исследования (16-22 недели) выбрано с учетом того, чтобы при обнаружении тяжелых аномалий внутриутробного развития, несовместимых с жизнью, можно было бы прервать беременность.
Что делать, если у плода на УЗИ выявлена патология желудка?
Любые выявленные на скрининге патологии требуют повторной УЗИ-диагностики в динамике. Ее проводят на сроке 22 недель. Если аномалии, обнаруженные на предыдущем исследовании, имели транзиторный характер, то при повторной диагностике они исчезнут. Стойкие изменения говорят в пользу серьезных врожденных заболеваний.
При тяжелых сочетанных пороках развития женщине предлагают прерывание беременности по медицинским показаниям. Рождение такого ребенка невозможно, оно закончится летальным исходом в первые несколько суток.
Юлия Шевченко, акушер-гинеколог, специально для Mirmam.pro
Источник: https://mirmam.pro/uzi-zheludka-ploda





