Ребенок не закричал при рождении
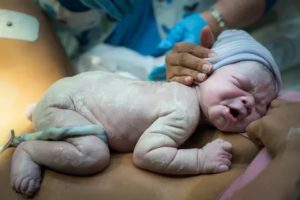
Если ребенок не закричал при рождении, к нему поступает недостаточное количество кислорода. Возникает асфиксия, ослабляется дыхание. В организме накапливается кислород. Своевременное проведение диагностических мероприятий позволит подобрать терапию.
Нормы и отклонения
За несколько минут до появления необходимые вещества поступали через пуповину и плаценту. Крик ребенка при рождении указывает на то, что первый вздох совершён, лёгкие работают. Нервные клетки дают команду мышцам груди сокращаться. Звук получается на выдохе. В этот момент вырабатывается обезболивающий гормон, поступающий в кровь.
При повышении уровня углекислоты увеличивается интенсивность дыхания. Возбуждаются клетки головного мозга. Ребёнку становится легче, проходит боль. Он успокаивается и засыпает.
Акушер сразу проводит оценку состояния, выставляет баллы по шкале Апгар. Задействованы пять категорий: сердце, дыхание, рефлекс, мышечный тонус, цвет кожи. Каждая оценивается в два балла.
Здоровые дети набирают 7-9 баллов.
На протяжении первых секунд ребенок сразу не закричал после родов. Он не реагирует на раздражители, мышцы лишены тонуса. Срабатывает защитный механизм, так как малыш находится в других не комфортных условиях. Вместо воды появляется воздух, температура кажется более прохладной.
При перерезании пуповины прерывается кровоток, малыш совершает вдох. Из центра головного мозга поступает импульс и недостатке кислорода. Реакцией выступает крик. Лёгкие расправляются, наполняются воздухом. Начинается функционирование малого круга кровообращения.
Первые полчаса срабатывают приспособительные реакции. Перестраивается система дыхания. Ребёнок находится в состоянии возбуждения, активен. Расширяются зрачки, повышается мышечный тонус. Акушер контролирует и записывает всё, что происходит с новорождённым.
Причины отсутствия крика
Крик-плач необходим, чтобы не произошло разлучение мамы и малыша в первые часы после рождения. Таким способом ребёнок сообщает женщине о потребностях. Он нуждается в защите, указывает на страх, дискомфорт при попадании в новую среду.
Если ребенок не сразу закричал после рождения, значит, какое-то время ему не нужно раскрытие лёгких и дыхание через них. Малыш получает всё необходимое через пуповину. При затухании пульсации кислорода не хватает, в работу включаются лёгкие.
Почему ребенок плачет при рождении:
- черепно-мозговая травма;
- резус-конфликт с организмом мамы;
- нарушена функция дыхательной системы;
- внутриутробная инфекция;
- аномалия роста и развития;
- попадание околоплодной жидкости;
- порок головного мозга.
Негативным фактором выступает сильный токсикоз во время вынашивания малыша, заболевания сердца и сосудов. Влияние оказывает анемия, эндокринные нарушения. Ощущения ребёнка сравнивают с потерей ориентации, чувством сдавливания после того, как плод 9 месяцев был в тепле и уюте.
Среди основных причин плача находятся главные потребности. К ним относится голод, боль, страх, переохлаждение, перегрев. Не полностью распрямляется лёгочная ткань, кровь сгущается.
Страдает сердце, почки, мозг, печень. Падает давление, развивается ишемическая болезнь. Влияние оказывают заболевания мамы, их обострение во время беременности.
Необходимо обращаться к гинекологу и проводить лечение.
Проблемы возникают из-за пережимания сосудов внутри пуповины. Кислород не поступает при преждевременной отслойке плаценты, длительных родах. Риск увеличивается, если у мамы анемия, сахарный диабет, клинически узкий таз, маловодие.
Последствия и осложнения
Асфиксия влияет на то, что ребенок не кричал при рождении. Состояние возникает на фоне маловодия и патологий во время беременности. Оказывает негативное влияние на обменные процессы, происходящие в организме новорождённого. Нарушается кровообращение и микроциркуляция крови. Ухудшается питание органов и систем малыша.
Если ребенок не закричал при рождении, нарушаются важные процессы, регулирующие питание на клеточном уровне. Развивается ацидоз с недостатком глюкозы. Сначала объём крови увеличивается, затем уменьшается.
Изменяется состав крови, вязкость. Жидкость плохо поступает в сердце и головной мозг. Возникает отёк, мелкие кровоизлияния. Нехватка кислорода сказывается на состоянии головного мозга и центральной нервной системы.
Развиваются физиологические и психические нарушения.
Самыми частыми осложнениями считаются:
- гидроцефальный синдром;
- расстройства;
- судороги;
- нарушение сна.
Последствия проявляются ранними и поздними осложнениями. Среди них некроз, кровоизлияние, отёк головного мозга. С неврологической стороны гидроцефалия. С инфекционной – пневмония, менингит. В первый год жизни возникает судорожный синдром, гипервозбудимость, замедленные реакции.
Впоследствии возникает ДЦП, умственная отсталость, эпилепсия, синдром дефицита внимания. При отсутствии своевременной диагностики в более старшем возрасте проявляется частыми респираторными заболеваниями, головными болями, нарушением осанки, низкой успеваемостью в школе.
Диагностика патологий
Если ребенок не закричал при родах, ослабевают рефлексы, ухудшается нервно-мышечная проводимость. Оценить тяжесть заболевания можно с помощью шкалы Апгар. Учитывают рефлекторную возбудимость, частоту сердечных сокращений. В зависимости от количества набранных баллов различают несколько степеней патологий.
Легкая. Подтверждают 6-7 баллов. Вдох происходит в течение первой минуты после появления. Дыхание слабое, проявляется синюшность носогубного треугольника, снижается тонус мышц. Малыш кашляет и чихает.
Средняя. По таблице получают 4-5 баллов. Дыхание нерегулярное, сердцебиение замедляется. Синеют кисти, стопы, пульсирует пуповина. Мышцы слабые, на лице появляется гримаса.
Тяжелая. Обозначают 1-3 балла. Дыхание редкое, пропадает. Отсутствуют рефлексы. Кожа бледная, пуповина не пульсирует.
При показателе 0 баллов понадобится реанимация. Диагностику проводят в перовые минуты. Среди основных критериев сердцебиение, рефлексы. Понадобится УЗИ, ультрасонография. Новорождённому показана нейросонография, чтобы определить причину поражения головного мозга – травму или гипоксию. На тяжесть болезни укажет кислотно-основное состояние. Все показатели определяют по крови.
Неврологическое обследование необходимо, чтобы отличить гипоксическое поражение от травматического. Точные результаты даёт УЗИ головного мозга. В первом случае развивается синдром повышенной нервно-рефлекторной возбудимости. При тяжёлой форме угнетается ЦНС.
Травматическая характеризуется нутрижелудочковым кровотечением. Выявляют сосудистый шок со спазмом периферических сосудов. Диагноз ставят по внешнему виду, неврологической симптоматике. При дифференциальном результате подтверждают острые кровопотери, синдром дыхательных расстройств.
Лечение отклонений
Как только происходит первый вдох, включаются все системы организма. Восстанавливается кровообращения, изменяется структура сердца. В утробе венозная кровь смешивается с артериальной, так как сердце трёхкамерное. Как только младенец делает первый вздох, оно становится четырёхкамерным.
Если через 40 секунд ребёнок не закричал, он испытывает нехватку кислорода. Через пять минут гибнут клетки мозга. Неонатолог сначала пытается воздействовать на нервные окончания на коже. Он гладит спинку и пятки малыша ладонью. После второй попытки понадобится вентиляция лёгких. Новорождённого выкладывают под инфракрасный обогреватель.
Когда не заплакал ребенок при рождении, понадобятся методы, восстанавливающие функциональность органов и систем. Очищают носовые проходы, желудок, полость рта. С помощью специальной маски осуществляют искусственную вентиляцию. В вену пуповины колют глюкозу. В тяжёлых случаях понадобится наружный массаж сердца, введение адреналина.
В родзале ребёнка размещают на пеленальном столике. С помощью аспиратора отсасывают слизь. Одевают маску. Оценивают состояние сердечной системы через 2 минуты после проделанных действий. В палате обеспечивают обогрев и покой. Внутривенно вливают витамины, антибактериальные средства.
Нельзя направлять струю воздуха в лицо ребёнку. Не поливают новорождённого водой, не нажимают в область сердца. На аппарате искусственного дыхания находятся более двух минут, в желудок вводят зонд, чтобы удалить содержимое. В комплексе назначают мочегонные препараты и гемостатики. Терапия необходима для предупреждения судорог и гидроцефального синдрома.
С помощью профилактических методов можно избежать осложнений и критических состояний. К факторам риска относят стрессы, вредные привычки, возраст после 35 лет. Уже во время беременности соблюдают режим дня, достаточно отдыхают, принимают витамины, сохраняют положительный настрой.
Если малыш сразу не закричал, это не значит, что у него неправильно работают лёгкие. Если роды проходят нормально, не нарушается плацентарное кровообращение, ребёнок появится с запасом кислорода.
Физиологическое апноэ чаще проявляется при кесаревом сечении. После первого глубокого вдоха дыхание становится ритмичным. Новорождённый делает 40-60 движений лёгкими.
Это возрастная норма, физиологические особенности.
Источник: https://rozhau.ru/posle/rebenok-ne-zakrichal-pri-rozhdenii/
МОСКВА, 29 июн — РИА Новости, Анастасия Гнединская. «Это была одна сплошная боль, я умудрялась отключаться на десять-пятнадцать секунд между схватками, меня рвало». «Я танцевала, надела лучшее платье, не кричала — шептала». Так по-разному описывают ощущения женщины, решившиеся на домашние роды. Эта услуга все популярнее.
В соцсетях — сотни предложений от «духовных акушерок», «помощниц». Роды в воду, «лотосовые». Кто-то решается на «соло» — тет-а-тет с мужем. При этом за последние семь месяцев — четыре смерти младенцев, чьи матери не захотели обращаться к профессиональным акушерам-гинекологам.
Обозреватель РИА Новости собрала как удачные, так и неудачные истории, а также поговорила с врачами и юристами.
«Маточка раскрывалась, как цветочек»
Двадцать первого июня 2019-го журналист и дизайнер детской одежды из Ульяновска Алена Гондылева надела красивую комбинацию, закрыла шторы в комнате, поставила рядом пузырьки с эфирными маслами, включила музыку.
На тумбочке лежали хлоргексидин, перекись водорода, спиртовые салфетки, клеенка, стерильные бинты и пеленки — «аптечку» она собрала заранее. Со второго триместра беременности Алена знала: рожать будет дома, одна.
Слишком травмирующим, по ее словам, был предыдущий опыт.
«Первые роды у меня были в 2015 году, — начинает рассказ Алена. — Женщины обычно перекладывают ответственность на медиков, но я готовилась: училась дышать, ходила на курсы. Мы с мужем оплатили врачей, подписали контракт с роддомом на платную палату. В отделение я приехала с болезненными схватками — стоять не могла, висла на супруге. Но первое, что мне сказали: «Вы симулируете».
Ее все же положили в дородовой блок, где она провела шесть дней. Пребывание там Алене «показалось адом». «Такое грубое отношение. Это ведь для женщины особенный момент, а для врачей — рутина. Помню, когда меня отправили в родильное отделение, я очень хотела есть — сутки ничего не было во рту. Просила хоть кусочек хлеба. Была обессилена, падала в обморок, но меня жестко приводили в чувство».
По словам Алены, когда все закончилось, у нее не было сил даже взять на руки дочь: «Два часа она лежала рядом и кричала».
Забеременев второй раз, Алена решила, что ребенок появится на свет дома. Читала много литературы, объясняющей физиологию матери и младенца, ходила на курсы по естественному родоразрешению: «Надо досконально знать процесс — что делать при кровотечениях, как помочь ребенку».
Муж возражал. Договорились, что схватки она переживет в квартире, а на последнем этапе поедет в роддом. «Я сказала, что постараюсь. Но не обещаю».
Рожала она два дня: в первый схватки были легкими, ночью усилились. Все это время супруг и дочь находились в соседней комнате либо гуляли.
«Поначалу мне было комфортнее одной. Я надела самые красивые сережки, роскошную ночнушку, танцевала. Если в роддоме я орала, так как мне было невыносимо больно, то здесь шептала. Когда кричишь — убегаешь от боли, а я, наоборот, шла в нее. Представляла, что моя маточка раскрывается, как цветочек».
В комнате было темно, тепло и тихо. По мнению Алены, это все, что нужно маме и малышу для успеха. «Еще я читала мантры, вдыхала ароматические масла». Ни услугами доулы (помощницы при родах, оказывающей психологическую поддержку), ни акушерки она не воспользовалась. Но если бы что-то пошло не так, отправилась бы в больницу.
Перед самым финалом супруг не выдержал и вызвал скорую. Бригада прибыла через час — к этому моменту мальчик уже появился на свет. «Последние два часа муж гладил меня по спине, говорил ласковые слова. Наконец я села на корточки, подставила подушку — и родила.
Сына сразу взяла на руки, отсосала слизь из носа и рта. Удивительно, но если в роддоме дети начинают кричать — видимо, им слишком некомфортно после темного и теплого живота в холодном зале под ярким светом, то «домашние» почти не плачут. Наш лишь всхлипнул».
Пуповину, объясняет Алена, она не хотела обрезать как минимум шесть часов. Среди сторонников естественных родов есть мнение, что по ней ребенку поступают полезные вещества из плаценты.
Акушеры-гинекологи, напротив, считают, что ткань последа довольно быстро перестает функционировать и может стать источником инфекции. «Естественно, когда приехала бригада скорой, медики первым делом закричали, что пуповину срочно надо перерезать, иначе мы с ребенком умрем из-за заражения.
Муж, который совсем не готовился к родам, испугался, упросил меня сделать так, как они настаивали. А потом отправиться в больницу».
— Алена, а если бы у вас открылось кровотечение? Что бы вы могли сделать дома?
— Я уже говорила: перед родами проходила курсы, нас там учили реанимации матери и младенца. Например, при сильном кровотечении лучший способ, которым всегда пользовались повитухи, доулы, — отрезать кусочек плаценты и положить себе за щеку или съесть.
Это мощный сигнал для организма: кровь останавливается. Для реанимации малыша в морозилке у нас были полуторалитровые бутылки с водой, а в комнате стояло ведро. Если ребенок не дышит или у него мраморная кожа, нужно особым образом окунать его сперва в ледяную, а затем в теплую воду.
Есть еще множество техник…
В роддоме Алену с сыном встретили, по ее словам, «как последних маргиналов». Первым делом спросили, есть ли у нее «хотя бы паспорт и где жить». «Хотя я надела свое самое красивое вечернее платье — для меня ведь это особый день. Да и было видно, что наша семья не из нуждающихся», — недоумевает она.
После осмотра врачи подтвердили, что матери и ребенку ничего не угрожает, и Гондылева написала отказ от госпитализации. Но еще долго, по ее словам, их не отпускали из роддома. «Ситуация разрешилась после вмешательства нашего юриста».
«Выпрыгнул прямо в руки своего папочки»
Так называемые естественные роды — без кесарева, эпидуральной анестезии, стимуляции, в кругу близких людей — все популярнее. В соцсетях по запросу выпадают сотни историй и рекомендаций. В основном эта тема привлекает женщин, стремящихся к духовному развитию. Другая группа — те, кто получил психологическую травму при первых родах.
Вот несколько цитат из тематических сообществ:
«Рожала с мужем и духовной акушеркой дома в воду. Роды первые, 25 лет… В этот день я полностью доверилась вселенной и своему телу, я знала, что природа сама все сделает! Мои роды были довольно тяжелыми, длились 20 часов. Долгие, усиливающиеся схватки, потуги сначала в ритме танца, а затем плавно переходящие в ванную с приглушенным светом и свечами…»
«Наш малыш выпрыгнул прямо в руки своего папочки, сразу подал голос и прильнул к материнской груди. Пуповину мы обрезали спустя два дня, когда она полностью напитала малыша своим сильнейшим иммунитетом и стволовыми клетками…»
Но положительные воспоминания далеко не у всех. За последние семь месяцев зафиксировали как минимум четыре смерти младенцев во время домашних родов. И это только те, на которые обратили внимание СМИ. В Москве в начале мая супруги из-за страха заразиться коронавирусом не поехали в роддом — ребенок умер.
В Санкт-Петербурге акушерка на пенсии согласилась помочь разрешиться от бремени 28-летней женщине. За услуги взяла восемьдесят тысяч рублей. Все было так, как обговаривали: музыка, свечи. Но, едва появившись на свет и сделав несколько вдохов, младенец скончался.
Правда, экспертиза установила, что он родился с инфекционным заболеванием, несовместимым с жизнью.
О другом случае рассказал главврач Ростовского областного перинатального центра Максим Уманский в официальном инстаграме учреждения. В конце ноября 2019-го к ним привезли женщину. «Она решила, что физиологично и правильно рожать дома, в ванне. Не у себя, у помощницы. В 16:30 родила доношенного малыша, около 20:00 ребенок стал задыхаться.
Приверженцы «физиологичных» родов начали делать ребенку контрастный душ. Скорую вызвали только в девять вечера. Ребенок скончался до того, как его доставили в медицинское учреждение». Организовали доследственную проверку.
Но, как объяснили РИА Новости в СКР по Ростовской области, в возбуждении дела отказали: экспертиза установила, что младенец умер от патологий внутренних органов.
«Заставляла подниматься пешком на четырнадцатый этаж»
Домашние роды психолога из Москвы Татьяны Дэдич тоже прошли не слишком удачно: после двух суток интенсивных схваток, сравнимых с «полостной операцией без наркоза», она с температурой попала в больницу.
Правда, Татьяна сразу предупреждает: в домашних родах она не разочаровалась — сама появилась на свет в семейной обстановке. Просто неправильно выбрала помощницу для родов — некую Марию Д.
, называющую себя «духовной акушеркой».
«Мне ее порекомендовала знакомая. Отзывы — только положительные: мама одиннадцати детей, работает по всему миру, уже более трех тысяч успешных родовспоможений». Обычно «акушерка» принимает в Таиланде.
Но несколько раз в год прилетала в Москву на семинары. И заодно брала беременных на поздних сроках. Одной из них и оказалась Татьяна. «Ее услуги стоили две тысячи долларов, мы внесли только задаток — 500. Остальное должны были после.
Никакого контракта — все только на словах», — объясняет Дэдич.
«Казарменные» методы «духовной акушерки» Татьяну удивили. «Сначала она решила простимулировать роды. Схватки у меня начались на месяц раньше, и в ее планы они явно не входили — через день Мария Д. должна была быть в Санкт-Петербурге на семинаре.
Для ускорения процесса она порекомендовала мне заняться любовью с мужем, выпить настой трав, касторку. У меня схватки — а мне нужно подниматься пешком на четырнадцатый этаж, нырять в ванне. После ее осмотра — случайно или нет, не знаю — лопнул околоплодный пузырь.
Схватки усилились».
Несмотря на это, помощница не разрешала Татьяне отдохнуть ни минуты, хотя та от усталости буквально проваливалась в сон. «Кричала, что пока я отдыхаю, малышу плохо. Плюс постоянно давила морально: говорила, раз я не могу родить, у меня психологические проблемы, а из-за моей медлительности она опоздает на поезд».
На исходе второго дня схваток «духовная акушерка» все же отбыла в Питер, прислав вместо себя другого специалиста. «Эта женщина показалась нам понимающей. Мы решили, что затягивать нельзя, нужно ехать в больницу. К тому же у меня поднялась температура».
В роддоме Татьяна разрешилась за два часа. Правда, у малыша нашли инфекционное заболевание. «Видимо, во время интенсивных нырков в ванне мы что-то занесли», — предполагает мать.
Роды проходили в 2017 году. А в 2019-м Дэдич подала заявление в Следственный комитет. Говорит, что уже пережила эту историю, как вдруг в интернете наткнулась на откровения другой «клиентки» Марии Д. Ребенок той женщины умер.
«На публикацию откликнулись и другие роженицы, недовольные методами «духовной акушерки». Я поняла: нужно как-то это остановить, обезопасить других. Заявление мое приняли, уведомили о назначенной проверке.
Но уже почти год — тишина…»
Мы изучили историю другой женщины — рожала она в Таиланде. В «обязательной программе» — стояние на голове, поездки на велосипеде по четыре-пять километров, секс, «чтобы ускорить встречу с малышом». Роды продолжались пятьдесят часов, с мучительными схватками, рвотой, тремором. Младенец появился на свет ослабленным, белым, а спустя 12 часов перестал дышать.
«При некоторых осложнениях счет идет на минуты»
Медицинский юрист Юлия Казанцева уточняет: если женщина решила рожать дома, никто не может заставить ее отправиться в больницу. И тем более привлечь к ответственности.
Деятельность же «помощниц в родах», «духовных акушерок» подпадает под Уголовный кодекс. Однако лишь в том случае, если они оказывают медуслуги, а не только психологически помогают справиться со стрессом.
«Для этого есть статья 238 — «Услуги, не отвечающие требованиям безопасности».
Впрочем, провести границу крайне сложно. В тематических сообществах обозреватель РИА Новости обнаружила несколько контактов «ведущих по домашним родам». В том числе — с медицинским образованием. Разрешиться от плода они обещают безболезненно и легко. Одна из будущих мам рассказала, что нашла женщину, готовую помочь, в том числе принять малыша, за 130 тысяч рублей.
Акушеры-гинекологи чаще всего крайне негативно относятся к домашним родам.
Евгений Кира, заслуженный деятель науки России, профессор, заведующий кафедрой женских болезней и репродуктивного здоровья Национального медико-хирургического центра имени Н. И.
Пирогова, объяснил нам, что роды могут перейти из естественного процесса в патологический всего за несколько минут. И если женщина будет далеко от реанимации, все закончится плачевно.
«На сегодняшний день соматически здоровых беременных крайне мало — не более 25%. А ведь любое заболевание влияет на вынашивание плода и процесс родов. Но главное, что меня пугает, — возможность осложнений.
Самые страшные: кровотечения, нераспознанное предлежание плаценты, отслойка нормально расположенной плаценты, эклампсия — тяжелейшие состояния, связанные с высоким риском летального исхода как для матери, так и для плода.
Как с этим справиться на дому, я не представляю. В стационарах не всегда удается. Счет идет на минуты».
У всех рожавших дома, с кем нам удалось поговорить, один из аргументов такой: «Если что-то пойдет не так, вызову скорую». Но успеет ли машина доехать? Довезут ли врачи ребенка до реанимации? Об этом, похоже, мало кто задумывается.
Источник: https://ria.ru/20200629/1573533538.html
Крик новорожденного ребенка: почему ребенок кричит при рождении
СтатьиКрик новорожденного ребенка
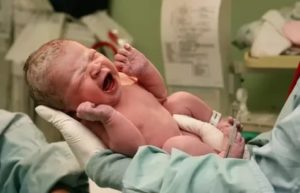
Ребенок рождается, делает первый вдох и громко кричит. Первый крик — это первый звук, который издает малыш. Его ждут и врачи, и мама.
Чем важен первый крик
За несколько минут до первого крика малыш еще находился в утробе матери и получал все необходимые для жизни вещества через плаценту и пуповину. Как только ребенок родился, он перестает получать кислород из тела матери.
Нервные клетки головного мозга дают команду мышцам грудной клетки сокращаться. Ребенок делает первый вдох: при вдохе все альвеолы в легких наполняются воздухом.
Но так как мышцы грудной клетки сократились все сразу, то ребенок испытывает настоящую боль.
Первый крик младенца – главное условие его дальнейшей жизни!
Ребенок кричит на выдохе. Крик младенцу жизненно необходим. Во-первых, во время крика вырабатываются обезболивающие гормоны, которые сразу же поступают в кровь.
Во-вторых, повышение уровня углекислоты способствует интенсивному дыханию, которое ему крайне необходимо. Углекислый газ возбуждает клетки головного мозга, отвечающие и за расслабление мышц.
После крика ребенку стало легче, боль прошла, достаточное количество углекислоты в крови нивелировало болевой синдром, поэтому малыш успокаивается и засыпает.
Крик развивает умственные способности головного мозга, увеличивает физические возможности мышц и устраняет боль.
Как связаны крик новорожденного ребенка и развитие речи
При крике развивается речедвигательный аппарат. Вы слышите своего ребенка даже на улице. Чтобы развить свои умственные способности через речедвигательный аппарат, малыш часто плачет, требуя то еды, то сна, то внимания к себе. Если ребенку для снятия колик требуется тепло материнского живота, то малыш обязательно добьется своего.
Крик и кишечные колики
Новорожденные часто мучаются кишечными коликами. Это довольно болезненные ощущения, доставляющие дискомфорт. Единственное, что может сделать малыш, чтобы уменьшить боль, кричать.
Крик новорожденного ребенка запускает механизм образования углекислоты в крови, на одно мгновение происходит расслабление мышц, идет выброс обезболивающих гормонов в кровь.
Боль постепенно уменьшается, колики на некоторое время прекращаются. Уставший малыш успокаивается!
Кишечные колики сопровождают новорожденных на протяжении нескольких месяцев.
Увеличение углекислоты в крови при крике может повыситься до 8 %. Затем мышцы кишечника вновь расслабляются, через некоторое время колики проходят, и количество углекислого газа опять становится прежним, уменьшаясь до 7 %. Утомительный процесс образования спазмов и их расслабления повторяется снова и снова.
Чем полезно пение
При обычном разговоре количество углекислоты в крови человека находится на уровне 7 %, кислорода – 2 %. Увеличение углекислого газа в крови стимулирует выработку всех гормонов, поэтому нам хорошо, когда мы общаемся.
Наши мобильные телефоны всегда требуют подзарядки — и это нормально! Пение тоже происходит на выдохе. Только выдох более длительный, чем при обычной речи.
Нашим детям так нравиться петь! При пении количество углекислоты в крови незначительно повышается до 7,5 %, а уровень кислорода по-прежнему составляет порядка 2 %.
Почему малыши часто плачут
Если малыш кричит, значит у него что-то болит или присутствуют неприятные ощущения, вызывающие дискомфорт, даже тогда, когда ребенок “с рук не сходит”. Он замолчит только тогда, когда пройдет болевой синдром. То есть, количество углекислоты достигнет 8 % и в кровь попадут обезболивающие гормоны.
Николай Никонов
Но возникает вопрос: как добиться того, чтобы концентрация углекислоты в крови была постоянно на уровне 8 %? Как организм узнает, что это именно 8 %?
Природа придумала межклеточную регуляцию, чтобы обеспечить постоянство внутренней среды. Внутренняя регуляция происходит при помощи внутриклеточной жидкости, эндокринной системы, вырабатывающей гормоны, а также крови и лимфы.
Как питаются клетки головного мозга
Чтобы клетки головного мозга, которые отвечают за речь и умственную способность ребенка, могли развиваться, они должны вовремя получать нервные импульсы от других клеток головного мозга. Питательные вещества в головной мозг попадают из общего тока крови.
Информацию о состоянии других клеток в организме головной мозг получает через концентрацию различных гормонов в крови. За обезболивание отвечают специальные участки в клетках головного мозга. Эти участки реагируют только на специальные гормоны, которые организм вырабатывает и выбрасывает в кровь при болевом синдроме.
Эти же клетки головного мозга отвечают за речь и умственные способности. Для нормального функционирования клеток необходим постоянный отток их продуктов жизнедеятельности.
За чистотой клетки следит лимфатическая система.
Если скорость лимфы замедленная, лимфатическая система не полностью справляется с очисткой клеток. В мышечных клетках возникает отек, который вызывает задержку развития у малышей.
Признаки отека мышц и задержки развития у младенцев
Если ваш малыш:
- в три месяца сжимает кулачки, с трудом тянет ручки к игрушкам.
- в четыре месяца с трудом переворачивается, не делает попыток перевернуться на бок.
- в шесть месяцев остается повышенный мышечный тонус на ножках.
- в семь месяцев ребенок еще не начал ползать.
Это значит, что у малыша задерживается развитие некоторых участков головного мозга, отвечающих за движение и умственное восприятие самого процесса движения. Чтобы помочь малышу развиваться правильно, необходимо делать специальное воздействие на мышцы методом Никонова и гимнастику для ускорения развития головного мозга.
Как воздействие на мышцы методом Никонова излечивает боль и стимулирует развитие мышц и мозга
Техника массажа заключается в воздействии на проблемные мышцы ребенка, увеличение скорости лимфы и стимулировании очистки клеток. В процессе массажа полностью снимается отек клеток, ребенок начинает быстро развиваться.
Мама малыша участвует в массаже и помогает Никонову Николаю Борисовичу, автору данной методики. Она под руководством миолога фиксирует (придерживает) проблемную мышцу ребенка. Николай Борисович воздействием на мышцы методом Никонова обрабатывает мышцу, находящуюся в тонусе.
При этом ребенок сначала испытывает неприятные ощущения и даже боль, так как он не может уйти от воздействия на мышцу, то он начинает кричать. Количество углекислоты в крови увеличивается. В клетках головного мозга происходит возбуждение.
Головной мозг обогащается кислородом, интенсивно развивается, повышенный мышечный тонус приводится в нормальное состояние. Ребенок не только умственно и физически догоняет своих сверстников, но и начинает их обгонять.
по теме:
Подпишитесь на каналы
Получить консультацию специалиста по воздействию на мышцы методом Никонова можно, воспользовавшись формой, расположенной немного ниже.
Как обратится к Николаю Борисовичу
Источник: https://KlinikaNikonova.ru/articles/krik-novorozhdennogo-rebenka
Интеллект новорожденного

Они помогают ребенку быстрее адаптироваться к окружающей среде и быстрее развиваться. Но в 3% случаев дети при рождении выходят ножками и ягодицами. О страхе, переживаемом ребенком в период родов, свидетельствует и еще один признак — крик, который он издает при рождении.
В связи с тем, что роды представляют собой глубокую психологическую травму для ребенка, важно, чтобы в первые же минуты жизни младенца он был на руках у матери.
В некоторых случаях после родов молодой матери не дают ребенка, мотивируя это тем, что мать слишком утомлена.
Однако проведенные исследования доказали, что это отрицательно сказывается на психологическом здоровье как ребенка, так и матери.
Щипцами обхватывают головку ребенка еще тогда, когда он находится в матке. Затем его подтягивают и извлекают из утробы
Сразу после рождения дыхание ребенка, как правило, учащено, неритмично и поверхностно, при этом живот более подвижен, чем грудная клетка. В среднем все дети в первый год жизни развиваются примерно одинаково.
Существенную роль в становлении познавательных и интеллектуальных способностей ребенка играет его двигательная активность
Довольно рано у ребенка начинают проявляться согласованные действия рук и глаз, при этом возникает четкая сенсомоторная координация. Не нужно забывать и о развитии творческих способностей ребенка.
И в самом деле, в одно мгновение изменяются все привычные условия его обитания: из влажной среды ребенок переходит в среду воздушную. Изменению подвергаются также и системы питания и дыхания.
Этим криком новорожденный не только оповещает мир о своем появлении на свет, но крик — это еще и оборонительная реакция на любое негативное влияние. Часто при таком течении родов в ротовую полость младенца попадает слизь, которой обволакиваются родовые пути, что значительно затрудняет процесс дыхания.
Одним из первых младенец усваивает хватание и удерживание предметов в руке, пытаясь приблизить их ко рту, — это тоже своего рода способ познания окружающей действительности
А непосредственное общение сразу после рождения, наоборот, способствует более успешной адаптации ребенка и восстановлению матери. Затем его купают в теплой воде, температура которой такая же, как и в утробе матери.
Эти показатели не постоянны, они выверяются и уточняются с течением времени, связано это с процессами акселерации и ретардации, которые характерны для различных периодов истории.
У них могут быть густые, мягкие, тонкие волосы, а может и не быть совсем.
Веки, как правило, припухшие, глаза серые, позднее их цвет меняется, и не однажды. Длина рук и ног одна и та же. По сравнению с ростом ребенка, ноги у него относительно короткие, туловище длинное.
Рост доношенного ребенка в среднем равен 50 см, мальчики обычно несколько крупнее девочек. Доношенный ребенок при рождении в среднем весит 2600-3500 г. В течение первого месяца жизни его вес увеличивается на 800-1000 г.
В дальнейшем вес увеличивается гораздо медленнее.
С помощью обследования системы рефлексов можно определить, нормально ли развиваются нервная система и мозг у вашего ребенка
Вес сердца у детей первого месяца жизни относительно веса их тела значительно больше, чем у взрослого. С возрастом частота пульса уменьшается на 90-110 ударов в минуту. Вдоль челюстных отростков имеется плотный валик. На наружной стороне слизистой оболочки губ выражены подушечки, которые, как сосательные валики, помогают ребенку в процессе сосания.
У одних возможны задержки в развитии, у других, наоборот, в каком-то направлении (или во всех) развитие идет быстрее и успешнее
Их испражнение, или первородный кал меконий, состоит в основном из вещества желудочной секреции, слизи, желчи и продуктов клеточного распада, накопленных в период внутриутробного развития ребенка. Цвет и консистенция испражнений младенца зависят от получаемой пищи, но также являются показателями его здоровья.
Поэтому чем дольше ребенок испытывал удушье, тем тяжелее будут последствия. Если во время родов кислород интенсивно уходит через перерезанную пуповину, у ребенка может развиться кислородное голодание (аноксия). Возможны и другие опасные моменты: перекручивание пуповины, ее преждевременное рассечение, когда ребенок еще не готов дышать самостоятельно.
Если ребенка не удается вернуть к жизни в течение 5-7 минут, клетки мозга погибают. Наркотики через плаценту попадают в кровоток плода, в результате чего ребенок рождается в состоянии наркотического опьянения. Обычно такие роды бывают продолжительными и, как правило, сопровождаются массой осложнений.
Высокое давление в кровеносных сосудах мозга ребенка, которое появляется, как правило, при затяжных родах, может привести к разрыву сосудов и даже смерти младенца. 2. Когда малышу исполнится три месяца, укрепите в его коляске или кроватке перекладину и покажите ребенку, что за нее можно браться.
Еще интересное:
Источник: http://SeriosTyn.ru/intellekt-novorozhdennogo/
Рассказ о родах: во время потуг ребенок крепко застрял…

История моего материнства началась не очень удачно: первая беременность развиваться не захотела и замерла. Выждав по рекомендации врачей необходимое для восстановления организма время, мы предприняли вторую попытку, которая оказалась удачной.
Я очень надеялась, что все в этот раз будет благополучно. И, как ни странно, несмотря на возраст и предыдущую неудачу, беременность я отходила спокойно почти до самого конца.
Все было хорошо, кроме одного момента: уже в 6 месяцев живот у меня был просто огромный, и уже тогда закрадывалось подозрение, что малыш будет крупным. И предчувствия меня не обманули… И врач, а затем и УЗИ дружно подтвердили мои опасения.
Если б я не была такой худенькой, то, может, и не беспокоилась бы. Но особенности моего хрупкого телосложения в совокупности с крупным плодом обещали, что роды могут быть «веселыми».
Примерно с 34 недель меня стали регулярно посещать тренировочные схватки. Мне казалось, что это неспроста и рожу я раньше положенного срока. Поэтому и не стала тянуть с закупкой всего необходимого для малыша и роддома и была морально готова к родам.
Рассказ о родах: предчувствия не обманули…
Тренировочные схватки усиливались день ото дня. Я уже, честно говоря, боялась выходить из дома, а если и выходила, то циркулировала в небольшом удалении от дома, как чувствовала, что сынок во мне готовится на выход.
Одним прекрасным утром в самом начале 36-й недели у меня отошли воды. Одномоментно стало очень мокро, что не вызвало никаких сомнений по поводу того, что это не что иное, как околоплодные воды. Тут же стало понятно, что рожать придется сейчас.
Рассказ о родах: у природы нет плохой погоды
Удивительно, но в тот момент, когда у меня начали отходить воды, за окном начался проливной дождь. Вот так мы вместе с природой синхронно создавали вокруг себя сырость.
Я позвонила мужу, сообщила радостную новость, что я вот-вот рожу и надо срочно ехать в роддом.
Благо, он работает не очень далеко от дома, срочно примчался ко мне, я в это время собрала вещи и документы, и мы отправились в роддом.
Рассказ о родах: все своим чередом
В роддоме были стандартные процедуры: осмотр, оформление бумаг, бритье, клизма… Мне вроде как дослили воды и отправили в родильное отделение.
Схватки шли по нарастающей, все, казалось, было хорошо, и мой врач через час перевела меня в родзал. Можно было ходить, и я воспользовалась таким замечательным приспособлением, как фитбол, прыгала на нем, и мне было легче переносить уже довольно болезненные к тому времени схватки.
Что интересно, воды не прекращали отходить и я удивлялась, сколько же их там. Еще один сюрприз, который преподнесли мне роды, – это тошнота и в итоге рвота, после которой мне становилось легче. В какой-то момент пришла моя врач, осмотрела меня и сказала, что нужно сделать эпидуральную анестезию.
Мне не хотелось никаких вмешательств в естественный процесс, но врач объяснила, что преждевременные роды, которые имели место быть у меня, являются показанием к проведению эпидуралки. Дальше спорить и сопротивляться я не стала и согласилась. Пришел анестезиолог, сделал эпидуральную анестезию, и следующие 6 часов меня ничего не беспокоило, было хорошо, не больно и спокойно.
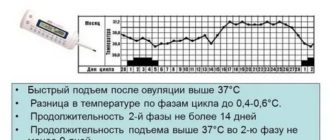
Все это время, пока я блаженно лежала, на мне были датчики КТГ, и состояние сыночка было под контролем.
Рассказ о родах: неожиданное препятствие
Лежала я в спокойствии долго, но родовая деятельность развивалась. Вот дело дошло и до потуг. Мне отключили анестезию и ввели окситоцин, предложив попробовать тужиться.
Надо сказать, что во время беременности я отрепетировала необходимые для родов техники дыхания, пресс у меня вполне спортивный и я всегда поддерживала его в хорошем состоянии, но все это мне совершенно не помогло. Чтобы я ни делала, ребенок как застрял. Оказалось, что он находится не в очень хорошем предлежании, которое затрудняет его продвижение вперед.
Мало того, что потуги шли почти без перерыва с каким-то неправильным ритмом, словно одна длиннющая затянувшаяся потуга, так еще и сынок как будто уходил назад, когда я пыталась вытолкнуть его к выходу. Пульс у меня зашкаливал, поднялась температура до 39 °С. После родов из-за этого мне назначили курс антибиотиков.
Врач и акушерка предположили обвитие пуповины. Страшно мне стало, когда ребенок стал задыхаться. Мы с врачом и акушеркой, как дружная команда, прикладывали все возможные силы, делали, все что могли, но ничего не получалось.
Когда я услышала, что из двух мониторов пищит теперь только один – мой, не знаю, как я это сделала, но я собралась, как пружина, и вытолкнула сына из себя. Оказалось, что было обвитие по типу портупеи (через плечо). Это и затягивало сына назад.
Рассказ о родах: тогда тишина оглушает
Когда я была беременная, то в мыслях представляла себе иногда этот, как мне тогда казалось, волшебный момент появления ребенка на свет: что он выйдет из меня, закричит и мне покажут чудесного малыша. В моем же случае меня оглушила тишина. Определили всего 4 балла из 10 по шкале Апгар. Он практически задохнулся во мне.
Как же мне было страшно в тот момент, казалось, я сама перестала дышать вместе с ним. Он оказался совсем не крупным – 3300 г и 52 см… Врачи сказали, что такое обвитие пуповины – редкий случай – один на тысячу. Когда моего порозовевшего, чистенького и очень симпатичного сыночка поднесли ко мне, я выхохнула с облегчением… Все хорошо, что хорошо заканчивается.
Так совсем непросто начались новый день и новая жизнь…
Источник: https://www.9months.ru/Wospominaniya/6076/rasskaz-o-rodah-vo-vremya-potug-rebenok-krepko-zastryal
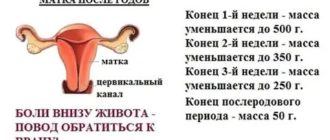
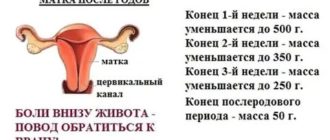
Родовая травма шейного отдела позвоночника у новорожденных последствия

При родовой травме шейного отдела позвоночника у новорожденных меняется анатомически правильное положение части столба. Такое нарушение сопровождается специфическими симптомами, которые появляются в основном со стороны нервной и опорно-двигательной систем.
Родовые травмы шеи диагностируются у новорожденных довольно часто, примерно в 85% всех клинических случаев. Они могут стать причиной различных осложнений в развитии малыша. Лечение такой патологии комплексное, состоит из нескольких видов терапий разной направленности.
Что такое родовая травма шейного отдела позвоночника?
Травмирование части позвоночного столба обычно происходит при осложненных родах. Из-за того, что позвоночник ребенка (и у взрослого человека, кстати, тоже) очень хрупкий, прикладывание физической силы на шейные позвонки может вызвать их повреждение. Еще более неустойчивой к влиянию извне шею делает то, что комплекс связок и мышц в ней развит достаточно слабо.
Причины возникновения травм
Беременность и рождение ребенка — это, в некоторой степени, непредсказуемый процесс и врачам довольно трудно точно просчитать, как себя поведет организм матери и плода. Причинами появления травм шейного отдела могут быть различные нарушения с обеих сторон. Между собой эти причины можно условно разделить на внешние и внутренние.
Со стороны материнского организма причинами возникновения травм могут стать:
- Возрастная группа — если женщина слишком зрелая или наоборот молодая, повышается риск травмирования плода;
- Подвержение организма длительному воздействию вредных веществ (это может произойти из-за проживания в неблагоприятных экологических условиях, к примеру в зонах ЧАЭС или химических заводов, или если мать работала на вредной работе);
- Ребенок был переношен;
- Узкий таз;
- Интенсивный токсикоз;
- Инфекции родовых путей;
- Наличие генитальных заболеваний (эндометрит, вагинит, сальпингит, сальпингоофорит, вульвовагинит) и венерических патологий;
- Патологии сердечно-сосудистой или эндокринной системы;
- Присутствовало осложнение нормально протекающей беременности (гестоз);
- Матка физиологически маленькая или имеет гиперантефлексию (анатомическая аномалия, при которой матка перегибается спереди, маточные тело и шейка образуют острый угол).
Нарушения со стороны плода тоже не редко становятся причиной травм в шейном отделе. Среди основных стимулирующих повреждение факторов можно выделить:
- Рождение раньше срока;
- Крупные габариты ребенка, из-за чего он с трудом проходит через тазовое отверстие;
- В результате тазового предлежания ребенок занимает неправильное положение (ногами вниз и головой вверх, в норме головка должна быть внизу);
- Патологическое уменьшение околоплодных вод;
- Плод находится в развернутом положении;
- Асфиксия (чаще всего появляется на фоне обвития, из-за чего шейные позвонки изменяют положение);
- Гипоксия (недостаток кислорода в отдельных органах или тканях);
- Разгибательное или асинклитическое вставление головки плода.
На этом факторы, провоцирующие травмирование шеи у плода, не заканчиваются. Такие аномалии, как затяжные или наоборот продолжительные роды, гипер- или слабоинтенсивная родовая деятельность часто вызывают повреждения. Помимо этих причин отдельно стоит выделить врачебно-акушерские ошибки:
- Использование вакуум-экстракции (извлечение ребенка за головку посредством аппарата вакуум-экстрактора);
- Применение щипцов (из-за неправильного использования этого медицинского приспособления у детей могут страдать конечности и позвоночный столб вместе со спинномозговым каналом);
- Поворот плода на ножку.
Натальные травмы позвоночника и другие повреждения нередко вызываются влиянием сразу нескольких перечисленных факторов. При нарушении родового процесса могут страдать разные системы органов, интенсивность травм варьируется от легких до очень тяжелых. Большая часть из них проявляется со временем развития ребенка, но самые сложные можно диагностировать сразу после его рождения.
Классификация травм
Натальные травмы позвоночного столба разделяются на несколько типов. Каждая отличается механизмом возникновения повреждения. В медицинской практике выделяются такие виды травматизаций шейного отдела позвоночного столба;
- Ротационные;
- Дистракционные;
- Сгибающе-сдавливающие.
Рассмотрим каждую из травм подробнее.
Ротационная
В некоторых случаях при родах возникает необходимость стимулировать прохождения плода по материнским половым путям. Такое характерно для ситуаций, когда существует угроза для жизни матери и ребенка или если родовая деятельность слишком слабая (у женщины ослабевают схватки и сокращения в матке недостаточно интенсивные, чтоб вытолкнуть ребенка).
В подобной ситуации для извлечения ребенка врач использует специальные щипцы или руки, которыми он обхватывает голову плода и вытаскивает его.
Во время извлечения ребенка врач совершает ротационные движения по часовой стрелке и против неё. Обычно подобную манипуляцию акушеры проводят очень осторожно и никаких проблем не возникает.
Но некоторые специалисты делают это небрежно, в результате чего может произойти подвывих атланта с последующим его смещением. Как известно, через атлант проходит продолговатый мозг, крупные артерии, нервы и спинномозговой канал.
Из-за подвывиха эти структуры могут сдавливаться.
Сгибающе-сдавливающая или компрессионная
Сгибающе-сдавливающая травма развивается вследствие чрезмерного давления на шейный участок позвоночного столба. Подобная травматизация присуща для случаев, когда роды проходят стремительно и ребенок в ускоренном темпе проходит по материнским половым путям. Ускоренные роды могут быть как естественным, так и искусственно вызванным явлением. Механизм возникновения травмы такой:
- Из-за мышечного спазма головка застревает;
- В ходе повторного сокращения тело резко проталкивается вперед и давит на головку;
- На фоне давления происходит компрессия структур позвоночника.
Повреждение шейных позвонков, вплоть до их перелома, может произойти в случаях, когда врачи не делают кесарева сечения, но ребенок из-за слишком узкого таза естественным образом выйти не может. В это время мускулатура в родовых путях активно сокращается и способствует выталкиванию ребенка наружу. Получается, что с одной стороны на него давят мышцы, а с другой тазовые кости.
Дистракционная
Дистракционные травмы шейного отдела позвоночника заключаются в чрезмерном растяжении шеи. Чаще всего такие повреждения происходят при рождении крупного ребенка.
Травмирование может произойти в ходе разных родовых осложнений:
- Голова ребенка уже вышла, а плечи не проходят сквозь тазовое отверстие из-за большого обхвата. Тогда принимающий роды доктор должен за голову вытянуть ребенка из родовых путей.
- Присутствует тазовое предлежание. В таких случаях врачам приходится вытягивать ребенка за таз, потому что иначе головка не выйдет.
При подобных осложнениях родов у малышей часто присутствуют повреждения связочного аппарата, позвонки отделяются от синовиальных дисков. В некоторых случаях повреждается спинномозговой канал.
Спасает ли от травмы кесарево сечение?
При родах, проведенных методом кесарева сечения, травмирование шеи и других отделов позвоночного столба происходят довольно редко. Может создаться впечатление, что хирургические роды являются панацеей травм, однако это не так. При проведении кесарева травматизация может произойти из-за влияния некоторых факторов:
- Кесарево сечение не назначают здоровым женщинам и тем, кто может сам родить без вмешательства. Сами показания к проведению операции могут быть обусловлены наличием текущей угрозы плоду.
- Даже при операции плод поддается механическому влиянию. Для извлечения ребенка на матке женщины делается сечение длинной максимум 25 см, хотя окружность плеч практически каждого плода составляет не меньше 35 см. Это приводит к тому, что врачи, проводящие операцию, должны вытягивать ребенка с помощью физической силы.
- Когда ребенок проходит по половым путям матери, в его организме запускается автономная работа дыхательной и сердечно-сосудистой систем. Если малыша извлекают искусственным способом, такой естественный запуск не осуществляется. По этой причине врачам приходится стимулировать работу систем другими методами, что может сказаться на центральной нервной системе ребенка.
Согласно статистике хирургические роды являются не менее потенциально опасными, чем естественные.
У деток, рожденных таким способом, довольно часто обнаруживают повреждения черепной коробки, смещение позвонковых структур в шейном отделе и кровоизлияние в глазную сетчатку.
Поэтому можно с уверенностью сказать, что избежать родовой травмы шейного отдела позвоночника посредством кесарева сечения скорее всего не получится.
Симптомы постродовых травм шейного отдела
Непосредственно в роддоме родовые травмы можно распознать по наличию визуально заметных повреждений на ребенке.
Гематомы, переломы, вывихи и подвывихи, надрывы и разрывы, следы сдавливания — все эти механические повреждения являются очевидными признаками травмы.
Кроме таких признаков можно заметить укорачивание или удлинение шеи, покраснение и отек в этой области, сильный мышечный спазм шеи и затылка.
Еще одним явным признаком миотонических нарушений является то, что ребенок сразу после рождения и потом в течение долгого времени принимает позу лягушки.
В период между родами и непосредственной выпиской из роддома врачи обычно не выделяют достаточного количества времени на диагностирование постродовых патологий у ребенка. В большинстве случаев это связано с тем, что наличие родовых травм требует судебного разбирательства для выявления ошибок со стороны врачей.
Всю симптоматику, вызывающую подозрения, они часто объясняют неправильным уходом за только рожденным ребенком или наличием патологий внутриутробного развития.
Признаки родовых травм могут исходить от разных отделов организма. Среди основных симптомов повреждения шейного отдела позвоночного столба можно выделить:
| Со стороны мягкотканных структур: | Со стороны центральной нервной системы: | Со стороны висцеральных органов: | Со стороны опорно-двигательного аппарата: |
|
|
|
|
Источник: https://Sustavi.guru/rodovaya-travma-shejnogo-otdela-pozvonochnika-u-novorozhdennyh-posledstviya.html