Возможная беременность после рака молочной железы — реальность или неоправданный риск для здоровья?

Рак груди уже перестает быть приговором. Многие женщины, столкнувшиеся с этим заболеванием, успешно его побороли. При обнаружении рака молочной железы на ранней стадии его можно полностью вылечить.
Однако для каждой женщины, прошедшей курс терапии, остается важным вопрос, сможет ли она выносить и родить ребенка.
Ученые и врачи работают над этой проблемой, так как все больше пациенток с раком молочной железы оказываются еще в репродуктивном возрасте.
Чем опасно лечение рака до беременности
Сегодня есть все возможности для успешной борьбы с этим опасным заболеванием. Рак молочных желез является самым распространенным видом опухоли среди женщин — более 20% в общей структуре онкологической заболеваемости. Каждый год все большее количество пациенток с неутешительным диагнозом имеют успешные результаты лечения.
При обнаружении рака груди на 1 — 2 стадиях процент благоприятных прогнозов составляет более 85%. Благодаря современным методам и технологиям есть все возможности преодолеть это заболевание.
Но, к сожалению, данные способы лечения имеют серьезные побочные эффекты. Среди них не только ослабление иммунитета и организма в целом, но и негативное влияние на репродуктивную систему женщины. В результате пациентка становится бесплодна.
Высокотоксичные методы лечения оказывают отрицательное влияние следующим образом:
- угнетаются яйцеклетки;
- повреждается генетический материал половых клеток;
- происходит перестройка гормонального фона.
Все эти нарушения проявляются временным бесплодием, которое после терапии и некоторого срока реабилитации восстанавливается. Иногда наблюдается полная потеря репродуктивной функции.
Тем более, что нарушения генетического аппарата половых клеток дают определенный риск развития страшных патологий у плода.
Но степень воздействия лучевой и химиотерапии зависит от схемы лечения, размера раковой опухоли, направления и дозы облучения.
В большинстве случаев единственным безопасным способом зачать и родить здорового и полноценного малыша является криоконсервация яйцеклеток до начала противораковой терапии. Даже в случае полной потери репродуктивной способности после лечения рака молочных желез это позволит вырастить эмбрионы и выносить беременность.
Рекомендуем прочитать статью о трубно-перитонеальном бесплодии. Из нее вы узнаете о формах и причинах бесплодия, методах диагностики, консервативных и хирургических методах лечения.
А здесь подробнее о шеечном факторе бесплодия.
Можно ли зачать после болезни и через сколько
Узнав о диагнозе, женщина не сразу задумывается о возможности иметь детей после лечения. Но после прохождения полного обследования и назначения схемы терапии, и даже возможном благоприятном прогнозе возникает вопрос о влиянии лечения на репродуктивную систему. Врач-онколог должен предупредить о вероятных последствиях.
Если женщина планирует в будущем иметь детей, то для сохранения такой возможности нужно заморозить яйцеклетки. У такого метода есть ряд преимуществ.
- Забрать биоматериал можно в естественном цикле овуляции, не прибегая к ее стимуляции гормонами.
- Яйцеклетки еще не повреждены химио-, гормоно- или лучевой терапией.
- Дети, зачатые и рожденные путем криопротокола, ничем не отличаются в развитии от обычных детей.
- Приступить к выращиванию эмбриона и последующей трансплантации в матку можно в любое подходящее время.
- Замороженные яйцеклетки могут храниться в криоконсервации сколько потребуется, известны случаи удачной беременности после 18 лет.
Забор яйцеклеток для заморозки
Такой метод поможет стать родителями даже после страшного диагноза и борьбы с ним. Но пока не существует точных международных установок и правил, по истечению какого срока женщина может начать попытки забеременеть после излечения от рака молочной железы.
Сколько времени понадобится организму, чтобы восстановиться после лечения, ответить трудно. Кроме того, гормональная терапия может проводиться очень долго, в течение нескольких лет. Это может серьезно помешать вынашиванию здорового ребенка. В данный момент проводятся исследования, возможно ли временно прекратить гормонотерапию на период беременности, а затем возобновить.
С другой стороны, мельчайшие частицы раковой опухоли молочной железы могли быть разнесены кровотоком по организму женщины. Эти клетки могут «дремать» всю жизнь и никогда больше не дать о себе знать.
Смотрите на видео о беременности после РМЖ (сохранении фертильности, рисках для матери и плода):
Но беременность – это особенное состояние организма, когда активизируются все процессы в теле. В это время все полностью перестраивается для обеспечения жизнедеятельности матери и плода.
Поэтому беременность может стать мощным провоцирующим фактором для рецидива рака молочной железы. Опасность заключается в том, что женщина может не успеть выносить ребенка, загубив две жизни.
Начинать отсчет времени, когда можно делать попытки беременности, нужно после последней терапии. В случае, если была 1 — 2 стадия РМЖ, не давшая метастазы, приступать к зачатию стоит не раньше, чем через пять лет. Если же была 3 стадия, то срок должен увеличиться до 7 — 10 лет, и после терапии должно пройти пять лет устойчивой ремиссии.
Однако есть исследования, согласно которых у женщин, родивших после рака молочной железы, риск умереть меньше на 41%, чем у тех, кто не стал повторно или даже впервые мамой после такой болезни.
Особенности ведения женщины после заболевания
Беременность после рака груди требует внимательного наблюдения со стороны врачей. Как было сказано выше, зачатие естественным путем после курса терапии становится почти невозможным или опасным для здоровья будущего ребенка.
Таким образом, более эффективный метод – это экстракорпоральное оплодотворение после криоконсервации яйцеклеток. Данный метод хорош тем, что на организм женщины не будет оказана дополнительная нагрузка в виде гормональной поддержки. Но в некоторых случаях может случаться беременность естественным путем.
Как бы там ни было, дети, рожденные после вылеченного рака молочной железы, не имеют каких-либо патологий, не отстают в развитии, не страдают в будущем от особенных проблем со здоровьем.
В случае беременности после лечения опухоли женщина должна обязательно сообщить врачам о перенесенном заболевании. Соответственно, с определенной периодичностью следует сдавать анализы на биохимию и проводить осмотр молочных желез. В остальном ведение состояния пациентки не отличается от обычного.
Женщинам, забеременевшим после лечения рака молочных желез, важно знать следующее:
- Влияние облучения и химиотерапии на плод предугадать нельзя.
- Компоненты в составе препаратов для лечения рака молочных желез еще не имеют доскональных результатов о долгосрочном влиянии на организм. Более того, многие из них могут сохраняться в крови женщины на протяжении нескольких лет и оказать негативное воздействие на формирование и развитие плода, а также спровоцировать преждевременные роды или выкидыш.
- Риск рецидива на фоне беременности существует, но не является обязательным.
Как быть, если выявлен рак во время беременности
Бывают случаи, когда во время вынашивания ребенка женщина узнает о злокачественной опухоли молочной железы. Как правило, вердикт врачей одинаковый – аборт и немедленное начало лечения.
Но иногда пациентка готова пожертвовать своим здоровьем ради рождения ребенка. Тогда ее интересует, сможет ли она и успеет ли выносить его.
В этом случае все зависит от того, насколько рак агрессивен и какой срок беременности.
При обнаружении опухоли молочной железы на ранних сроках скорее всего придется сделать аборт. Даже если выявлен рак медленно развивающийся, на 1 — 2 стадии, химиотерапия, облучение оказывают крайне отрицательное воздействие на развитие плода. Все это приведет к выкидышу или уродствам у ребенка. В данном случае сохранение беременности невозможно.
Смотрите на видео о вынашивании беременности при раке:
Также нельзя оставлять вынашивание плода при агрессивном характере рака молочной железы. Дело в том, что женщина может не дожить до момента родов, а ребенок погибнуть.
Если же срок беременности больше 22 — 24 недель, а сама опухоль неагрессивная и пока еще на начальной стадии, то обычно ждут, когда плод достигнет возраста, при котором он уже сможет жить вне тела матери.
Женщине выполняют кесарево сечение, недоношенного ребенка помещают в специальный бокс и «выращивают» до необходимого состояния, а матери начинают лечение.
В этом случае грудного вскармливания быть не может однозначно.
Рекомендуем прочитать статью о маммопластике после родов. Из нее вы узнаете о том, какие проблемы решает маммопластика, противопоказаниях к ней, сроках, когда можно делать, тонкостях проведения операции, способах сохранить грудь, а также кормлении малыша новым бюстом.
А здесь подробнее о боровой матке для зачатия и лечения бесплодия.
Беременность после рака молочной железы вполне возможна. Сегодня существуют методики и лекарства, при помощи которых у женщин есть шанс стать матерью даже после такого страшного заболевания. Однако всегда сохраняется риск рецидива и невынашивания ребенка. К беременности после рака груди нужно подходить со всей ответственностью, соблюдая временную дистанцию.
Источник: http://7mam.ru/beremennost-posle-raka-molochnoj-zhelezy/
Беременность после рака молочной железы

Многих представительниц прекрасно пола волнует возможность беременности после рака молочной железы. Насколько это серьезное заболевание и может ли оно повлечь бесплодие?
Немного о заболевании
Обследование на рак груди
Согласно статистике только десять процентов женщин получают такое заболевание еще в совсем молодом возрасте, до рождения наследников. Чаще всего недуг диагностируется в послеродовой период. Главной проблемой является то, что опухоль чаще всего выявляется на поздних стадиях, а это усложняет дальнейшее лечение и затягивает скорейшее выздоровление.
Влияет ли беременность на рак молочной железы? Это очень спорный вопрос, затрагивающий медиков не одного поколения.
Опухоль становится клинической через 8-10 лет после ее возникновения, и не всегда в период вынашивания ребенка она проявляется.
Но вот при усиленном кровообращении, значительном увеличении лимфотока в молочной железе могут наблюдаться веские перемены, которые и станут первым звонком для диагностирования болезни.
Беременность после лечения рака молочной железы
В последние годы наметилась следующая тенденция:
- часть пациенток намеренно не желают заводить детей, дабы не ухудшить свое положение;
- с другой стороны – рожают, несмотря на все предосторожности.
Да, медики не перестают утверждать, что перестройка организма во время вынашивания малыша может привести к рецидиву заболевания, изменить гормональный фон до катастрофических результатов, тем самым повлечь серьезные последствия, угрожающие жизни матери и ребенка.
А вот австрийские медицинские исследователи дают высокие гарантии на то, что все эти предположения не отвечают действительности, и если ответственно пройти полноценный курс лечения болезни, то возможность беременности после рака железы может иметь высокие положительные гарантии.
Вынашивание ребенка не влияет на частоту рецидивов, причиной могут стать множественные факторы, общее состояние пациентки, функциональность жизненно важных органов, другие нарушения в работе всего организма.
Прогноз взаимосвязи болезни и будущего потомства
Прогноз беременности после болезни
Рецидивы во время вынашивания ребенка, связанные с перенесенной болезнью рака молочной железы будут завесить от следующих факторов:
- стадии болезни;
- размеров опухоли;
- типа рака груди;
- возраста матери и плода;
- клинической картины недуга;
- общего состояния пациентки.
Внимание! Согласно принятым рекомендациям, после лечения рака молочной железы беременность должна быть не ранее 5-ти лет, но если пара все-таки решилась на этот серьезный шаг раньше этого времени – то пробовать можно, тем более, когда опухоль была маленьких размеров без масштабного распространения.
Диагностика болезни
Осмотр пациентки проводится несколькими этапами: пальпация груди специалистом, ультразвуковое исследование, маммография (при наличии беременности такой способ является безопасным), биопсия молочных желез.
Могут наблюдаться ложноотрицательные результаты, в связи с физиологическими изменениями в организме женщины, а потому только специалист на основе полученных сведений может поставить полный и исчерпывающий диагноз.
Насколько это безопасно для будущего потомства
Беременность после лечения рака груди проходит без определенных особенностей, дети здоровые и никаких врожденных патологии не наблюдаются. Они ничем не отличаются от своих сверстников.
Но проблемы могут возникнуть в том случае, если во время вынашивания малыша у матери начался рецидив заболевания и организм матери был подвержен химиотерапии, лучевому обследованию, при пересадке костного мозга.
К сведению беременных женщин, основные постулаты и рекомендации от профессионалов:
- Рождение ребенка после болезнизаболевание не оказывает вреда на плод;
- раковые клетки не могут повредить эмбриону, а также проникнуть в его организм;
- беременность после лечения рака груди не может быть признаком выживаемости пациентки;
- время от 2- до пяти лет после лечения рака молочной железы помогает выявить ранние рецидивы и предоставить негативные последствия;
- эффект многих препаратов, которые используют при лечении заболевания еще до сих пор на 100% не выявлен, некие компоненты и вещества могут сохраняться в крови долгие годы, и возможно стать причиной преждевременных родов или самопроизвольных выкидышей;
- точно так же нельзя предугадать состояние течения беременности при лучевой воздействии на организм матери и химиотерапии;
- риск возобновления рака молочной железы на фоне беременности сохраняется, но не считается обязательным требованием для отмены деторождения.
Как предупредить развитие рака груди во время вынашивания ребенка
В первую очередь, это плановое полное обследование молочных желез. Даже если беременность наступила, есть возможность раннего выявления недуга, что позволит родить здорового малыша и не нанести вред здоровью женщины.
Дальше следует понимать, что рак груди – это не приговор, он всего лишь требует своевременного выявления и комплексного лечения. Забеременеть можно уже после двух лет после перенесения болезни, в большинстве случаев не возникает серьезных нарушений, а малыш рождается крепким и невредимым.
Как жить после рака молочной железы и родить здоровое потомство:
- Позитивный настрой будущей мамы
Не нужно зацикливаться на болезни, менять привычный образ жизни, отказываться от путешествий и других благоприятных развлечений. При положительных эмоциях организм быстрее восстанавливается, и возможность родить малыша перестает быть невыполнимой.
- С целью психологической терапии будущей маме нужно обновить гардероб, сделать прическу, почувствовать себя сильной и уверенной. Болезнь уже прошла, наступило новое время, когда нужно радоваться жизнью и думать про потомство.
- Важно убрать из своей жизни комплекс неполноценности, даже несмотря на то, что одна грудь удалена после операции, можно в специализированных магазинах нижнего белья купить элегантный бюстгальтер, который имеет протез, формирующий «опухлость» настоящей груди.
- Многочисленные аутотренинги и просто душевные разговоры с близкими людьми помогут быстрее стать «на ноги», вернуться к привычному образу жизни, снова полюбить себя и свое тело, допустить в свою жизнь мысли о рождении малыша.
- Не нужно сдаваться, какие бы задачи ни ставила перед человеком жизнь, депрессия затягивает на дно, и не дает шанса снова быть здоровой и счастливой.
Такие рекомендации придадут уверенности женщинам, которые перенесли лечение рака молочной железы и рассматривают будущую беременность, как нечто опасное и волнующее.
Каждый случай индивидуальный, только специалист может обозначить реальную картину развития болезни с последующими рисками рождения малыша. Все зависит от стадии развития недуга, эффективности лечения, общего состояния пациентки, желания иметь потомство, психологического настроя женщины.
Берегите свою жизнь и думайте о будущем потомстве без сомнений!
Источник: https://beremennostnedeli.ru/beremennost/o-beremennosti/beremennost-posle-raka-molochnoj-zhelezy.html
Рак молочной железы и беременность: можно ли рожать после рака груди
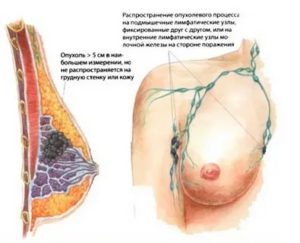
Достижения современной медицины в области лечения раковой опухоли груди у женщин привели к тому, что на сегодняшний день продолжительность жизни таких пациенток увеличилась на 10-20 лет.
На ранней стадии болезнь можно излечить практически полностью.
В связи с этим женщин волнует вопрос, возможна ли беременность после рака молочной железы? Или как быть, если болезнь диагностировали во время вынашивания пациенткой ребёнка?
Рак груди и беременность
На данный момент нет никаких доказательств того, что рак груди у беременных может как-то навредить плоду.
Потенциальная опасность кроется в лечении злокачественной опухоли, особенно если болезнь находится на последних стадиях.
Шанс на нормальное течение беременности и благоприятный исход родов существует в том случае, если очаг заболевания был вовремя диагностирован, а щадящее лечение было начато своевременно.
Раковая опухоль груди не влияет на течение беременности, опасность для плода представляет лечение заболевания
Есть ещё один очень важный момент, который нельзя не учитывать. Многие лекарственные препараты, которые назначают для лечения злокачественной опухоли молочной железы, имеют ряд побочных действий. Постоянная тошнота или рвота совместно с токсикозом могут вызвать у пациентки различные осложнения беременности или отрицательно повлиять на внутриутробное развитие плода.
Важно! Самым безопасным методом для диагностирования злокачественной опухоли у беременной является биопсия и гистологическое исследование материала.
Лечение рака во время беременности
Если женщина столкнулась с такой болезнью, как рак молочной железы, и в это время наступает ещё и беременность, то становится важной безопасность применяемого лечения. Это может быть:
- Хирургическое вмешательство (мастэктомия), направленное на удаление поражённого участка. Данный метод считается самым безопасным для любого триместра беременности.
- Хирургическая операция (лампэктомия) проводится в третьем триместре беременности. Во время этой операции происходит удаление уплотнений из железы и регионарных лимфоузлов.
- Такой метод, как химиотерапия, используется только со второго триместра, когда все важные процессы по формированию и развитию плода уже завершились.
- При диагностировании последней степени рака назначают лучевую терапию. Здесь женщина самостоятельно должна решить, как ей поступить, так как данное лечение вызывает различного рода патологии и аномалии развития плода.
Одним из методов диагностики рака груди является УЗИ
Итак, если у беременной пациентки обнаружили рак груди, то на вопрос «можно ли рожать» большинство медиков дадут положительный ответ. Современные методы лечения злокачественных новообразований в груди у беременной женщины во многих случаях позволяют сохранить плод и способствуют практически полному излечению пациентки.
Беременность после рака
Можно ли рожать после рака молочной железы? Медики говорят о том, что беременность способствует рецидиву заболевания, отрицательно влияет на гормональный фон женщины и влечёт за собой серьёзные последствия, угрожающие жизни матери и будущего малыша.
Многие женщины, имеющие в анамнезе рак груди, не хотят заводить детей, чтобы не спровоцировать ухудшение ситуации. Однако немало и таких пациенток, которые, несмотря на возможные риски, планируют родить после лечения рака молочной железы.
Важно! Большинство специалистов-медиков сходятся во мнении о том, что женщинам, которые решаются родить после рака молочной железы, обязательно следует выждать срок в 5 лет! Если удаленная опухоль была небольшого размера и имела малую площадь распространения, то можно беременеть и раньше этого срока.
Беременность после лечения рака молочной железы может спровоцировать рецидив онкологии
Рецидивы во время вынашивания малыша будут зависеть от следующих факторов:
- на какой стадии была удалена опухоль;
- размеры опухоли;
- какой тип имело злокачественное образование;
- возраст женщины;
- общая клиническая картина болезни;
- состояние пациентки на время планирования беременности.
На вопрос, можно ли родить после рака молочной железы, может ответить только лечащий врач пациентки. Каждый конкретный случай очень индивидуален. Обязательно нужно учитывать генетическую предрасположенность, возможные риски для женщины и будущего малыша, а также гормональный фон пациентки.
Влияние беременности на рак груди
Беременность никак не способна повлиять на появление злокачественной опухоли. Данные медицинской статистики говорят о том, что после беременности и родов в молодом возрасте риск появления рака груди в будущем значительно снижается.
Исследования современной медицины показали, что опухоль, которая образовалась во время беременности, диагностируется значительно позже. У женщины, вынашивающей ребёнка, за счёт усиления лимфотока (из-за усиленного кровообращения в молочной железе) может наблюдаться рост опухоли, которая до этого момента не проявляла никаких симптомов. Но пока данное утверждение не имеет подтверждения.
Важно. Единственное, на что влияет беременность — сложности при диагностировании злокачественного новообразования у женщины, что способствует затягиванию лечения.
Сегодня женщина с раком молочной железы может сохранить беременность и родить здорового ребёнка
Несмотря на все трудности, выживаемость пациенток, у которых из-за беременности рак был диагностирован позже на 6-7 месяцев, постепенно уравнивается с показателями небеременных пациенток. Прерывание беременности никак не влияет на выживаемость пациентки.
Источник: https://pozhelezam.ru/molochnye/rak-molochnoj-zhelezy-i-beremennost
Рак груди у беременных женщин: как вылечиться от онкологии и родить здорового ребенка
У женщины во время беременности может развиться или внезапно обнаружиться рак груди. Пятнадцать лет назад у врачей не было никаких сомнений: будущую мать отправляли на аборт по медицинским показаниям. Сейчас современная медицина доказала, что женщина может проходить лечение от онкологии даже во время беременности и после этого родить здорового ребенка.
Rui Vieira/PA Photos
НЕТ СМЫСЛА ПРОХОДИТЬ ДОПОЛНИТЕЛЬНУЮ ПРОВЕРКУ НА РМЖ ДО БЕРЕМЕННОСТИ
Регулярные обследования позволяют выявить рак молочной железы (РМЖ) на ранней стадии, еще до появления симптомов — и до 98% женщин выздоравливают, если его выявили вовремя и правильно лечили. Каждой женщине важно знать, относится ли она к группе высокого или среднего риска, поскольку от этого зависит, как часто она должна проходить профилактические обследования.
Женщина относится к группе высокого риска, если ее ближайшие родственники, мама или бабушка, перенесли рак груди или другие онкологические заболевания репродуктивной сферы, особенно в молодом возрасте. В этом случае врач-маммолог составит индивидуальную программу после 20 лет.
Если женщина относится к группе среднего риска и ее ничего не беспокоит: нет никаких изменений в молочных железах, жалоб или симптомов, — до 40 лет нет необходимости проходить специальные обследования.
Однако, как подчеркивают специалисты, при любых изменениях по сравнению с нормой следует не откладывая обращаться к врачу — гинекологу или онкологу-маммологу.
Стоит ли во время планирования беременности проходить дополнительный скрининг на рак молочной железы «для перестраховки»? Есть случаи, когда это действительно имеет смысл, но чаще всего, если пациентка регулярно проходит осмотр в положенное время, это лишнее, говорит химиотерапевт Клиники амбулаторной онкологии и гематологии Александр Аболмасов.
«Вероятность [развития рака молочной железы] существует даже после обследования.
Ни у какого метода исследования нет 100%-ной гарантии: мы можем сделать исследование, которое увидит маленькое образование, но никогда не сможем сделать исследование, которое увидит клетку, десять клеток, сто клеток. Везде есть пороговая разрешающая способность, поэтому такие риски существуют», — отмечает эксперт.
БЕРЕМЕННОСТЬ МОЖЕТ ЗАЩИТИТЬ ОТ НЕКОТОРЫХ ВИДОВ РАКА, НО НЕ ОТО ВСЕХ
Исследования показали, что беременность снижает риск развития гормонозависимого рака молочной железы. Ранние роды (до 20 лет) снижают риск возникновения РМЖ на 50%, а каждая последующая беременность — еще на 11%. Однако этот механизм срабатывает с несколькими оговорками.
Во-первых, снижение риска касается только гормонозависимых видов рака, при других типах опухолей риски развития рака такие же, как без предшествующей беременности. Во-вторых, риск развития рака снижается в долгосрочной перспективе, спустя 10—15 лет после беременности.
Первое время после беременности и родов риск развития рака молочной железы, наоборот, повышается — незначительно, но статистически достоверно, рассказывает Александр Аболмасов.
«Возникает закономерный вопрос, чего же тогда больше: пользы — оттого что риск когда-то потом снизится, или вреда — оттого что сейчас риск повышается? Ученые пришли к выводу, что пользы все-таки больше и эта закономерность работает тем сильнее, чем раньше наступают роды».
МОЖНО ЛЕЧИТЬ РАК ВО ВРЕМЯ БЕРЕМЕННОСТИ
В России нет статистики, у скольких беременных нашли рак молочной железы, однако если ориентироваться на европейские данные, то в среднем одна из ста тысяч беременностей сопровождается раком, говорит руководитель программы «Онкология и репродукция» в центре онкологии имени Н. Н. Блохина Анастасия Пароконная. По ее наблюдениям, средний возраст заболевшей — 33-34 года, причем это может быть как первая, так и вторая, третья или даже пятая беременность у женщины.
В 2009 году российские врачи впервые провели лечение беременной женщины с раком молочной железы, и она родила здорового ребенка. Сейчас женщина, у которой обнаружили рак во время беременности, может получить лечение и сохранить ребенка, утверждают эксперты.
Лечение беременной пациентки зависит от стадии заболевания и сроков беременности. Если до родов осталось около трех недель, то ее сначала отправляют к акушерам на родоразрешение.
Если же беременность на раннем сроке, а опухоль уже довольно большая, то врач, вероятнее всего, предложит ей прервать беременность.
Однако чаще всего женщина узнает о раке молочной железы в середине беременности, на 23-24-й неделе, когда аборт делать уже поздно, а до родов еще далеко.
В таком случае беременность женщины должна идти под контролем ряда специалистов: акушера-гинеколога, онколога-хирурга, онколога-химиотерапевта, психолога и генетика. Беременность накладывает на врачей ограничения в диагностике (например, нельзя сделать компьютерную томографию), но в остальном схема лечения беременной женщины будет такой же, как и без нее.
В зависимости от триместра врачи могут применять разные типы лечения. Хирургия возможна в любом триместре, начиная с первого, а со второго триместра уже может проводиться химиотерапия.
ВЫЖИВАЕМОСТЬ БЕРЕМЕННЫХ ПАЦИЕНТОК С РМЖ — ТАКАЯ ЖЕ, КАК У НЕБЕРЕМЕННЫХ
Пятнадцать лет назад никто не был готов к раку во время беременности, рассказывает главврач Национального научного центра акушерства, гинекологии и перинатологии имени академика В. И. Кулакова Роман Шмаков.
«Онкологи говорили пациентке: “Прервите беременность или родите — и мы начнем заниматься лечением”. Акушеры говорили: “Это онкологическое заболевание и мы наблюдать вас не будем”.
Что происходило? Пациентка брала на себя ответственность за свою жизнь и за жизнь своего ребенка, при этом не получая лечения. Естественно, у нее были хуже результаты», — объясняет главврач.
Данные зарубежных онкологов показывают, что при адекватном лечении прогноз выживаемости у беременной с раком молочной железы такой же, как у небеременной. Прерывать беременность при этом не обязательно (за исключением довольно редких показаний) — более того, по наблюдениям Шмакова, аборт хуже влияет на прогноз лечения онкозаболевания.
ЛЕЧЕНИЕ БЕРЕМЕННОЙ МАТЕРИ ОТ ОНКОЛОГИИ НЕ ПРИВОДИТ К ГРУБЫМ ПОРОКАМ РАЗВИТИЯ РЕБЕНКА
По действующему закону Минздрава, злокачественные новообразования, требующие проведения химиотерапии, входят в перечень медицинских показаний для аборта.
Анастасия Пароконная рассказала, что у российских врачей есть опыт лечения беременных пациенток с помощью химиотерапии, и сегодня ни у одной из 60 женщин не отмечено грубого порока развития плода.
Осложнения у детей были связаны с ранними родами — раньше, чтобы скорее приступить к лечению, пациентку отправляли на родоразрешение с 34-й недели и дети рождались недоношенными. Сейчас врачи при адекватном лечении проводят роды не ранее 36-37-й недели.
«Тот опыт, который мы сегодня имеем, показывает, что этот вариант лечения достаточно безопасен, если его грамотно проводить с согласия пациентки, — добавила эксперт. — Мы с нашими коллегами работаем над тем, чтобы внести поправки в приказ Минздрава, который действует сегодня».
МОЖНО ЗАБЕРЕМЕНЕТЬ И РОДИТЬ ПОСЛЕ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ
По словам главврача Романа Шмакова, если пациентка вылечилась от рака молочной железы, она может забеременеть через два года после окончания лечения, если не было рецидива. Как показывают некоторые исследования, беременность после излеченного рака позитивно сказывается на прогнозе выживаемости.
«Может быть, это восприятие самой пациентки, — предполагает врач. — Пациентке, которая столкнулась с диагнозом “рак”, как никому нужна эта беременность. Это как свет в конце туннеля после бесконечного лечения, химиотерапии, лучевой терапии. Реализация фертильной функции — это один из показателей качества жизни пациентки, и это очень важно».
Раньше женщины, которые принимали гормонотерапию при РМЖ, прерывали лечение на свой страх и риск, чтобы забеременеть и родить ребенка. Сейчас онкологи поняли, что не получится совладать с женщинами, которые очень хотят детей и сами отказываются от гормонотерапии, поэтому надо им только помогать, говорит Анастасия Пароконная.
Центр онкологии имени Н. Н. Блохина принимает участие в международном исследовании, которое позволяет женщинам сделать перерыв в гормонотерапии после 1,5—2,5 лет приема на время, достаточное для беременности и родов.
Это проходит в рамках исследований, к какому результату приведет прерванная терапия, пока никто не знает, отмечает эксперт.
ЖЕНЩИНА МОЖЕТ СОХРАНИТЬ ФЕРТИЛЬНОСТЬ ДАЖЕ ПОСЛЕ ХИМИОТЕРАПИИ
Некоторые виды лечения рака — химио-, таргетная и лучевая терапия — влияют на состояние яичника пациентки, говорит заведующая отделением новых медицинских технологий в Медицинском радиологическом научном центре имени А. Ф. Цыба Марина Киселева. До 70% пациенток, перенесших химиотерапию, оказываются бесплодны, а лучевая терапия на малый таз приводит к полной стерилизации.
https://www.youtube.com/watch?v=YHOpqpG6EKY
Согласно приказу Минздрава № 107н, онколог, консультируя больную репродуктивного возраста, обязан предупредить ее о том, что лечение может привести к бесплодию, и предложить сделать криоконсервацию тканей яичника, яйцеклеток или эмбрионов, чтобы впоследствии та могла родить ребенка.
Однако на практике это может быть не так: во время круглого стола пациентка пожаловалась, что сразу говорила врачу, что хочет родить ребенка после выздоровления, но о том, что у нее была возможность сделать криоконсервацию тканей, ей сказали лишь после восьмой химиотерапии.
Эксперты признают: нужно образовывать врачей, чтобы пациентки получали адекватную помощь не только в федеральных центрах, но и в регионах. Сейчас в регионах врачам проще отказать в помощи беременной с раком молочной железы или отправить ее на аборт, говорит Анастасия Пароконная. Объединенные федеральные центры онкологии разрабатывают единые рекомендации по лечению рака груди у беременных.
Алена Агафонова
Источник: https://zen.yandex.ru/media/takiedela.ru/rak-grudi-u-beremennyh-jenscin-kak-vylechitsia-ot-onkologii-i-rodit-zdorovogo-rebenka-5bd9908bfaec3f00aa722052
Рак молочной железы во время беременности: симптомы, обследование, лечение
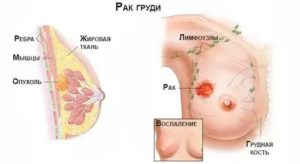
Рак — это опухоль злокачественного характера из клеток эпителия, который в молочной железе присутствует в протоках, сосудах, структуре железистой ткани долек. Особенные опасения пациенток вызывает сочетание таких состояний, как рак груди и беременность, за счет определенных трудностей в первичной диагностике, последующем лечении и возможности сохранения беременности.
Следует помнить, что современными методами онкологии это заболевание успешно и полностью вылечивается. Доктора при назначении лечения чаще уделяют внимание сохранению качества жизни пациентки. Для подтверждения диагноза обследование нужно пройти в полном объеме, ведь злокачественные новообразования встречаются значительно реже доброкачественных.
Трудности первичной диагностики
Симптомы рака груди при самоосмотре могут быть похожими на изменения при беременности
Весьма часто опухоль удается обнаружить посредством самостоятельного обследования молочных желез или на осмотре гинеколога. Характерные для беременности изменения тканей молочных желез (увеличение, изменение консистенции) затрудняют выявление начальных стадий новообразований.
Повышенное содержание в крови эстрогена может спровоцировать начало опухолевого процесса при наличии к нему предрасположенности. Обнаружение рака груди во время беременности усложняется проявлениями действия эстрогена во время 1 триместра: набуханием молочных желез, увеличением долек, болезненностью. Изменения также могут маскироваться под мастит или воспалительные процессы кожи груди.
На что обратить внимание, проводя самообследование при беременности:
- Осмотр проводится перед зеркалом, руки симметрично закидывают за голову и отмечают изменения: нет ли видимой деформации или асимметрии, втяжений или выпуклостей поверхности молочных желез, отечности с «лимонной корочкой», втяжения сосков. Несмотря на увеличение желез при беременности, симметричность их положения, как правило, сохранена.
- Самостоятельная пальпация (ощупывание) проводится по сегментам железы, от соска к периферии, по спирали. При нарушении однородности консистенции молочных желез можно заподозрить начало заболевания. Следует помнить, что неоднородная структура при беременности будет в обеих молочных железах, односторонний процесс подозрителен.
- Из других проявлений должны насторожить темные или бурые выделения из сосков (при беременности возможны выделения, но желтовато-белые), усиление венозного рисунка, увеличение подмышечных лимфоузлов, проявления сопутствующего воспаления: краснота, шелушение, язвочки.
Если выявлены какие-либо из перечисленных симптомов или прощупывается уплотнение — это еще не утверждение, что есть злокачественный процесс.
Изменения при раке молочной железы и беременности могут быть похожими. Выявленное образование встречается и доброкачественным, например, фиброаденома, киста или мастопатия. Сомнения развеет только осмотр специалиста и обследование.
Какие обследования можно пройти
Начальный этап обследования предусматривает осмотр у гинеколога или маммолога, сбор анамнеза и жалоб, УЗИ. Если при этом выявлены какие-либо значимые изменения, доктор направляет на маммографию. УЗИ молочных желез и маммография совершенно безвредны для плода, но полученные данные могут потребовать уточнения.
МРТ обследование позволяет рассмотреть железы в разных плоскостях, уточнить наличие и размеры опухоли, ее расположение в толще молочной железы. Сложность при этом методе в нежелательности использования контраста при беременности, хоть и подтверждено отсутствие его вредного влияния на плод.
Для диагностики рака молочных желез при беременности самым безопасным и достоверным методом будет биопсия и гистологическое исследование материала.
Такое обследование показывает, какие клетки содержатся в опухоли. Биопсию проводят специальной аспирационной иглой, с помощью УЗИ аппарата контролируют проникновение непосредственно в образование.
Рекомендуем подробнее прочесть о методах обследования молочной железы в современной медицине, как правильно проводить самостоятельное обследование груди. Из нее вы также узнаете, какие обследования назначают маммолог и гинеколог при подозрениях на патологию молочных желез.
Лечение
Оперативное лечение рака молочной железы проводят в течение беременности
Пациенток, как правило, волнует вопрос сохранения беременности. Исследования показывают, что прерывание беременности никак не влияет на последующий опухолевый рост.
Даже если повышение эстрогенов и спровоцировало начало заболевания, прерывание беременности не влияет на его дальнейшее развитие и на выживаемость пациенток.
Тактика выбирается исходя из срока беременности, стадии заболевания и необходимости срочной лучевой терапии.
Если выявлена I — II стадия рака, то проводится оперативное лечение без прерывания беременности, а химиотерапия откладывается на 2 — 3 триместр, когда действие препаратов будет меньше влиять на развитие плода. Лучевое воздействие переносят на послеродовый период.
III — IV стадия требует не только безотлагательной операции, но и скорейшего проведения химиотерапии и лучевой терапии. На небольшом сроке беременности целесообразным будет ее прерывание для полноценного лечения исходя из опасений за жизнь пациентки.
При большом сроке (свыше 32 недель) и положительном решении врача делают отсрочку до родоразрешения. Операцию в нужном объеме (удаление опухоли или железы) проводят во время беременности, а после родов сразу начинают лучевую терапию. Но на III — IV стадии процесса необходим также поиск и удаление возможных метастазов.
Современные способы лечения рака груди при беременности во многих случаях позволяют сохранить плод и исцелить пациентку.
Беременность после лечения
Планирование беременности после рака молочной железы лучше делать после полного курса лечения.
После пройденной операции и курса лечения беременность уже безопасна.
Сомнения, что возникнет ухудшение или рецидив, по последним данным не оправдывают себя.
Беременность после рака молочной железы рекомендована как минимум спустя полгода после окончания химиотерапии и через 3 месяца после прохождения гормонотерапии. Кормление грудью после родов приветствуется.
Самые надежные рекомендации может дать только врач и применительно к конкретному случаю. Обязательно учитываются возможные риски заболевания, генетическая предрасположенность, гормональный фон и многие другие факторы.
Беременность после рака груди лучше планировать только после полного прохождения курса лечения и с учетом возможных рисков.
Какие факторы риска рака груди стоит учесть при планировании беременности?
Изменение уровня гормонов при беременности — далеко не единственная причина, запускающая механизм образования опухоли. Прежде чем определить возможные риски возникновения процесса или его рецидива, доктор собирает подробный анамнез и выявляет все, что может предрасполагать к этому заболеванию:
- Воздействие вредных веществ, в том числе курение, прием алкоголя или наркотических средств. К нежелательному влиянию относится и экологическая обстановка в районе проживания пациентки, радиоактивное воздействие, профессиональные вредности.
- Низкая физическая активность, «хронические» стрессы и избыточный вес. Гиподинамия в совокупности со стрессовой нагрузкой давно находится под вниманием медиков как один из комплексов, провоцирующих ряд заболеваний, в том числе и развитие опухолей. Накопление при этом лишнего веса может говорить о формировании эндокринной патологии и нарушении баланса гормонов.
- Наследственность. Роль генетики в манифестации онкологических заболеваний неоспорима и подтверждена статистикой. Наличие в семье случаев рака груди у родственниц увеличивает риск новобразования в 2 раза. При необходимости можно провести генетическое исследование и быть настороже при планировании беременности.
- Эндокринные нарушения. Повышенный уровень эстрогена, раннее начало (до 12 лет) и нерегулярность менструальных циклов, наличие мастопатий — эти признаки могут говорить о гормональных сбоях, что способствует возникновению онкологического заболевания.
- Хронические воспаления, травмы, кисты и другие доброкачественные опухоли также могут являться предрасполагающим звеном к злокачественной патологии.
Выявление факторов риска поможет своевременному обследованию и сохранению жизни пациентки и плода.
Источник: http://GrudInfo.ru/rak-grudi-beremennost/
Рак во время беременности: как поступить?
Когда женщина ждет малыша, ее организм претерпевает значительные изменения, в том числе и грудь.
Железы увеличиваются в размерах, набухают, иногда становятся болезненными и плотными, поэтому за этими превращениями часто пропускают первую стадию рака.
Зачастую, у беременных и родивших его находят уже на поздних стадиях с наличием метастазов, когда уже любые врачебные вмешательства могут лишь отсрочить неизбежное.
Почему врачи пропускают опухоль?
Большую роль в поздней диагностике играет психологическая неподготовленность акушеров-гинекологов. Они ведут беременную женщину, и больше внимания уделяется плоду, а жалобы на болезненность в груди относят к гормональным изменениям. Но часто больная даже не подозревает о новообразовании, поскольку пренебрегает самостоятельным исследованием молочной железы.
Также нельзя забывать о малых диагностических возможностях – женщине противопоказаны современные методы исследования для скрининга (маммография, КТ, биопсия). Единственное, что можно использовать – УЗИ, но результат напрямую зависит от опытности врача-диагноста.
Серьезный выбор: аборт или роды
Каждая женщина индивидуально решает, сохранять ей жизнь будущего ребенка или прервать беременность.
Согласно исследованиям, аборт до 12 недель не влияет на прогноз болезни, так же как и роды в положенный срок. А вот прерванная беременность пагубно отражается на течении болезни, провоцируя быстрый рост и развитие метастазов. Тем не менее, при обнаружении опухолевого процесса по желанию больной прекратить беременность разрешено на любом сроке.
Прерывание на любом сроке проводят и при агрессивной опухоли с большим количеством метастазов, поскольку в таком случае необходимо проведение мошной лучевой и химиотерапии, что повлияет на плод.
Прогноз
Исход болезни зависит от многих факторов – от вида новообразования, стадии, времени обнаружения. Вероятность злокачественного агрессивного течения и метастазов у беременных значительно выше. Но при раннем обнаружении опухоли и интенсивном лечении (мастэктомия с последующей лучевой и химиотерапией) прогноз в целом не отличается от течения рака у не беременных женщин.
Беременность после рака молочной железы
В лечении опухолевого процесса у женщин любого возраста активно используются препараты, тормозящие функцию яичников и приводящие к лекарственной аменорее. Данная мера необходима, поскольку рак груди напрямую зависит от гормонального влияния яичников. Но если такое лечение подходит для возрастных женщин в климаксе, что же делать молодым девушкам в детородном возрасте?
Конечно, если рак с распадом и метастазами, ответ очевиден – про беременность можно забыть. Но при первично операбельном раке шанс стать матерью у переболевшей женщины есть.
После прекращения химиотерапии функция яичников постепенно восстанавливается, возвращаются менструации, и появляется возможность забеременеть.
Но есть важный нюанс: лучевая нагрузка и химиотерапия приводят к хромосомным мутациям, поэтому велик риск зачать ребенка с множественными патологиями.
Когда можно думать о беременности?
Попытки забеременеть после перенесенного рака можно предпринимать в строго определенные сроки:
- Спустя 2 года после прекращения лечения при узловом новообразовании без активного роста;
- После 5 лет при инфильтративном раке без метастазов.
Точные сроки определяет комиссия врачей, в которую входит онколог, медицинский генетик, акушер-гинеколог и химиотерапевт. Перед этим женщина в обязательном порядке должна пройти обследование, чтобы исключить рецидив опухолевого роста.
Пациентку исследуют на наличие хромосомных патологий, чтобы исключить вероятность зачатия плода с мутацией. Если же изменения все же обнаружены, то проводятся комплексные мероприятия, снижающие риск появления малыша с отклонениями в развитии.
Лактация
Если женщине проводилась органосохраняющая операция, то, после наступления беременности, она может самостоятельно кормить малыша грудью. После пластических реконструктивных вмешательствах и радикальной мастэктомии грудное вскармливание невозможно.
Итак, диагноз рака груди не приговор даже при его диагностике в период беременности, поэтому сдаваться и опускать руки нельзя. Современные методы лечения способны сохранить жизнь матери и ребенка.
Беременность после опухолевого процесса тоже возможна при соблюдении некоторых условий.
Но даже если по медицинским показаниям забеременеть и родить у женщины не получилось, всегда можно усыновить малыша.
врач Гураль Тамара Сергеевна.
Источник: https://gormons.ru/zhelezy/molochnie-zhelezy/rak-molochnoj-zhelezy-i-beremennost-mozhno-li-rozhat-posle-raka-grudi/