Симптомы замершей беременности
Для многих женщин сильным потрясением является замершая беременность в 8 недель и симптомы данного состояния очень характерны. Иными словами, несостоявшаяся мама интуитивно чувствует, что-то не то и в большинстве случаев обращается к врачу. Можно ли самостоятельно определить остановку сердца плода в первом триместре и какие последствия ЗБ могут поджидать женщину?
Замершая беременность – что это?
Первый триместр беременности самый важный, так как в этот период происходит закладка органов малыша. Но также он и самый непредсказуемый. Не зря на раннем сроке будущим мамам советуют беречься и особенно тщательно следить за здоровьем. Однако, случается так, что плод прекращает свое развитие.
ЗБ — это патологическое состояние, означающее, что беременность становила свое развитие. Как часто такое происходит и когда? Если верить статистике, то ЗБ наиболее часто случается в первые несколько недель.
Статистика замерших беременностей
Процентное выражение случаев ЗБ по неделям:
- На ранних сроках т.е. в первом триместре — 25% -30% остановки дальнейшего развития эмбриона происходят до 9 недель. Самыми уязвимыми периодами считаются 3-4 и 8 неделя.
- 10% — 15% приходятся на поздние сроки – с 16-й по 20-ю недели.
Процентное соотношение ЗБ к возрастным категориям женщин:
- 15% — 20-25 лет
- 25% — старше 35 лет
- 50% — старше 40 лет
Это связано с тем, что с возрастом организм женщины синтезирует меньше прогестерона, а наиболее частой причиной ЗБ является его снижение. Этот гормон принимает активное участие как в процессе зачатия, так и в процессе закладки и формирования тканей и органов плода.
Почему плод замирает
Наиболее частой причиной ЗБ является генетические поломки в биоматериале
Почему возникает ЗБ? Порой причины не ясны, но есть определённый список факторов, которые могут оказать негативное влияние на ее ход:
- Генетические поломки — возможно, это одна из наиболее распространённых причин ЗБ. Генетически обусловленные патологии способны привести к довольно опасным порокам развития, часто не совместимых с жизнью. Причинами хромосомных аберраций называют возраст старше 35 лет, курение, радиацию и т.д. Такие нарушения приводят к задержке физического и умственного развития, нарушению координации, патологиям внутренних органов. Дети с тяжелыми генетическими пороками часто не доживают до второго года жизни.
- Инфекция в ранних сроках – вирусные заболевания и половые инфекции, к которым относят краснуху, цитомегаловирус, уреаплазмы, хламидии и обычное ОРВИ, приводят к замиранию. Они отрицательно влияют на плод, ухудшают связь между ним и матерью. Воспалительные процессы в матке мешают нормальной имплантации плодного яйца. Если беременная инфицировалась на поздних сроках вынашивания, то она может родить малыша, получившего внутриутробную инфекцию. Инфицирование плода на ранних сроках приводит к тяжелым порокам развития.
- Гормональный статус – все беременные, а также женщины, планирующие зачать ребенка должны сдать анализы на определение гормонального фона. Сюда относятся андрогены – половые гормоны, гормоны щитовидки и др. Нарушения уровня именно этих гормонов может привести к регрессии развития эмбриона.
- Аутоимунные патологии могут привести вытеснению ребенка как чужеродного агента.
- Помимо этого, неправильный образ жизни – курение, прием алкоголя во время вынашивания, ненормальный режим отдыха и сна, прием медикаментов, слишком активная физическая деятельность, некачественный рацион питания так же могут привести к регрессу беременности.
Подробно о причинах можно прочитать в статье: Почему беременность прекращает развиваться
Признаки и симптомы
Как распознать первые признаки регрессирующей беременности? У каждой нормально протекающей беременности есть свои симптомы, несмотря на то, что это не болезнь. Будущую маму беспокоят усталость, сонливость, тошнота, повышенная чувствительность грудных желез. Но почувствовать на ранних сроках симптомы ЗБ без дополнительной диагностики не всем удается.
К косвенным признакам ЗБ относятся:
- тянущие боли в пояснице или внизу живота;
- кровянистые, а иногда даже гнойные выделения;
- пропадают рвота и тошнота;
- снижение базальной температуры, а через несколько дней ее резкое повышение.
При ЗБ на поздних сроках могут отсутствовать толчки, появиться схваткообразные боли, кровянистые выделения. Но прежде чем пугать себя мыслями о ЗБ, стоит незамедлительно обратиться к лечащему врачу, для точной диагностики и квалифицированной помощи.
Важно! Не используйте для диагностики форумы мам, а также отзывы на различных интернет-ресурсах. Довольно часто мнительные женщины сами себя накручивают, и в результате нервного напряжения беременность действительно прекращает свое развитие.
Температура при ЗБ
Базальная температура определяет течение беременности. Это самый первый признак, изменяющийся как при имплантации, так и при замирании плода. При нормально протекающей беременности значения базальной температуры могут достигать 38оС, тогда как при замершей уже через двое суток она начинает снижаться и достигает 36оС.
Следует помнить, что низкая базальная температура не всегда говорит о замирании, но может указать на угрозу. Если остановку развития эмбриона не диагностировать вовремя, в прилегающих тканях начинается воспалительный процесс и температура, не только базальная, но и общая, резко поднимается до фебрильных цифр – начинается лихорадка.
Матка при замирании плода
Можно ли пальпаторно распознать ЗБ? Дело в том, что почувствовать изменения в матке самостоятельно очень сложно. Безусловно, она проходит ряд преображений в период беременности или ее замирания.
Всем известно, что матка растет вместе плодом, а на очень ранних сроках это внешне никак не проявляется.
Только врач может определить эти симптомы и направить женщину с подозрением на ЗБ пройти дополнительные обследования.
Грудь при замершей беременности
На ранних сроках вынашивания грудь может быть более чувствительна, а в дальнейшем увеличивается в размерах. При ЗБ чувствительность грудных желез снижается и позже вовсе исчезает, она становится грубой, болезненной и имеет избыточные выделения.
Учитывая эти симптомы можно заподозрить регрессивное развитие плода, однако это все-таки недостоверный признак.
Тошнота при замершей беременности
Как по симптомам токсикоза определить ЗБ? При обычной беременности, особенно на ранних сроках женщину могут беспокоить тошнота и рвота. Но может ли тошнить при замирании? Вполне возможно, однако тошнота, как правило исчезает. Так же исчезает чувствительность к разным запахам. В случае замирания тошнота может появиться как симптом интоксикации вследствие воспалительного процесса.
Следует помнить, что при нормальной беременности резкое снижение токсикоза тоже возможно, поэтому обязательно учитывают другие симптомы.
Выделения при замершей беременности
При беременности белесоватые или творожистые выделения могут быть нормальным явлением и не являются признаком патологических процессов. Но какие выделения могут указать на угрозу при ЗБ?
В основном это мазня или кровь, напоминающие менструации. Иногда кровотечение сопровождается сильными болями внизу живота. При наличии таких симптомов, необходимо безотлагательно обратиться к врачу, поскольку данное состояние может свидетельствовать и о том, что беременность развивается, но, увы, внематочная.
Как диагностировать замирание плода
В домашних условиях бывает довольно сложно определить ЗБ, поэтому всем беременным начиная с 3-4 недели, следует пройти ряд диагностических мероприятий:
- Гинекологическое обследование.
- Ультразвуковая диагностика.
- Сдача анализов на инфекции и определение гормонального статуса.
Первым делом следует пройти консультацию специалиста, на осмотре врач может предположить наличие беременности и направить на дополнительные исследования. При ЗБ могут выявить такие отклонения как:
- Отсутствие сердцебиения или эмбриона по результатам УЗИ– самый важный и самый точный вариант диагностики.
- Низкий рост β-ХГЧ – в норме β-ХГЧ за два дня должен вырасти почти в два раза, отклонения от нормы говорят о нарушениях течения беременности.
- Кроме того, наличие подобного состояния подтверждают косвенные симптомы: падение базальной температуры, прекращение токсикоза, патологические выделения из влагалища.
Последствия замершей беременности
К сожалению, ЗБ — не такое редкое явление как нам бы этого хотелось, а многократные случай оказывают свои негативные последствия для жизни и репродуктивного здоровья женщины.
Риск данного состояния заключается в том, что оно может привести к инфекционно-воспалительным процессам в полости матки, которые заканчиваются трудностями с зачатием или вовсе бесплодием. После ЗБ гормональный фон может сбиться, что тоже приводит к определенным затруднениям. Однако больше всего страдает эмоциональный статус женщины.
Это тяжелый случай для любой, но все же большинство женщин могут снова забеременеть, выносить и родить здорового малыша. О том, как пережить сложный период, читайте в нашей статье.
Выделения после чистки по поводу зб
Вакуум-аспирация – менее травматичный метод удаления плода из матки.
Всех женщин с таким диагнозом сразу госпитализируют в гинекологическое отделение и проводят необходимое лечение. На малых сроках — это медикаментозный аборт, позднее — хирургическое вмешательство в виде выскабливания.
При замирании плода после 5 недель развития чистка является более надежным способом. В настоящее время вместо выскабливания все чаще проводят вакуум-аспирацию – менее травматичный метод удаления плода из матки.
Как проходит этап восстановления и сколько лежать в больнице? После чистки послеоперационный период проходит достаточно легко. Женщине необходимо находится в больнице не более 5-7 дней, в некоторых случаях выписывают в тот же день.
Боли длятся не долго, кровянистые выделения после операции в течение 10-14 дней являются нормой. Необходимо некоторое время, пока гормональная сфера вернется в свое русло. Как правило, на это потребуется несколько месяцев.
И после нормализации и восстановлении организма женщине можно опять пробовать беременеть.
Необходимые обследования после регрессирующей беременности
Последствия ЗБ могут быть весьма негативными, особенно если она повторяется не в первый раз. Поэтому после ЗБ необходимо полностью обследоваться и сдать нужные анализы.
Обязательным является гистологический анализ эмбриона после удаления его из матки. Именно это обследование наиболее точно назовет причину замирания.
Помимо этого, рекомендовано сдать анализы на инфекции, уровень витаминов в организме, состояние гормонального фона, а также общий анализ крови.
Можно ли это предотвратить?
Несостоявшаяся беременность практически всегда приводит к расстройству эмоционального состояния, поэтому первую очередь женщине следует отдохнуть, прийти в себя и держать позитивный настрой. Все зависит от самочувствия и желания.
Нужно помнить — регрессирующая беременность не обязательно должна повториться. К сожалению, не всегда можно найти причину остановки развития плода, но если провести все необходимые обследования до момента зачатия, то такой ситуации можно избежать.
Источник: https://DaZachatie.ru/nachalo_beremennosti/simptomy-zamershej
Замершая беременность: почему это произошло и что делать?
Каковы причины замершей беременности? Какие нужны исследования сразу после замершей беременности и перед планированием следующей? Узнайте ответы на эти и другие вопросы вместе с +Мамой
Что такое замершая беременность?
Если плод внезапно перестает развиваться и погибает – такое состояние в медицине называется замершей беременностью. Статистика показывает, что с подобным явлением сталкиваются около 15% женщин.
На каком сроке бывает замершая беременность?
Замирание развития плода возможно на любом сроке беременности, но чаще это происходит в ранний период, в первом триместре.
Гибель эмбриона обычно заканчивается самопроизвольным выкидышем через одну-две недели после его смерти.
Однако, если погибший плод не покидает материнскую утробу, продукты распада его тканей становятся токсичными для женского организма. В этом случае для безопасности женщины необходимо провести медицинский аборт.
Эксперт: врач акушер-гинеколог высшей категории, к. м. н. Светлана Потапова.
Замершая беременность: симптомы на ранних сроках
На ранних сроках самостоятельно заметить замирание плода довольно сложно. Однако некоторые симптомы должны насторожить беременную.
Замершая беременность: симптомы, которые должны насторожить
- токсикоз внезапно прекратился;
- без причины долгое время держится повышенная температура тела;
- ректальная температура понижена;
- в матке чувствуются боли, похожие на ранние схватки;
- выделения стали кровянистыми;
- молочные железы прекратили увеличиваться;
- общее ощущение слабости, озноб;
Замершая беременность: последствия
Если вы заметили у себя какие-то из этих признаков — срочно обратитесь к гинекологу. Перестраховка в данной ситуации будет более уместна, чем промедление и интоксикация.
Признаки интоксикации – резкая боль и развитие синдрома ДВС (диссеминированное внутрисосудистое свертывание – проблема, вызывающая трудно останавливаемое кровотечение).
Если организм беременной не способен отторгнуть умерший плод и самостоятельно произвести выкидыш, гинеколог назначит препараты для сокращения матки, чтобы очистить ее от продуктов распада.
Замершая беременность: причины на ранних сроках
- генетические «поломки» – именно они становятся причиной замершей беременности чаще всего; как правило, отклонения возникают в первом триместре и не являются совместимыми с жизнью эмбриона;
- образ жизни (неграмотное питание, злоупотребление алкоголем, курение, «зависание» за гаджетами и компьютером, неблагоприятная экология, гиподинамия);
- гормональный сбой: либо недостаточное количество прогестерона (эмбрион удерживается в матке благодаря этому гормону), либо избыток мужского гормона андрогена. При планировании беременности подобные гормональные расстройства легко обнаружить и скорректировать;
- АФС (антифосфолипидный синдром) — синдром, провоцирующий проблемы со свертываемостью крови. Из-за тромбозов или повышенного свертывания крови в сосудах снижается интенсивность формирования плацентарных сосудов, и плацента не выполняет свои функции. Обычно АФС диагностируется на 6 неделе беременности;
- инфекции. Наибольшую опасность представляют краснуха и ЦМВИ (цитомегаловирусная инфекция, передается половым путем, при поцелуе, при пользовании общими предметами гигиены или посудой). Хотя плацента защищает плод от вирусов, при обострении болезни иммунитет снижается, происходит заражение эмбриона и его возможная смерть;
- прием противопоказанных при беременности медицинских препаратов;
- сильный стресс, подъем тяжестей.
Самым опасным периодом, в течение которого может произойти замирание развития плода, врачи считают8-ю неделю беременности.
Кто в «группе риска»?
- женщины в возрасте после 35 лет;
- беременные с сахарным диабетом в анамнезе;
- женщины, пережившие аборты, выкидыши, внематочную беременность;
- женщины с наличием аномалий в маточной полости.
Как диагностировать замершую беременность?
- гинекологический осмотр: врач может заметить проблемы с размером матки и установить пониженную ректальную температуру;
- УЗИ: покажет прекращение сердцебиения плода. Не паникуйте раньше времени, если врач не услышал сердцебиение плода через стетоскоп — такое возможно при переднем расположении плаценты или наличии жировой прослойки на брюшной стенке;
- анализ крови на ХГЧ (хорионический гонадотропин). При остановке развития плода уровень гормона ХГЧ будет понижен (при повторном замирании уровень гормона будет оставаться высоким в течение нескольких недель после умирания эмбриона).
Лечение после подтверждения диагноза
Если гинеколог подтвердил диагноз замершей беременности, он назначает курс лечения:
- на сроке замершей беременности до 8 недель назначаются препараты, провоцирующие выкидыш;
- при необходимости освобождения полости матки от останков плода производится вакуумная аспирация;
- выскабливание (медицинский аборт) проводится, если на УЗИ заметны остатки плодного яйца в полости матки.
Замершая беременность во втором триместре: симптомы
Помимо признаков, характерных для замирания беременности в первом триместре, во втором триместре эти симптомы становятся более явными. Кроме того, к ним присоединяются и дополнительные:
- изменение характера и цвета выделений. В норме выделения во втором триместре должны быть либо белесыми, либо прозрачными и при этом – не слишком обильными. При потемневших и более густых выделениях с вкраплениями крови следует срочно обратиться к гинекологу;
- тупые и ноющие боли в нижней части живота;
- выделение молозива из груди;
- отсутствие шевелений плода на 18-20 неделе беременности. В день беременная должна ощущать около 10 шевелений с интервалами примерно в 2 часа; Если вы не ощущаете толчков плода около 3 часов, возможна ситуация, связанная с нехваткой кислорода (гипоксией): в этом случае вызовите скорую или обратитесь к гинекологу.
Можно ли после этого забеременеть?
Мнение эксперта:
Замершая беременность совсем не обязательно повторится, поэтому данный диагноз женщине не следует воспринимать как «окончательный приговор».
Однако грамотную подготовку к предстоящей беременности провести необходимо. Строить планы на будущее можно не раньше, чем через 3 месяца, а лучше — через полгода. За это время ваш гинеколог сможет разобраться, почему произошла замершая беременность и устранить причины, вызвавшие такое состояние.
Следуя рекомендациям гинеколога, вы будете иметь хорошие шансы для нормальной беременности и родов: статистика показывает, что это происходит у 85% женщин. Поэтому не стоит надеяться случай, строить предположения и делать сомнительные выводы.
Современные методы лечения помогают большинству женщин справиться с проблемой замершей беременности.
Чтобы предотвратить повтор ситуации с замершей беременностью, гинеколог назначит обследование:
- УЗИ
- мазок из влагалища;
- гормональное исследование;
- гистологическое исследование;
- генетическое исследование.
Профилактика и планы на будущее: что зависит от женщины
- прежде чем планировать следующую беременность, дождитесь, пока организм восстановится в течение 6 месяцев: необходимо, чтобы слизистая оболочка матки и гормональный фон в организме пришли в норму;
- обычно в восстановительном периоде врач назначает оральные контрацептивы — не только для предотвращения зачатия, а для восстановления организма после перенесенного гормонального стресса; контрацептивы помогут отрегулировать работу яичников, восстановят стабильный менструальный цикл;
- пройдите обследование, назначенное гинекологом;
- пролечите инфекционные заболевания, которые диагностировал гинеколог или терапевт;
- откажитесь от курения, алкоголя, фаст-фуда, измените к лучшему кулинарные привычки, гуляйте на свежем воздухе, посещайте фитнес-тренировки для беременных, не увлекайтесь гаджетами и сидением за компьютером, избегайте стрессов;
- если вы очень переживаете по поводу повтора ситуации с замершей беременностью или невынашивания беременности, посетите психолога.
Источник: https://zen.yandex.ru/media/plusmama/zamershaia-beremennost-pochemu-eto-proizoshlo-i-chto-delat-5cbdb44e88da1e00b5608654
Внутриутробная гибель одного из плодов при двойне
Точные причины внутриутробной гибели одного из детей при многоплодии не известны точно, однако специалисты могут выделить ряд факторов, которые приводят к подобным ситуациям:
- генетические аномалии развития одного у одного из плодов;
- тяжелые нарушения кровообращения в плаценте;
- нарушение кровообращения в сосудах пуповины у плода, например, при образовании узла;
- травма живота матери, в результате чего происходит отслойка плаценты одного их плодов.
Признаки замирания плода при двойне
Клиническая картина при замирании одного из детей двойни во многом зависит от срока вынашивания, на котором это произошло.
Если плод погибает до 12 недели гестации, то женщина может не заметить развития особой клинической картины, самыми частыми признаками при этом является ноющая боль в нижней части живота и возможные кровяные выделения из влагалища.
При гибели одного из плодов на сроке до 10 недель врачи говорят о феномене «исчезающего» плода.
Если замирание одного из детей происходит после 10 недели гестации, то формируется так называемый «бумажный плод» — состояние, представляющее собой мокнутие и последующее мумифицирование погибшего плода и его оболочек.
В результате своей гибели эмбрион сжимается растущим плодным пузырем второго малыша, при этом наблюдается частичное всасывание компонентов амниона погибшего эмбриона.
Клиническая картина у женщины может отсутствовать, о замирании одного из плодов она узнает только на УЗИ.
Диагностика антенатальной гибели одного плода при многоплодии
Самым главным инструментом диагностики замирания одного из плодов при двойне является метод УЗИ. На экране монитора врач отчетливо видит отсутствие сердцебиения у одного из малышей, и даже может точно сказать женщине, на каком сроке произошла гибель.
Как часто встречается замирание одного из плодов при двойне?
При вынашивании двоих малышей согласно данным статистики гибель одного из них случается в 2% случаев или 1 раз среди тысячи многоплодных беременностей. Чаще всего наблюдается замирание одного из эмбрионов в том случае, когда плоды имеют одну общую плаценту (монохориальное многоплодие).
Опасность внутриутробного замирания одного из детей для мамы и второго эмбриона
Если замирание одного из детей в матке произошла до 10 недели гестации, то в большинстве случаев это не представляет опасности для жизни и дальнейшего развития второго ребенка и для организма самой будущей мамы.
При замирании одного из эмбрионов на сроке от 10 до 13 недели чаще всего формируется «бумажный» плод, а второй ребенок продолжает развиваться в матке. Риски аномалий, конечно, присутствуют, но они не значительны.
При гибели одного из детей на поздних сроках внутриутробного развития угроза появляется в первую очередь для жизни оставшегося в матке ребенка.
В результате остановки сердца у одного малыша появляется риск обескровливания живого ребенка, так как по кровеносным сосудам плаценты кровь живого плода начинает активно перекачиваться в сосуды мертвого плода, превращая его тело в некий кровяной резервуар. В результате такого обескровливания у живого малыша появляется риск развития следующие состояний:
- тяжелая гиповолемия живого плода;
- тяжелые поражения нервной системы и сердца живого плода;
- развития острого кислородного голодания ребенка в матке.
Наличие мертвого плода в организме матери на позднем сроке беременности создает предпосылки для развития тяжелых нарушений кровообращения и образования тромбозов, что может представлять угрозу и для ее жизни.
Что делать в случае гибели одного из плода двойни?
Действия специалистов при гибели одного из малышей двойни во многом зависит от того, на каком сроке наступила смерть ребенка внутри. При замирании одного из эмбрионов двойни до 10-12 недели беременности в 90% случаев заканчивается благополучно для матери и оставшегося живого малыша.
Гибель одного из детей во втором триместре увеличивает риск для матери и живого ребенка, для спасения которого самым лучшим вариантом считают внутриутробное вливание плазмы крови и прекращение контактирования между кровеносными системами детей в полости матки. Выживаемость второго малыша при своевременном выявлении и принятых мерах составляет порядка 60%.
Если гибель одного из детей происходит в последние месяцы беременности, то женщину в срочном порядке родоразрешают, а малыша помещают в палату интенсивной терапии для дальнейшего выхаживания.
Ирина Левченко, врач акушер-гинеколог, специально для сайта Mirmam.pro
Источник: https://mirmam.pro/beremennost/mnogoplodnaya-beremennost/vnutriutrobnaya-gibel-odnogo-iz-plodov-pri-dvoyne
Касается всех беременных: что такое феномен исчезающего плода * Клиника Диана в Санкт-Петербурге
Многие женщины считают, что многоплодная беременность им не грозит, ведь в их роду ни у кого не было двойняшек. На самом деле 70% беременных изначально вынашивают двойню, но один из плодов замирает. Что происходит дальше? Как это сказывается на развитии второго малыша? И можно ли спасти второй плод, если один из двойни замер на приличном сроке?
Опасна ли многоплодная беременность
Многоплодная беременность представляет собой развитие двух плодов в матке при одной беременности.
Беременность может быть монозиготной, когда двойняшки развиваются из одиночной яйцеклетки и дизиготической — два плода из двух яйцеклеток.
В случае оплодотворения и сегментации (деления) одного яйца образуются монозиготные близнецы, а в случае оплодотворения двух яиц, которые могут образоваться из одного или двух фолликулов, развиваются дизиготные близнецы.
Соотношение многоплодных и одиночных беременностей составляет 1:89 (согласно закону Хеллина).
Частота множественных беременностей зависит от: расы родителей, возраста и паритета матери, использования гормонов — кломида и гонадотропина для стимуляции овуляции, сроков прекращения использования противозачаточных таблеток. На возможность многоплодного зачатия влияет даже сезон, а именно воздействие солнечного света.
Из-за возникновения многочисленных осложнений двойная беременность и роды двойни относятся к рискованным. Это подтверждается клиническими данными о более частых спонтанных абортах, особенно при монозиготных беременностях, гипертонии во время беременности, кровоизлиянии различной этиологии, анемии, раннем разрыве амниотических мембран, гидрамниозах, преждевременных родах и т.д.
Синдром исчезающего плода
Гинекологи утверждают, что около 70% всех беременностей — многоплодные, но к 3-й неделе один из эмбрионов погибает незаметно для матери.
На ранних сроках гибель второго плода при дихорионической беременности (когда каждый плод имеет свою оболочку) не дает симптомов, поэтому женщина даже не знает, что у нее был второй эмбрион.
Он рассасывается в утробе и не визуализируется ни на УЗИ, ни в ходе родов.
Врачи могут только предположить наличие двойни по косвенным признакам, но точного подтверждения, если эмбрион погиб на сроке до 6 недель, у них не будет.
Это так называемый феномен исчезающего плода, при котором плод практически бессимптомно самоустраняется. Косвенно можно увидеть изменения по снижению концентрации гормона ХГЧ, ведь при многоплодной беременности его уровень выше, чем при ожидании одного малыша.
Второе название феномена — резорбция — самоустранение замершего в развитии эмбриона. Это состояние не опасно, а вот замирание плода на более поздних сроках несет определенные риски.
Диагностика беременности с близнецами
Диагностика многоплодной беременности необходима на самой ранней стадии, чтобы своевременно установить ее нормальное или патологическое развитие. Уже в 6 недель беременности можно сонографически визуализировать два гестационных мешка в матке, а в 7-8 недель беременности можно увидеть два эмбриона с подтверждением частоты сердечных сокращений плода.
На ранних сроках беременности дифференциально диагностированная матка может быть увеличена за счет: гидратидной формы, миомы матки или кисты яичников. На более позднем сроке беременности подтверждение двойной беременности возможно путем клинического, сонографического обследования и биохимического анализа (повышенные значения HPL и -фетопротеина).
Повторные сонографические исследования могут выявить следующие аномалии многоплодных беременностей:
- одна нормальная беременность с одним мешком, не содержащим эмбриона;
- один мешок, не содержащий эмбриона, и один мешок с мертвым плодом;
- замершие плоды в обоих мешках;
- один нормальный плод и один мертвый мумифицированный плод.
Один плодный мешочек может быть резорбирован во время беременности, а неповрежденный плод продолжает нормально развиваться в матке. В некоторых случаях потеря одного плода не сопровождается клиническими симптомами, а в других это может сопровождаться легким кровоизлиянием.
Последствия замирания второго эмбриона после 3 недель
Замирание одного из плодов на сроке от 3 недель — не такое редкое явление. Оно встречается в 2 — 7% случаев многоплодных беременностей. В основном это монохориальное многоплодие, когда два или несколько эмбрионов объединены общей оболочкой.
Естественно, что женщину, узнавшую о гибели одного из плодов одолевают страхи: выживет ли второй ребенок в таких условиях? Каковы риски? На эти вопросы ответить однозначно сложно, так как последствия замирания одного из плодов для жизнедеятельности второго зависят от срока, на котором произошёл сбой.
Гинекологи выделяют три периода:
До 10 недель беременности. Гибель одного из эмбрионов в 1 триместре никак не сказывается на самочувствии матери и развитии беременности в целом. Возможно, женщина заметит у себя кровянистые выделения, однако угрозы выкидыша не будет.
Существует миф, будет умерший эмбрион отравляет второй плод, особенно в случае общей оболочки, но научного подтверждения этому нет.
Другое дело, если эмбрион погиб в результате генетического отклонения или врождённого заболевания, которому может быть подвергнут второй ребёнок.
В этом случае беременность развивается нормально, но рождённый малыш будет иметь проблемы со здоровьем. Однако они будут обусловлены внутриутробной патологией, а не гибелью во время беременности второго плода.
10-13 недель. На этом сроке формируется плацента, богатая кровеносными сосудами. У однояйцевых близнецов, имеющих одну плаценту на двоих, присутствует анастомоз — соединение сосудов в единое русло. При гибели одного плода второй часто испытывает проблемы с кровоснабжением.
Проверить насколько это опасно можно обследуясь с помощью допплеровского УЗИ, четко показывающего кровоток. При отсутствии отклонений в циркуляции крови выживший плод развивается нормально. В остальных случаях (примерно 25%) развивается поражение головного мозга, и малыш может родиться с ДЦП или другой патологией. Риск гибели второго плода увеличивается в 2 раза.
Свыше 13 недель. Поздний срок беременности — самый опасный, причём не только для жизни будущего ребёнка, но и для матери.
У неё высок риск развития синдрома диссеминированной внутрисосудистой коагуляции — нарушения свёртываемости крови, в результате чего у беременной увеличивается кровоточивость, выступает сыпь в виде кровянистых пятен, понижается давление и нарушается работа некоторых внутренних органов.
В этом случае женщина ложится в стационар до самых родов и постоянно принимает специальные препараты, влияющие на состав и свойства крови — антикоагулянты, антиагреганты, ангиопротекторы и пр.
Оставшийся в живых плод также страдает. Из-за нарушения кровотока, тело умершего малыша становится своеобразным резервуаром, куда собирается кровь, и живой плод будет обескровлен. Этого можно избежать, если вовремя предпринять соответствующие меры.
На фоне ДВК-синдрома у матери малыш испытывает сильное кислородное голодание, что увеличивает риск поражения головного мозга и рождения ребёнка с ДЦП. По этой причине в случае гибели одного из плодов на позднем сроке женщине в срочном порядке делают кесарево сечение.
Выводы
Чтобы выносить и родить здорового ребенка, нужно посещать плановые скрининги, выявляющие любые отклонения от нормы. Важно проходить УЗИ с допплером — доплерометрию, показывающую качество кровоснабжения плода.
Это необходимо делать и при одноплодной беременности, а при многоплодной тем более.
Если выявлена многоплодная беременность, независимо от того замер второй плод или нет, нужно чаще обследоваться, ведь риски осложнений увеличиваются в два и более раз.
, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
ссылкой:
Источник: https://medcentr-diana-spb.ru/beremennost/kasaetsya-vseh-beremennyih-chto-takoe-fenomen-ischezayushhego-ploda/
3 главных признака замершей беременности — причины, профилактика, лечение
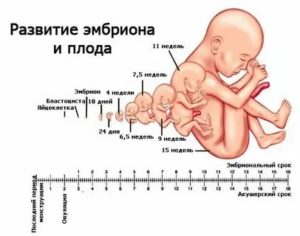
Каждая женщина репродуктивного возраста может столкнуться в своей жизни с таким диагнозом как замершая беременность. Диагноз может повергнуть в шок, но, тем не менее, стоит внимательно понять, почему развивается патология и как ее побороть.
Почему развивается патология
Почему замирает беременность, интересуются многие дамы. К большинству причин, провоцирующих замирание плода, врачи относят такие факторы:
- Перенесенные в период вынашивания плода инфекционные и вирусные заболевания.
- Заболевания крови и диагностирование резус — конфликта.
- Врожденная или приобретенная патология матки, частые аборты.
- Нарушение уровня гормонального фона и неправильное питание, употребление в рационе вредных продуктов.
- Постоянные стрессы и генетическая у женщины предрасположенность.
- Вредные и неблагоприятные условия труда, жизни, как и ранее проведенное ЭКО либо искусственное оплодотворение.
Помимо этого определенную опасность несет вредные привычки и перенесенные ранее инфекционные заболевания, патогенные микроорганизмы, ЗППП.
Женщины в группе риска
В группу риска попадают такие пациентки:
- Если возраст перевалил за отметку в 35 лет.
- Если ранее женщина делала аборты.
- Если ранее у нее диагностировали внематочную или же замершую беременность.
- При аномальном строении матки.
Главные признаки замершей беременности
Признаки, которые указывают на патологию следующие:
- Кровянистые, реже с вкраплениями гноя выделения из влагалища, как и общая слабость, озноб.
- И повышение без видимых причин температуры тела.
- Ощущение тянущей боли в нижней части брюшины.
- Женщина не ощущает набухания и боли в молочных железах.
- Не ощущается шевеление на поздних сроках плода.
Замершая беременность на раннем сроке
В первом триместре замирание может не показывать себя, позже — это может быть приступы боли в виде схваток, обильные выделения из влагалища, когда идет отслоение плаценты и отхождение плодного яйца. Да и резкое прекращение токсикоза — также признак, косвенно указывающий на замирание плода.
Наиболее опасным периодом в данном вопросе считается именно 8−9 недели вынашивания плода — на данном этапе развития эмбрион особо восприимчив к неблагоприятным факторам, которые могут спровоцировать замирание. В 1-м триместре особым вниманием стоит выделить период с 3 по 4 неделю, и как отмечалось ранее — 8−9 недели.
Признаки замершей беременности на ранних сроках замечает только каждая вторая женщина. Другие обращаются к врачу при невыносимых болях и странных выделений из влагалища.
Развитие патологии на поздних сроках
Как отмечалось ранее, самым опасным периодом в отношении специалисты называют 3−4 и 8−9 недели течения срока.
На более поздних сроках патология может проявить себя, в особенности на 16−18 неделе.
Первая замершая беременность в первом триместре — это не повод, чтобы отказываться от дальнейших попыток зачать малыша.
Диагностика
Диагностика предусматривает такие основные методы:
- Проведение лабораторного анализа крови на предмет определения уровня ХГЧ — показатели гормонов будут меньше нормы.
- Проведение УЗИ — диагностики, где на экране будет отсутствовать показатели сердцебиения плода.
- Проведение гинекологического осмотра, на котором замеряется врачом базальная температура, проводится осмотр полости матки.
По мере необходимости врач может направить женщину на дополнительную диагностику, но этого вполне хватает для постановки диагноза. Признаки замершей беременности в первом триместре распознать визуально способен только опытный врач.
Могут ли ошибаться врачи
Врачи могут ошибаться, но только при проведении визуального осмотра и на ранних сроках течения беременности, когда эмбрион замирает и прекращается его развитие.
На более поздних сроках вероятность врачебной ошибки мала, но даже в случае сомнений — для подтверждения или опровержения диагноза медики направляют на диагностику.
Что делают специалисты при замершей беременности
Тактика поведения медиков при данном диагнозе зависит от индивидуальных особенностей женского организма и течения беременности. В ряде случаев на ранних сроках замирания врачи рекомендуют подождать до самопроизвольного выкидыша, но чаще проводят — выскабливание матки, напоминающей по своей технике аборт.
Также в практике врачей применима и практика вакуум-аспирации. Спустя 1−2 недели врачи направляют пациентку на УЗИ — диагностику полости матки, определяя, насколько качественно проведено выскабливание или процедура аспирации, здорова и чиста ли полость матки.
Метод чистки определяет в индивидуальном порядке врач, но на протяжении периода реабилитации после процедуры требуется его наблюдение за здоровьем пациентки. Через сколько можно беременность после замершей беременности, расскажет лечащий доктор.
Профилактика
Перед последующим планированием у пациентки беременности — партнерам стоит сделать все необходимые прививки. Также стоит пройти обследование и при выявлении вылечить все ЗППП, укрепить иммунитет.
Симптомы замершей беременности во втором триместре или первом игнорировать нельзя. Своевременное реагирование на изменения организма позволяет спастись от сильного воспаления.
Если же результаты диагностики состояния здоровья женщины в норме — как такового лечения не требуется. Наилучшей защитой от замирания плода врачи называют ведение здорового образа жизни, отсутствие вредных привычек.
Последствия
При диагностике патологического процесса, развитие событий может предусматривать:
- Выкидыш — чаще всего это случается на ранних сроках течения беременности, когда матка сама «выталкивает» умерший эмбрион.
- И оперативное вмешательство. Если этого своевременно не сделать — мертвый эмбрион будет разлагаться, провоцируя перитонит, воспаление и интоксикацию организма.
Помимо физических факторов, последствия могут носить и психологический окрас — стресс и понимание собственной неполноценности. Потому так важно на протяжении данного периода времени вести здоровый образ жизни, не злоупотреблять алкоголем и укреплять иммунитет.
Читайте о последствиях сахарного диабета при беременности
3 причины слишком густой спермы расписаны тут
Как сделать ЭКО бесплатно по квоте от Минздрава: https://hochu-detey.ru/reproduct/eko/besplatnaya-kvota-na-ehko.html
Беременность после замершей беременности
Новое зачатие врачи после замершей беременности рекомендуют планировать не ранее чем через 6−8 месяцев. За данный период стоит пройти обследование, вылечить все болезни и соблюдать правила профилактики замирания эмбриона.
Советов в вопросе лечения замирания эмбриона не существует. Как таковых причин патологии может быть немало. Потому в каждом отдельно взятом случае подбирается своя программа.
С целью диагностики причин патологического невынашивания плода женщинам врачи рекомендуют:
- Пройти лабораторное исследование на предмет инфекционных заболеваний и ЗППП.
- Сдать анализ крови на уровень гормонов в организме.
- Определить совместный с партнером кариотип совместимости.
Если показатели в норме, то лечения как такового не требуется и причины замирания плода стоит искать исключительно в генетическом сбое.
«Замершая беременность»
Источник: https://hochu-detey.ru/conception/main/simptomy-zamershej-beremennosti.html





