Биопсия плаценты при беременности

Плацентоцентез – это один из методов предродовой инвазивной диагностики, предполагающий взятие для анализа клеток плаценты с целью определения их генетической и хромосомной структуры. С помощью данного метода можно диагностировать тяжелейшие генетические заболевания, которые сопровождаются умственными и психическими отклонениями, множеством физических патологий.
Несмотря на то, что метод дает достоверные результаты, его назначают только при наличии показаний, учитывая сложность и развитие риска возникновения ряда осложнений. Имеет значение срок проведения исследования при беременности.
Оптимальный вариант – 12-18 неделя гестации, учитывая тот факт, что примерно к 16 неделе заканчивается окончательное формирование плаценты.
Более поздние сроки нежелательны, поскольку в случае обнаружения патологии плода и решения родителей об аборте, прервать беременность на сроке свыше 20 недель без осложнений и негативных последствий очень сложно.
Показания к проведению процедуры
Забор клеток плаценты с дальнейшим анализом рекомендован в следующих случаях:
- возраст матери старше 35 лет, отца — 45 лет;
- обнаружение признаков генетической патологии на УЗ-скрининге;
- отклонение от нормы в результатах биохимического скрининга по уровню ХГЧ и АФП;
- наследственная генетическая предрасположенность (наличие в семье у одного из родителей генетического заболевания);
- прием лекарств на ранних сроках гестации (например, антибиотиков);
- наличие в семье старшего ребенка с патологиями развития или хромосомными болезнями;
- множественные выкидыши или замершие беременности в анамнезе;
- необходимость установить пол будущего ребенка (некоторые заболевания встречаются только у мальчиков, например, гемофилия);
- проведение рентгена на первых неделях гестации;
- близкий контакт беременной с ядовитыми веществами, радиоактивное облучение на ранних сроках.
Вышеперечисленные факторы далеко не всегда свидетельствуют о наличии какого-либо заболевания у будущего ребенка, однако присутствие хотя бы одного из них позволяет отнести беременную в группу риска.
Чаще всего плацентоцентез рекомендуют возрастным парам. Возраст родителей (особенно после 40 лет) повышает риск рождения ребенка с хромосомными отклонениями (в частности синдрома Дауна). Со временем, особенно под влиянием последствий перенесенных заболеваний, ухудшается качество как вырабатываемых яйцеклеток, так и сперматозоидов.
Биопсия плаценты позволяет определить такие заболевания у плода как синдром Дауна, Патау, Эдвардса, гемофилию, муковисцидоз и многие другие.
При назначении необходимо учитывать ряд противопоказаний. Так, плацентоцентез не проводят при:
- беременности с высоким уровнем угрозы прерывания;
- наличии миомы с локализацией на передней стенке матки;
- спаечной болезни органов малого таза;
- обострении хронических заболеваний;
- лихорадочном состоянии;
- наличии воспалений кожных покровов живота;
- ВИЧ-инфекции у матери, поскольку во время манипуляции может произойти инфицирование плода.
Следует отметить, что, хотя угроза прерывания беременности и является противопоказанием к проведению биопсии, часто подобный риск может быть оправдан, поскольку именно наличие патологии и вызывает угрозу выкидыша.
Как проходит процедура?
Плацентоцентез относится к манипуляциям, которые проводятся только после согласия родителей и письменного подтверждения. Отказ не является основанием для его принудительного проведения, но родителей нужно непременно уведомить о показаниях к проведению и возможных последствиях отказа. Обязательна консультация генетика.
Многие женщины, имея плохое представление о том, как проводят плацентоцентез, опасаются сопутствующих рисков для ребенка и болезненных ощущений.
Подготовка включает прохождение некоторых лабораторных обследований, таких как общие анализы мочи и крови, взятие мазка. Непосредственно перед манипуляцией проводят дополнительное УЗИ. Его цель – определить месторасположение плаценты, установить срок беременности, жизнеспособность плода и тонус матки.
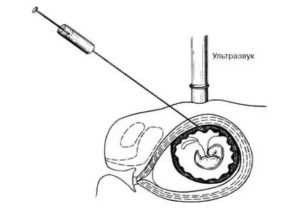
Плацентоцентез проводят под местной анестезией. Для взятия клеток на анализ используют длинную пункционную иглу для прокола брюшной стенки.
Забор материала, необходимого для анализа, осуществляется под контролем УЗИ без касания плода.
Вся процедура длится недолго, около пяти минут и сопровождается незначительным чувством дискомфорта в области живота. Результаты можно ожидать через 2-3 дня после проведения.
В течение нескольких дней после вмешательства беременная должна находиться в состоянии покоя, под наблюдением специалистов. Иногда женщина чувствует боль и жжение в месте прокола, общую слабость. В этих случаях возможно назначение лекарственных средств лечащим врачом. Через 10 дней после проведения плацентоцентеза выполняют контрольное УЗ-исследование.
Биопсия плаценты после родов может понадобиться в том случае, когда родоразрешение происходило со значительными осложнениями или при рождении мертвого ребенка для установления причины патологии и недопущения ее в будущем.
Достоверность анализа и последствия
Согласно медицинским данным, точность исследования составляет 60 %, осложнения могут возникнуть в не более, чем 2 % случаев. Риск того, что результаты окажутся ложными значительно ниже, если диагностика осуществляется в медицинском учреждении с хорошей репутацией.
Источник: https://UziMaster.ru/biopsija-placenty-pri-beremennosti/
Биопсия при беременности
Беременность — это счастливая, но в то же время очень тревожная пора. Благоразумные женщины в период вынашивания ребенка становятся на учет в женской консультации и своевременно сдают все необходимые анализы. Для протекания здоровой беременности крайне важно сотрудничать с врачом, который курирует женщину в этот важный для нее период жизни.
Биопсия при беременности — метод пренатальной диагностики состояния плода в утробе матери. Такое дородовое исследование бывает 4 видов:
- биопсия ворсин хориона (будущей плаценты);
- плацентоцентез;
- амниоцентез;
- кордоцентез.
Данные процедуры сложные и имеют определенный риск, поэтому их не назначают просто ради любопытства родителей или по прихоти доктора. Прежде чем соглашаться на такую диагностику, беременная женщина должна взвесить все плюсы и минусы.
Биопсия ворсин хориона
Хорион — это внешняя плодная оболочка эмбриона. Биопсия хориона (БВХ)— исследование клеток внешней плодной оболочки, содержащих тот же наследственный материал (кариотип), что и развивающийся плод.
Анализ кариотипа делает возможным выявление тяжёлых патологий развития эмбриона в 1 триместре, когда другие медицинские процедуры, связанные с проникновением через естественные внешние барьеры организма, категорически противопоказаны.
БВХ проводят на 8-12 недели беременности. Позже не рекомендуется делать такую процедуру, поскольку на 13 неделе из хориона развивается плацента. Но раньше 11 недели существует риск нарушения развития конечностей ребенка.
Данная диагностика проводится в таких случаях:
- Если женщина забеременела в возрасте старше 35 лет. У «старородящих» возрастает вероятность развития патологий плода.
- Один из родителей имеет генетические отклонения (пороки развития, наследственные заболевания, хромосомные перестройки).
- Ребенок был зачат в результате кровосмешения (родители являются родными братом и сестрой).
- В истории болезни отмечено первичное бесплодие, случались выкидыши, предыдущие дети рождались мертвыми или с генетическими нарушениями.
- На ранних сроках беременности женщина принимала эмбриотоксические препараты, делала рентген или вдыхала парообразные ядовитые вещества.
Биопсия хориона позволяет выявить у плода синдром Дауна, трисомию 18 хромосомы, наличие в клетках дополнительной 13 хромосомы и другие болезни на генетическом уровне, а также определить пол и установить отцовство.
Забор материала для подобных диагностических исследований противопоказан в таких случаях:
- существующая угроза выкидыша;
- у беременной обнаружены воспалительные заболевания на кожных покровах живота, влагалище или шейке матки;
- женщина является носителем ВИЧ-инфекции.
БВХ не лишена рисков и последствий. Основные из них:
- В 1-2% случаев после проведения манипуляции наступает выкидыш.
- В 0,1-0,5% случае происходит внутриутробное инфицирование.
- Отслаивается плодное яйцо на фоне образования ретрохориальной гематомы.
Врачи не настаивают на биопсии хориона и у будущих родителей всегда есть выбор.
Плацентоцентез
Данная процедура подразумевает получение клеток плаценты для изучения их хромосомной и генетической структуры. Она окончательно формируется к 16 неделе беременности, поэтому биопсию целесообразно проводить во 2 триместре. Данное исследование не имеет принципиальных отличий от БВХ, поскольку плацента образуется из хориона.
Основное преимущество плацентоцентеза заключается в быстром получение результата при предполагаемой наследственной патологии в течение 2 – 4 дней.
Прежде чем можно будет проводить цитогенетическое исследование, клетки плода высаживают на питательные среды для увеличения их числа
Амниоцентез
Данная пренатальная диагностика представляет собой исследование биологически активной жидкой среды, находящейся внутри плодных оболочек во время беременности, и клеток плода, которые представляют собой слущенный кожный эпителий.
Амниоцентез проводят не ранее 16 и не позднее 24 недели беременности. В этот период риск выкидыша снижается и к тому же данный диагностический метод более информативный, чем БВХ или плацентоцентез.
Данное исследование позволяет обнаружить наследственные заболевания, обусловленные изменением числа или структуры хромосом у плода.
Кроме того, по виду и составу амниотической жидкости можно оценить степень зрелости легких плода, выявить кислородное голодание или определить тяжесть гуморального иммунного ответа резус-отрицательной матери на эритроцитарные антигены резус-положительного плода.
После того как амниотическая жидкость будет получена, она доставляется в лабораторию и из нее выделяются плодовые клетки. Результаты анализа придется ждать от 14 дней до 1,5 месяца. Цитогенетический анализ вод в норме показывает содержание 23 пар нормальных, без структурных отклонений хромосом.
Кордоцентез
Данный диагностический метод представляет собой пункцию пуповины плода с целью забора крови или введения лекарств.
Хотя возможно проводить такую процедуру после 18 недели беременности, но оптимальным считается срок — 22-25 недель.
Преимущество данного метода — сведенный к минимуму риск выкидышей, но при этом сохраняется высокий процент информативности в отношении выявления генных и хромосомных заболеваний.
У беременной женщины может быть много вопросов, связанных с рекомендованными диагностическими мероприятиями, и врач обязан подробно на них ответить
Биопсия шейки матки
Биопсия шейки матки у беременных обычно не выполняется. Вынашивание ребенка — это неподходящее время для такой процедуры, поскольку при её проведении нужно вытянуть шейку матки и «нанести ей рану» (взять её ткани на анализ), ответом на что может стать сокращение матки и провоцирование выкидыша.
И все же в отдельных случаях врачи могут настаивать на проведении биопсии эндометрия, так как если в результате исследования будут выявлены раковые клетки, то, возможно, придется прервать беременность с целью спасения жизни женщины. Однако существует и очень высокая вероятность того, что в таком состоянии женщина сможет дождаться родов и только потом согласиться на проведение биопсии и приступить к лечению.
Если другого выбора нет и беременной все же назначают биопсию, то прибегают к пайпель методу.
В процессе такой процедуры нет необходимости применять обезболивающие средства, расширять шейку или доставлять дискомфорт иным способом.
Для забора ткани используется трубка 3 мм в общем диаметре, внутри которой небольшой поршень. Она деликатно проникает в матку и при помощи поршня отделяет нужное количество ткани или жидкости.
И все же не стоит сразу идти на такой риск. Сначала следует сдать все необходимые анализы и мазки, проконсультироваться с несколькими специалистами, ведь биопсия при вынашивании ребенка — это довольно рискованно и опасно.
Рак молочной железы на данный момент продолжает лидировать на фоне других онкологических заболеваний у женщин репродуктивного возраста.
Нередко такая патология обнаруживается у беременных женщин или у недавно родивших.
Диагностировать рак на ранней стадии у такой категории пациенток проблематично ввиду физиологических изменений в ткани молочных желез в такой особенный период для женского организма.
В обычных случаях пункция и биопсия позволяют получить наиболее достоверные результаты. Однако у беременных довольно часто случаются ложноположительные цитологические ответы. Наиболее достоверным в таком случае будет исследование материала, полученного при трепан-биопсии либо при иссечении небольшого кусочка ткани опухоли.
Биопсия при беременности может назначаться с целью обследования плода или для выявления серьезных патологий у женщины.
Эти процедуры связаны с определенным риском для здоровья и жизни как женщины, так и вынашиваемого ребенка, поэтому требуют коллективного участия врачей различного профиля.
Но эти специалисты могут только рекомендовать определенные диагностические методы, а решение принимают будущие родители.
Источник: https://apkhleb.ru/prochee/biopsiya-beremennosti
Как проводят биопсию плода, плаценты, груди и кордоцентез при беременности: сроки для процедуры, риски, вероятные осложнения и показания

Беременность – наиболее ответственный период в жизни женщины. Он имеет целый ряд рисков на разных стадиях. Благополучное протекание беременности – это не только здоровье будущего ребенка, но и матери.
Для того, чтобы предупредить нежелательные последствия, необходимо быть хорошо проинформированным о возможных рисках и методах их диагностики. Ведь ответственность лежит не только на специалистах, но и на самой беременной.
Данная статья раскрывает сущность, значение, назначения биопсии плода и другие виды исследований для беременных.
Необходимо знать, что любая биопсия – это один из самых достоверных методов диагностического исследования.
Он проводится для подтверждения диагноза, который был поставлен ранее с помощью общих традиционных методов диагностики.
Он заключается в анализе клеток или тканей, изъятых из организма. Различают различные виды биопсий в зависимости от способа получения материала и вида контроля. Биопсия плода – это исследование клеток системы анатомических структур развития беременности. Она нацелена на выявление сложных патологий эмбриона в разных периодах развития.
Варианты анализа
Для выявления возможных патологий плода различают несколько видов исследования клеточного материала:
- ворсин хориона. Это ворсистая эмбриональная оболочка, через которую осуществляется питание эмбриона через матку от организма матери, на первом этапе развития беременности;
- плаценты. Она формируется после 12 недели беременности и выполняет также функцию связи плода с материнским организмом;
- околоплодных вод;
- пуповидной крови;
- молочной железы;
- шейки матки.
Проводится в первом триместре беременности, после 8 недели до 12. Полученный клеточный материал эмбриона может поставить заключительный самый точный диагноз о здоровье будущего ребенка.
Позволяет выявить риски наследственных заболеваний, генетических и других возможных патологий. Особенности этой процедуры инвазивной пренатальной диагностики:
- Возможности современной медицины обеспечивают абсолютную безопасность.
- Проводится амбулаторно.
- Используется только одноразовый инструментарий.
- Осуществляется строго под контролем УЗИ.
- Исключается повреждение плода.
- Малоболезненна или безболезненна.
- Учитываются все противопоказания. Это наличие инфекционных заболеваний, ВИЧ и угроза выкидыша.
- Клеточный материал получают через прокол средней брюшной стенки под контролем УЗИ. В особых случаях используют трансцервикальный способ взятия клеточного материала через влагалище.
По мере развития беременности ворсины хориона преобразуются в плаценту, которая обеспечивает в дальнейшем связь эмбриона с материнским организмом.
Этот вид биопсии также дает возможность получить клеточный материал для хромосомно-генетического исследования.
Процедура аналогичная, но проводится на более поздних сроках беременности. После 12 недели ворсины хориона преобразуются в плаценту, поэтому ее делают на втором триместре.
Что такое плацентоцентез?
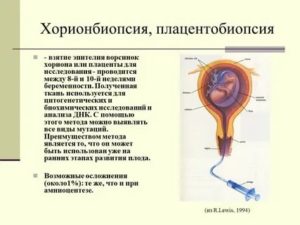
Биопсия плаценты или плацентоцентез, относится к методам предродовой (пренатальной) диагностики инвазивного типа.
При его проведении берется анализ из клеток плаценты, что позволяет определить их структуру.
Благодаря процедуре имеется возможность выявить достаточно серьезные генетические патологии, сопровождающиеся различными отклонениями умственного и психического плана, физическими патологиями.
Беременность, биопсия: особенность процедуры
Даже принимая во внимание, что данный метод отличается высокой точностью полученных результатов, назначается он только при наличии у беременной показаний. Также как и при кордоцентезе, учитываются возникновения определенных осложнений и сложности самой процедуры.
Очень важен срок гестации, оптимальный период для проведения манипуляции – 12-18 неделя. При этом учитывается, что примерно на срок в 16 недель приходится окончательное формирование самой плаценты.
Биопсия при беременности нежелательна к проведению на более позднем сроке. Это связано тем, что даже в случае выявления у плода патологии и принятия решения об аборте, данная процедура при сроке свыше 20 недель не обходится без осложнений и последствий для организма женщины.
Плацентоцентез: показания
Взятие клеток плаценты, необходимых для проведения дальнейшей диагностики, специалист назначает в случае, если:
- возраст будущей матери за 35 лет, а отца – старше 45 лет. Это объясняется тем, что с возрастом качество яйцеклеток и сперматозоидом ухудшается. Поэтому у возрастных пар высокий риск рождения детей с хромосомными нарушениями (синдром Дауна);
- при проведении УЗ-скринигна имеются признаки генетической патологии;
- есть отклонения в результатах анализов по концентрации АФП и ХГЧ;
- в семье у будущих родителей диагностированы случаи генетических заболеваний, т.е. имеется наследственная предрасположенность к генетическим отклонениям у ребенка;
- женщина на ранних сроках беременности принимала определенные виды медпрепаратов, например, антибиотики;
- в семье есть ребенок, у которого выявлены патологии развития или же болезни хромосомного характера;
- у беременной в анамнезе отмечались выкидыши или замершие беременности;
- необходимо установить пол будущего ребенка, это важно, т.к. некоторые патологии встречаются только по гендерному признаку, например, гемофилия;
- в начале беременности женщина делала рентген;
- у женщины имелся контакт с ядовитыми веществами, радиоизлучение в самом начале беременности.
Описанные факторы не всегда могут говорить о наличии патологии у будущего малыша, но если имеется один из них, женщину относят к группе риска.
Биопсия плаценты при беременности помогает выявить следующие патологии: гемофилию, муковисцидоз, синдромы Патау, Дауна, Эдвардса и др.
Противопоказания
При назначении процедуры, специалист учитывает определенные противопоказания к ее проведению:
- наличие у женщины высокого риска прерывания беременности;
- спаечная болезнь, которая имеется в органах малого таза;
- обострение имеющихся болезней (хронического типа);
- кожные болезни, воспаления на коже живота;
- миома, которая располагается на передней стенке матки;
- лихорадка, высокая температура;
- ВИЧ-инфекция у матери, т.к. это может привести к инфицированию плода.
Важно отметить, даже с учетом того, что высокий риск прерывания беременности считается противопоказанием к проведению плацентоцентезу, данный риск может быть оправдан. Т.к. именно имеющаяся у женщины патология и может спровоцировать выкидыш.
Проведение
Плацентоцентез – манипуляция, которая выполняется только после письменного согласия на нее будущих родителей.
В случае отказа, принудительно диагностика проводиться не будет, но родители будут поставлены в известность о возможных последствиях. Также проводится беседа с генетиком.
Женщины, в большинстве своем не представляя, как проходит процедура, боятся возможных последствий для ребенка и боли.
Рассмотрим более подробно этапы взятия биопсии из плаценты.
- Подготовка. Проводятся определенные лабораторные исследования, женщина сдает анализ крови, урины, берется мазок. Перед самой процедурой выполняется УЗИ, которое позволяет выявить, где расположена плацента, какой срок беременности, какая жизнеспособность плода, нормальный ли тонус матки.
- Проведение. Плацентоцентез проходит под анестезией. Для взятия клеток на анализ используется пункционная игла, ей производится прокол брюшной стенки. Забор материала проводится с помощью УЗИ-контроля. В данный момент никакого касания к плоду не происходит. Длительность процедуры – 5 минут, во время ее проведения может ощущаться дискомфорт в области живота. Результаты исследования будут готовы через 2-3 дня.
После манипуляции женщине рекомендуется соблюдать покой, желательно под наблюдением у специалиста. Иногда отмечается общая слабость, болезненность и небольшое жжение, возникающее в месте, где был произведен прокол.
Если данные симптомы не проходят через несколько дней, врач может назначить лекарственные препараты для устранения симптоматических проявлений. Спустя 10 дней после процедуры плацентоцентеза, проводится контрольная УЗИ диагностика.
Назначение взятия биопсии плаценты после родоразрешения может проводиться в случае, если оно прошло с осложнениями, ребенок родился мертвым, а также для выявления предпосылок развития патологии и предотвращения ее в будущем.
Результаты плацентоцентеза
С учетом медицинских данных, точность проведенного исследования – около 60%, осложнения, развивающиеся после его проведения – 2% случаев.
Следует принимать во внимание и возможные осложнения, возникающие после манипуляции:
- Прерывание беременности, что вызвано повреждениями плаценты.
- Отслойка плаценты, что провоцирует возникновение маточных кровотечений, резкие боли в животе, нарушения кровоснабжения эмбриона. Если отслоение плаценты будет частичным, беременность удастся сохранить. Женщине прописывают полный покой, прием препаратов железа, витаминных и спазмолитических препаратов.
- Внутриматочная инфекция, которую провоцируют проникающие в организм женщины болезнетворные микроорганизмы, встречается очень редко.
Важно учитывать, что при проведении диагностической процедуры в медучреждении с хорошей репутацией, а также высококвалифицированным врачом, результаты будут более точными. Также снизится вероятность побочных эффектов и возможных осложнений.
ссылкой:
Реклама партнеров и статьи по теме
Источник: https://infamedik.ru/chto-takoe-platsentotsentez/
Плацентоцентез (биопсия плаценты) – взвешиваем все «за» и «против»
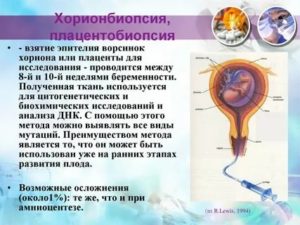
Плацентоцентез – это один из методов предродовой инвазивной диагностики, предполагающий взятие для анализа клеток плаценты с целью определения их генетической и хромосомной структуры. С помощью данного метода можно диагностировать тяжелейшие генетические заболевания, которые сопровождаются умственными и психическими отклонениями, множеством физических патологий.
Несмотря на то, что метод дает достоверные результаты, его назначают только при наличии показаний, учитывая сложность и развитие риска возникновения ряда осложнений. Имеет значение срок проведения исследования при беременности.
Оптимальный вариант – 12-18 неделя гестации, учитывая тот факт, что примерно к 16 неделе заканчивается окончательное формирование плаценты.
Более поздние сроки нежелательны, поскольку в случае обнаружения патологии плода и решения родителей об аборте, прервать беременность на сроке свыше 20 недель без осложнений и негативных последствий очень сложно.
Что это такое
Плацентоцентез или биопсия плаценты – точный метод пренатальной диагностики, позволяющий определить структуру клеток и выявить возможные отклонения в развитии плода.
Беременность – это не только радостный период, но и крайне ответственный, потому как сбои в генотипе приводит к нарушениям психического и физиологического развития будущего ребенка.
Плацентоцентез – один из видов инвазивных манипуляций. Кроме него проводится:
Плацентоцентез схож с процедурой получения ворсин хориона, так как исследуются клетки плаценты на хромосомные и генетические аномалии.
Показания
В первом триместре женщина проходит первичный пренатальный скрининг в обязательном порядке. Полученные данные могут указывать на аномальную беременность. В таком случае для исключения патологии или подтверждения диагноза выполняется биопсия плаценты.
Также в ряде случаев плацентоцентез проводится будущим мамам, находящимся в группе риска:
- поздняя беременность;
- возраст отца более 45 лет;
- имеющиеся отклонения при УЗ диагностики плода;
- наличие генетических аномалий в семье;
- при зачатии с помощью ЭКО;
- в случае рождения детей с хромосомными мутациями;
- выкидыши или замершие беременности;
- точное определение пола малыша в случае редких генетических болезней в семье, которые наследуются по половым признакам;
- неблагоприятные данные, полученные в ходе скринингового теста;
- прием лекарственных препаратов на первых неделях гестации;
- облучение рентгеновскими лучами в первом триместре;
- профессиональная деятельность, влекущая за собой хромосомные нарушения плода.
Противопоказания
Метод исследования сочетается с возможными рисками, поэтому перед его проведением женщина обследуется и сдает необходимые анализы.
Получение биоптата не проводится:
- у женщин с вирусом иммунодефицита человека;
- при угрозе прерывания;
- поздние сроки гестации;
- доброкачественная опухоль в слое миометрия — миома тела матки;
- большое количество спаек на передней стенки брюшины, например, при нескольких операциях в области малого таза.
К временным ограничениям относятся обострение хронических заболеваний, респираторные инфекции, сыпь на поверхности живота, гипертермия.
На каком сроке проводят
До 16 недели гестации формируется плацента, которая является временным органам и защищает малыша от негативного воздействия. После этого срока, орган полностью сформирован и выполняет возложенные на него функции.
Оптимальный срок проведения биопсии считается с 12 по 18 неделю гестации. Чаще всего врачи рекомендуют проходить процедуру не позднее 16 недели, но колебания в большую сторону обусловлены возможным неправильным подсчетом акушерских недель.
Проведение плацентоцентеза в более поздние сроки может привести к фатальным последствиям. В сроке 12-16-18 недель при получении негативных результатов сохраняется возможность прервать аномальную беременность.
Какие заболевания определяются
С помощью современной методики появляется возможность своевременно выявить генетические и хромосомные отклонения:
- муковисцидоз;
- синдром Дауна;
- синдром Патау;
- синдром Эдвардса;
- гемофилия;
- трисомия и многое другое.
Как проходит
Важно помнить, что это — добровольное исследование. Врачи не имеют право к нему принудить. Однако родители должны быть осведомлены возможными последствиями при отказе ее выполнения.
Согласившимся матерям следует проконсультироваться с генетиком и подписать необходимые документы, в том числе и письменное согласие.
Плацентоцентез неопасный вид манипуляции, однако, не исключен нежелательный исход. Наблюдается около 2 % внезапного замирания и прерывания гестации.
Для максимального исключения неблагоприятного исхода женщине следует полностью довериться врачу и соблюдать все рекомендации.
Ход процедуры
- Подготовка. В подготовительном этапе следует сдать кровь на общий анализ и свертывающую систему. Общий анализ мочи, вагинальный мазок и консультация генетика. Непосредственно перед процедурой проводится ультразвуковая диагностика для определения расположения органа и жизнеспособность плода.
Затем женщину сопровождают в операционную. В предоперационной пациентке следует переодеться в одноразовые медицинские вещи, убрать волосы под специальную шапку.
- Забор. Специалист подключает датчик сердцебиения. Живот женщины освобождают, обрабатывают антисептическим раствором и при необходимости обезболивают.
Наводят датчик УЗИ на предполагаемое место прокола и длинной пункционной иглой прокалывают брюшную стенку для забора биоптата. Средняя длительность — не более 10 минут. После место укола обрабатывается антисептическим раствором. Забор биоматериала завершен.
- После манипуляции женщина наблюдается около 2 часов в стационаре, а затем отправляется домой. На протяжении двух часов контролируется КТГ. Через 1- дней повторяется УЗ исследование. Результат готов через 2-3 дня.
Если пациентку ничего не беспокоит, лекарственная терапия не проводится, в случае появления тянущих болей следует незамедлительно обратиться за медицинской помощью.
После рождения ребенка забор биоптата проводится по нескольким причинам:
Возможные осложнения
Несмотря на небольшой процент осложнений, техника получения биоптата сопряжена с риском. Согласно статистике, у 1 женщин из 20 возникает угроза прерывания и замирания беременности.
Следует обратить внимание, что остановка сердцебиения после плацентоцентеза нередко связана с хромосомными аномалиями, биопсия при этом не является их виновником.
Также не исключены такие осложнения как:
- внутриматочная инфекция;
- преждевременная отслойка плаценты, ведущая обильному маточному кровотечению;
- возникновение гипертонуса и повышенный риск прерывания беременности.
Для максимального исключения осложнений женщине следует внимательно слушать врача, соблюдать постельный режим после процедуры, а перед ее подготовкой ответственно подойти к сбору анализов, не пренебрегая ни одним из них.
Достоверность результатов
Полученный материал подвергается цитогенетическому исследованию в лабораторных условиях. С помощью передовых технологий врачи устанавливают структуру клеток, выявляют генотип, пары хромосом и их нормальное строение. Точность данных стремиться к 65%.
Результаты, полученные в ходе исследования, интерпретируются врачом-генетиком. В случае пороков развития или иных тяжелых отклонений физического или психического здоровья будущего ребенка, маме предлагают прервать беременность, но только при ее желании.
При сомнительных результатах на сроке 20-22 недели проводится процедура кордоцентеза.
Источник: https://kakrodit.ru/biopsiya-platsenty/





