Несостоявшийся выкидыш или замершая беременность

Несостоявшимся выкидышем называют такое состояние, при котором при ультразвуковом исследовании определяется наличие пустого плодного яйца – анэмбриония.
Внутри такого плодного яйца не просматривается живой зародыш – он либо неправильно развился, либо потерял свою жизнеспособность в очень ранние сроки развития, однако организм беременной женщины на это не отреагировал вовремя, вследствие чего самопроизвольный выкидыш не состоялся.
Достоверно определить прекратившееся развитие эмбриона можно не ранее шестой недели беременности, поскольку до этого срока сердцебиение может не прослушиваться даже при нормальном его развитии.
Начало изгнания замершего плодного яйца из организма – всего лишь вопрос времени. При выявлении такого эмбриона женщине лучше провести чистку (выскабливание) матки, а не дожидаться начала кровотечения. Процедура выскабливания проводится врачом акушером-гинекологом в условиях больничного стационара.
Длительность чистки – несколько минут, выполняется она под общим наркозом. Проведение тщательного выскабливания матки приводит к ее сокращению, способствует предотвращению кровотечения и значительно снижает риск инфицирования матки после выкидыша.
После проведения чистки в профилактических целях женщине может быть назначен прием антибиотиков.
Причины несостоявшегося выкидыша:
Причины возникновения замершей беременности отличаются значительным разнообразием. Для их выяснения крайне важным является исследование полученного при выскабливании материала. В обязательном порядке проводится гистологическое исследование.
Некоторые клиники специализируются также на проведении цитогенетического исследования материала, которое позволяет установить хромосомный набор замершего эмбриона, что позволяет исключить или же, наоборот, подтвердить изменение количественного набора хромосом как причину такого выкидыша.
Итак, рассмотрим основные причины несостоявшегося выкидыша.
Как доказано научными исследованиями, наиболее распространенными «виновниками» гибели плода являются бактериальные и вирусные инфекции: микоплазмы, гонорея, уреаплазмы, хламидии, стрептококки и другие.
На втором месте – генетические причины. Согласно такому мнению специалистов, самопроизвольное изгнание плодного яйца наступает вследствие неполноценности продукта зачатия и его нежизнеспособностью. К таким патологиям относят мутации, возникшие при слиянии ядер половых клеток матери и отца.
Влияние на развивающийся плод острых инфекций и воздействие токсических веществ также могут послужить причиной нарушения эмбрионогенеза и, как следствие, неполноценности эмбриона.
Следующие по значимости причины – эндокринные. Например, недостаток уровня прогестерона в организме беременной женщины способен вызвать ишемические процессы в тканях эндометрия, что приводит к его отторжению. Вместе с эндометрием отторгается и плодное яйцо.
Иммунные и аутоиммунные причины – относительно редкие явления, которые могут спровоцировать несостоявшийся выкидыш. К таким причинам относятся в первую очередь, резус-конфликт и наличие у будущей матери антител против гормона ХГЧ. К аутоиммунным причинам, приводящим к прекращению развития эмбриона, относится антифосфолипидный синдром.
Также частой причиной возникновения таких выкидышей являются: истмико-цервикальная недостаточность шейки матки (при таком состоянии шейка очень слаба для удержания плодного яйца в матке), миомы матки (узел миомы приводит к деформации плодного яйца, вследствие чего оно не способно нормально прикрепиться), отклонениями в строении матки (седловидная и двурогая матка, инфантилизм).
Более редкими причинами замершей беременности считаются следующие: возникновение нарушений в свертываемости крови (слишком вязкая кровь способна тромбировать сосуды плаценты, что приводит к прекращению кровотока от матери к плоду и плод гибнет); длительный стресс у матери; нарушение функций коры головного мозга; снижение количества эстрогенов у будущей матери; наличие гипоплазии и воспалений матки, что приводит к понижению возбудимости мускулатуры тела матки и, как следствие, – к замершей беременности.
Симптомы несостоявшегося выкидыша:
Как уже говорилось выше, при замершей беременности плодное яйцо после гибели продолжает оставаться в полости матки.
Спустя некоторое время происходит возникновение схваткообразных болей в нижней части живота, после чего появляются кровянистые выделения из родовых путей.
По истечению нескольких дней эти симптомы уменьшаются, а затем – прекращаются вовсе. Матка в свою очередь перестает увеличиваться в размерах.
Однако, не всегда все проходит так гладко. Случается, что погибшее плодное яйцо из-за длительного нахождения в полости матки разрушается и наполняется кровью, образуя «кровяной занос».
Через короткий промежуток времени гемоглобин обесцвечивается, сгусток приобретает желтовато-красный оттенок (что очень напоминает цвет мяса), и такое состояние называется «мясистым заносом».
В редких случаях мясистый занос перерастает в «каменистый занос» (литопедион), что происходит вследствие отложения известковых солей в заносе.
Лечение несостоявшегося выкидыша:
Диагноз «несостоявшийся выкидыш» ставится на основании наличия у женщины, знавшей о своей беременности, кровотечения в совокупности с несоответствием объема матки предполагаемому сроку (гестационной аменореи) беременности. Незадолго до этого у женщины могут отмечаться схваткообразные сокращения матки до начала кровотечения, а также в анамнезе могут быть эпизоды угрозы выкидыша, которые совпадают с предположительной датой гибели плода.
Неразвивающуюся беременность с наибольшей достоверностью можно определить при помощи УЗИ-диагностики. Данное исследование основывается на выявлении в полости матки плодного яйца без признаков наличия в нем жизнеспособного зародыша.
Подтвержденный диагноз замершей беременности является показанием к обязательной госпитализации беременной женщины в акушерско-гинекологическое отделение на стационарное лечение.
Лечение заключается во внутривенном введении гепарина в количестве, достаточном для прерывания свертывания крови внутри сосудов на период ее транспортировки. Помимо этого, внутривенно вводятся растворы контрикала и этамзилата. После этого проводится удаление плодного яйца под общей анестезией – так называемая чистка матки.
Обычно эта процедура длится не более нескольких минут, выполняется она акушером-гинекологом во внутрибольничных условиях (с обязательным наличием реанимационного отделения). Тщательная чистка матки позволяет избежать ее инфицирования и развития кровотечения в дальнейшем.
После проведения такой чистки выписывается антибиотик в целях профилактики осложнений несостоявшегося выкидыша.
ПРОЙДИТЕ ТЕСТ (30 вопросов):
Источник: http://mamusiki.ru/nesostoyavshijsya-vykidysh/
Несостоявшийся выкидыш: Причины, Симптоматика, Лечение

- Причины
- Симптоматика
- Лечение
- Советы (видео)
Несостоявшийся выкидыш – это патология беременности, при которой сформированный эмбрион, в период от нескольких дней и до 28 недель, под воздействием причин различной этиологии, прекращает свое внутриутробное развитие.
Главной опасностью данного состояния является то, что не происходит самостоятельного выведения плодного яйца из маточной полости. В последующем происходит разрушение тканей плодного яйца. Подобной ситуацией можно считать также несостоявшиеся роды после 28 недель.
Причины
Выкидыш несостоявшийся может произойти под воздействием различных причин. В большинстве случаев врачи констатируют, что патология развилась в результате инфицирования. Патогенные вирусы и бактерии.
Которые проникли в организм матери, могли миновать защитный барьер плода и негативно воздействовать на эмбрион.
Гибель зародыша нередко бывает на фоне хламидиоза, уреаплазмоза, микоплазмоза, гонореи и стрептококка.
Следующим, не менее распространенным фактором, выступают генетические отклонения. Если в процессе зачатия произошли некоторые хромосомные трансформации. Они могут быть несовместимыми с последующей жизнедеятельностью плода. В таких ситуациях рассматривают мутации, слияние ядер ооцита и сперматозоида.
Если на раннем сроке женщина перенесла интоксикацию организма, то также не исключено, что случится несостоявшийся выкидыш. Отравление может быть как радиационное, так и химическое. Нередко причиной интоксикации выступают перенесенные острые инфекционные заболевания.
Выкидыш несостоявшийся может быть результатом эндокринных нарушений, которые связаны с недостаточным количеством выработки прогестерона и повышенным продуцированием тестостерона и андрогенов. Патология беременности наблюдается и при резус-конфликте плода и будущей матери.
Продолжительные стрессовые ситуации, при которых начинает неправильно работать центральная нервная система, имеющаяся в анамнезе миома матки, истмико-цервикальная недостаточность, аномалии строения и развития репродуктивного органа, нарушение процесса свертываемости крови, все это, в большей или меньшей степени приводит к состоявшемуся или несостоявшемуся выкидышу.
Симптоматика
Если рассматривать механизм зарождения несостоявшегося выкидыша, то он формируется в результате определенных нарушений в работе коры головного мозга, которые приводят к снижению уровня эстрогена. Что касается характерной симптоматики, то после того как происходит гибель эмбриона, поскольку выкидыш не состоявшийся, плодное яйцо продолжает находиться в маточной полости.
В результате этого, спустя определенный промежуток времени, в области нижней части живота начинают возникать болезненные ощущения схваткообразного типа. Из половых путей начинает выделяться кровянистая биологическая жидкость. Постепенно выраженность симптоматики снижается, и вскоре окончательно проходит.
Плодное яйцо на УЗИ. Источник: sympatheticaltagracia.blogspot.ru
Сам репродуктивный орган прекращает увеличивать свои размеры, совместно с этим происходят трансформации в погибшем эмбрионе.
Если он напитается кровью, то может произойти кровяной занос.
Постепенно плодное яйцо проходит процесс ощелачивания, но также оно может становиться похожим на желто-красный сгусток (мясистый занос), но также в нем могут откладываться соли, поэтому происходит его окаменение.
Лечение
Диагностируют несостоявшийся выкидыш, в большинстве случаев, женщины, которые знали о своей беременности, самостоятельно по открывшемуся кровотечению. При возникновении такого симптома им необходимо вызвать скорую помощь и отправиться в больничный стационар. В условиях клинике выполняют ультразвуковой скрининг органов малого таза и определяют тактику последующей терапии.
Если выкидыш несостоявшийся, то лечение начинают с того, что пациентке вводят Гепарин в объеме 20-30 ЕД/кг внутривенно, чего, зачастую, хватает для того, чтобы произошло прерывание внутрисосудистого свертывания крови на период транспортировки. Также возможно введение капельным методом средства Контрикал в дозировке 50000 ЕД, который угнетает действие плазмина и Дицинона в объеме от 2 до 4 мл (12,5% концентрации) внутривенно или внутримышечно.
Лишь только после этого преступают к оперативному удалению плодного яйца, оставшегося в маточной полости после несостоявшегося выкидыша. Каждая женщина должна понимать, что если эмбрион самостоятельно не вышел, то необходимость чистки все равно, рано или поздно возникнет. Лучше не затягивать с этой процедурой, чтобы не допустить инфицирования организма и развития воспалительных процессов.
Если женщина желает минимизировать вероятность патологического развития беременности, то уже с первых дней подготовки к зачатию ей необходимо очень внимательно относиться к своему организму. Важно пройти полное медицинское обследование и устранить все сопутствующие заболевания, и тогда вероятность самопроизвольного выкидыша сводится к минимуму.
Советы (видео)
Источник: https://Pro-MD.ru/ivf/infertility/female-factor/miscarriage/nesostoyavshiysya/
Несостоявшийся выкидыш: симптомы, причины, диагностика, лечение

Несостоявшимся выкидышем принято считать прекращение развитие плодного яйца и гибель плода, наступившую в силу различных причин, но мертвый плод не выходит из организма самостоятельно. Методом ультразвукового исследования подтверждается пустое плодное яйцо или с мертвым зародышем. Такой вид выкидыша диагностируется на сроке не более 28 недель.
Несостоявшийся выкидыш код по МКБ 10 имеет O02.1.
Симптомы
К сожалению, по самому определению пропущенный выкидыш обычно означает отсутствие симптомов несостоявшегося выкидыша до постановки диагноза. В некоторых случаях симптомы беременности продолжаются.
Хотя беременность не является жизнеспособной, плацента все еще может вырабатывать гормоны, также могут быть такие признаки, как болезненность груди, утреннее недомогание и усталость.
Но чаще всего признаки беременности исчезают или притупляются.
Признаки неразвивающейся беременности на ранних сроках
Грудь опадает и становится мягкой, живот не увеличивается, женщина перестает ощущать шевеления плода.
Несостоявшемуся выкидышу характерны такие симптомы, как озноб, слабость, плохой аппетит и неприятный привкус во рту. От случая к случаю имеют место кровянистые выделения в небольшом количестве.
Это может быть как единичное проявление, так и повторное. Необходимо в таком случае посетить врача.
Как распознать?
Несостоявшийся выкидыш (в МКБ 10 под кодом O02.1) довольно трудно распознать, ведь большая часть пациенток не чувствуют совершенно никаких изменений в состоянии организма. Отмершее плодное яйцо остается в матке, вызывая тянущие или похожие на схватки боли внизу живота. Но даже эти симптомы проходят очень быстро, и далее женщину ничего не беспокоит.
Если плодное яйцо находится в матке слишком долго, оно постепенно разрушается и напитывается кровяными выделениями, такое явление называют кровяной занос. Если и после этого не происходит естественный или искусственный выход отмершего плодного яйца, то оно образует мясистый занос.
На небольшом сроке, примерно около двух месяцев, плод может рассосаться полностью. Опасность представляет плодное яйцо, задержавшееся в матке на более долгий срок. В таких условиях плод начинает постепенно разлагаться или гнить.
Процесс гниения трудно не заметить, о нем сигнализируют выделения с очень неприятным запахом. В медицине известны случаи и полной мумификации плода в матке.
После долгого нахождения в организме он лишается околоплодной жидкости и ссыхается.
Диагностика
Верный диагноз сможет поставить только гинеколог после досконального осмотра, сбора анамнеза и некоторых анализов.
На осмотре в кресле гинеколога особое внимание уделяется величине и состоянию матки, характеру выделений, состоянию шейки матки. При несостоявшемся выкидыше будет отчетливо видно несоответствие размеров матки со сроком беременности.
Женщине назначают анализы крови и мочи для уточнения уровня ХГЧ, плацентарного лактогена, гормонов эстрадиола и прогестерона.
Пациентку обычно направляют на ультразвуковое исследование матки и ЭКГ плода. Если сердечные тоны плода невозможно прослушать, то диагноз подтверждается даже без дополнительных обследований. При необходимости пациентка сдает кровь на резус-фактор, группу и другие иммунологические исследования.
Такой диагноз, как несостоявшийся выкидыш, не всегда реально поставить сразу. Для этого может потребоваться время на наблюдение, особенно это касается ранних сроков беременности. После наступления 8-й недели диагноз ставится гораздо быстрее, потому что сердцебиение плода уже можно прослушать.
Генетика
Плод останавливается в развитии из-за генетических особенностей организма женщины или генетических отклонений у плода.
На ранних сроках беременности, до 8 недель, у эмбриона уже можно обнаружить некоторые генетические мутации или пороки развития, которые в конечном итоге негативно влияют на его жизнеспособность.
В этом случае природа заботится о том, чтобы дать жизнь более качественному генофонду и исключить слабый.
Щитовидная железа
Эндокринные причины всегда играют важную роль в развитии беременности, так, например, дефицит прогестерона чаще всего вызывает несостоявшийся выкидыш. В более редких случаях причиной становится резус-конфликт, наличие антител к ХГЧ.
Патологии шейки матки
Нередко несостоявшийся выкидыш провоцирует патология шейки и перешейка матки, при которой эти органы не выдерживают давящую на них нагрузку. Под давлением плода или околоплодных вод шейка может попросту раскрыться. Любые маточные аномалии будут препятствовать нормальному прикреплению плода и поспособствуют гибели, среди них синдром детской матки и матка, расщепленная на две полости.
Это же утверждение верно и для миомы матки, плодное яйцо не имеет возможности для нормального закрепления, а его форма становится деформированной из-за миоматозного узла.
Воспалительные процессы, происходящие непосредственно в матке или придатках, могут не только спровоцировать несостоявшийся выкидыш, но и надолго нарушить способность женского организма к зачатию.
Недостаток необходимых гормонов или, наоборот, избыток некоторых видов гормонов поспособствует ранней гибели плода, но без изгнания его из полости матки. Нестабильный гормональный фон с большой вероятностью послужит причиной несостоявшегося выкидыша.
Свертываемость крови
Если у женщины есть проблемы со свертываемостью крови, то ей угрожают осложнения в период формирования и развития плаценты. Сосуды плаценты забиваются слишком густой кровью, и кровообращение между плацентой, плодом и будущей матерью может остановиться, что в 100 % случаев приводит к смерти плода.
https://www.youtube.com/watch?v=644C5tBqAtQ
Не стоит исключать в качестве причины воздействие стрессов на организм будущей матери. Стресс в равной степени вместе с другими факторами становится причиной, по которой беременность не продолжает развиваться, но и выкидыша как такового не происходит.
Несостоявшийся выкидыш в ряде случаев происходит по причине перенесенных матерью острых инфекционных заболеваний или состояния интоксикации.
Обусловленные рядом факторов, регулятивные функции ЦНС меняют нервно-мышечную чувствительность матки.
Если плод по каким-либо причинам погибает в полости матки, то организм будет воспринимать его, как чужеродное тело, и постарается отторгнуть его.
Но для несостоявшегося выкидыша характерна нечувствительность матки к данному раздражителю. Мышечные ее стенки, выстилающие ее изнутри, находятся в пассивном состоянии, поэтому не выталкивают наружу мертвый эмбрион.
Гормональный фон при несостоявшемся выкидыше представляет собой высокий уровень прогестерона наряду с низкими уровнями титра эстрогенных гормонов. Данные обстоятельства только усугубляют инертное состояние миометрия — мышечных стенок матки. Если срок беременности был совсем небольшим, это дает возможность эмбриону быстро рассосаться, не причинив вреда организму женщины.
После того как диагноз будет поставлен, скорее всего, придется какое-то время подождать, чтобы выкидыш произошел естественным путем. Это может занять от нескольких дней до нескольких недель. Активное вмешательство проводится только при острой необходимости, если есть симптомы, угрожающие здоровью женщины.
Кровотечения, боли, лихорадка – такие показания послужат причиной для скорейшей госпитализации и принятию мер по очищению матки. В зависимости от срока и других важных факторов проводится выскабливание матки либо медикаментозный аборт.
В некоторых случаях врач может назначить прием антибиотиков уже после очищения полости матки.
Возможные осложнения
Погибший эмбрион, находящийся в плодном яйце, может инфицироваться восходящим путем из влагалища. Это несет большую угрозу для женского здоровья, поэтому может развиться эндометрит, хориоамнионит, хорионэпителиома, метроэндометрит.
Даже если женщина не заметила несостоявшийся выкидыш, то ее состояние в связи с осложнениями явно даст понять о том, что произошло. У пациентки появляются боли внизу живота, субфебрильная или высокая температура, сильная слабость, тошнота, нарушение сердечных ритмов. Иногда матка самостоятельно избавляется от плода, и начинается обильное кровотечение.
Зачастую после перенесенных осложнений прогноз достаточно позитивен. Но многое зависит от степени поражения матки инфекцией, к примеру, при метроэндометрите риск повторного выкидыша повышается.
Заключение
К сожалению, ранний выкидыш является обычным явлением, и далеко не все беременности заканчиваются рождением малыша. После пропущенного выкидыша парам приходится ждать от одного до трех менструальных циклов, прежде чем пытаться снова зачать ребенка.
К вопросу зачатия необходимо подходить тщательно и соблюдать все меры, предписанные врачом. Планирование беременности должно включать в себя правильный рацион питания, санацию всех известных половых инфекций, отказ от курения и спиртных напитков.
По статистике, большая часть женщин, перенесших несостоявшийся выкидыш, в дальнейшем смогли забеременеть и выносить здоровых детей.
Помимо гинекологической помощи, женщине может пригодиться и помощь психолога. Так как несостоявшийся выкидыш, особенно, если он происходит на поздних сроках, оставляет психологическую травму.
Источник: https://FB.ru/article/449731/nesostoyavshiysya-vyikidyish-simptomyi-prichinyi-diagnostika-lechenie
Выкидыш: симптомы, причины, диагностика, лечение

Выкидыш или самопроизвольный аборт – это гибель эмбриона или плода в утробе матери, которая наступает до того времени, когда у него появляются шансы выжить (сможет подать признаки жизни за пределами утробы матери – прим ред.). Если гибель случается позже, но еще до родов, то говорят о мертворождении.
Сроки, которые разделяют выкидыш и мертворождение варьируются в различных источниках от 20 до 24 недель. Всемирная организация здравоохранения (ВОЗ) называет самопроизвольное прерывание беременности выкидышем, если оно произошло до 22-й недели или если плод не достиг 500 г веса.
1 Хотя не менее часто можно встретить цифру в 20 или 24 недели.
Подобным образом в различных источника варьируются и сроки для классификации выкидышей на ранние и поздние. Иногда говорится, что ранний – это произошедший до 12 акушерской недели2, но можно также встретить, что до 13-й или 14-й недели.3 Соответственно после этого времени выкидыш считается поздним.
Почти половина беременностей, о наступлении которых женщины не подозревают, заканчиваются очень ранними выкидышами. А среди тех, что были подтверждены клинически, эта цифра составляет 15-25 процентов.4
Более 80 процентов выкидышей происходят в течение первого триместра (ранний выкидыш).
5 Самопроизвольное прерывание беременности становится менее вероятным после 13 недели (во втором триместре) и по данным организации March of Dimes происходит в 1-5% от всех беременностей.
6 Таким образом, знание некоторых распространенных симптомов самопроизвольного аборта даст вам понимание, когда нужно как можно скорее обращаться за медицинской помощью к консультирующему врачу, чтобы принять эффективные меры.
Что вызывает выкидыш?
Причины выкидыша могут быть различные, в большинстве случаев их трудно понять. Тем не менее можно назвать несколько общих:
- Хромосомная аномалия. Это значит, что в хромосомах ребенка не все в порядке. Нарушения могут быть вызваны генетическими отклонениями яйцеклетки или сперматозоида, или же сбой произошел, когда зигота проходила процесс деления.
- Заболевания матери. Сюда относятся гормональные сбои, инфекции, нарушения свертываемости крови, проблемы с плацентой и другие проблемы со здоровьем женщины.
- Нездоровый образ жизни. Курение, чрезмерное употребление алкоголя и кофеина, наркотики, недоедание, воздействие радиации или токсичных веществ во время беременности.
- Возраст матери. Согласно одному исследованию, вероятность выкидыша у женщин в возрасте 35-39 лет повышается на 75% в сравнении с теми, кто моложе 35 лет. А после 40 лет риск повышается в 5 раз. 7
- Травма женщины. В течение первого триместра незначительная травма не представляет серьезного риска для эмбриона или плода, однако во втором и третьем триместрах она может вызвать неблагоприятные последствия.
Примечание: не существует исследований, доказывающих, что сексуальная или физическая активность во время беременности приводит к выкидышу. Тем не менее все зависит от индивидуальных особенностей. Если вы чувствуете дискомфорт во время или после сексуальной или физической активности, немедленно обратитесь к врачу.
Какие симптомы выкидыша?
Есть несколько важных симптомов, которые сопровождают выкидыш. Однако специалисты предупреждают, что не все женщины замечают их вовремя. Но если вы обнаружили какие-либо из признаков, перечисленных ниже, немедленно обратитесь к врачу.
1. Кровотечение
У около 20-25 процентов женщин наблюдаются кровотечения во время беременности. Это не обязательно значит, что что-то не так, но проблема определенно заслуживает обсуждения с врачом. Кровотечение часто является признаком неминуемого выкидыша. Выделения при этом могут быть розовыми, ярко-красными или коричневыми.
Хотя, коричневые выделения, как правило, в меньшей мере относятся к данному процессу, будьте осторожны, поскольку самопроизвольный аборт может начаться именно с таких коричневых выделений, которые позже превращаются в розовые или красные.
Могут быть и другие причины кровянистых выделений, такие как имплантация, внематочная беременность или проблемы с плацентой.
2. Спазмы
Спазматические боли довольно распространены во время беременности. Поскольку матка растягивается, это может вызвать легкие болезненные или тянущие ощущения. Тем не менее сильные спазмы, особенно когда они сопровождаются мазней или кровотечениями, часто являются симптомом выкидыша. Если у вас это наблюдается, немедленно обратитесь к врачу.
3. Выделение сгустков
Сильное кровотечение со сгустками является почти точным симптомом выкидыша. Серые или розоватые сгустки могут являться тканью плода. В таком случае вас могут попросить собрать образцы выделений для обследования. Проконсультируйтесь с врачом по этому вопросу.
4. Боль в спине
Выкидышу может предшествовать боль в нижней части спины или живота. Она бывает ноющей или спазматической. Сильные болевые ощущения могут свидетельствовать о внематочной беременности. Некоторые из ее симптомов похожи на симптомы выкидыша.
Внематочная (эктопическая) беременность – это опасное для жизни состояние, при котором не обойтись без помощи специалиста. Поэтому, если вы испытываете сильную боль, особенно когда только на одной сторона живота, немедленно обратитесь к врачу.
5. Давление в тазовой области
Чувство давления в области таза распространено на ранней стадии беременности и не обязательно является симптомом выкидыша. Но если такие ощущения сопровождаются кровотечением или спазмами, это может свидетельствовать о самопроизвольном аборте.
6. Потеря симптомов беременности
Не каждая женщина испытывает симптомы беременности на ранних стадиях. Однако, если вы чувствуете увеличение груди или тошноту, и эти ощущения со временем исчезают, лучше проконсультироваться с врачом.
В целом сама по себе потеря симптомов беременности не повод для беспокойства.
Но если после их исчезновения вы заметите мазню, кровотечение или любые другие признаки выкидыша – немедленно обратитесь за медицинской помощью.
1. Диагностика
Существуют некоторые основные методы диагностики выкидыша.
Обычно проводится обследование тазовой области, чтобы проверить, расширилась ли шейка матки и есть ли ткань или кровь в ее отверстии или влагалище. Также проводится анализ крови, для определения уровня гормона, называемого хорионическим гонадотропином человека (ХГЧ), который является верным признаком беременности.
Врач назначает несколько анализов в течение нескольких дней, чтобы подтвердить текущую беременность. (Если вы впервые сдаете кровь, вам может также быть рекомендовано проверить, не отрицательный ли у вас резус-фактор крови.) Дополнительная проверка на выкидыш может быть проведена с помощью ультразвука.
Это исследование помогает определить, нет ли повреждений амниотического мешка, а также показывает сердечный ритм и возраст плода.
- Процедуры при повторных выкидышах
Три или более выкидышей подряд в медицине называют привычным невынашиванием беременности. В таком случае врач обычно назначает серию анализов, чтобы выяснить причины повторяющихся выкидышей. Кровь исследуется на антитела к антифосфолипидному синдрому – аутоиммунному заболеванию, которое тесно связано с рецидивирующими выкидышами.
Анализ кариотипа – еще один анализ крови, определяющий наличие родительских хромосомных аномалий. По уровню мужских гормонов (андрогенов) обычно проверяют на синдром поликистозных яичников (СПКЯ) – гормональный дисбаланс, который влияет на овуляцию.
Кроме того, может быть проведена гистероскопия или ультразвуковое исследование на тазовой области, чтобы исключить аномалии развития матки.
2. Лечение
В случае выкидыша, главное – предотвратить кровоизлияние и инфекцию. Чем меньше срок беременности, тем больше вероятность того, что организм выведет эмбриональную ткань самостоятельно без медицинской помощи.
Однако, если он не может избавиться от всей ткани, врач может поспособствовать этому препаратами или выполнить дилатацию и кюретаж (выскабливание остатков от стенок матки), тем самым предотвращая инфекцию. Акушер может назначить лекарства для контроля кровотечения после процедуры.
Если кровотечение усиливается или сопровождается ознобом или лихорадкой, немедленно обратитесь за помощью к специалисту.
Как предотвратить выкидыш?
Хоть вы и не можете обеспечить гарантированное успешное завершение беременности, но все же в ваших силах принять некоторые меры, чтобы предотвратить ее преждевременное прекращение.
Главное – соблюдать здоровый образ жизни перед зачатием.
Бросьте курить, ешьте здоровую пищу, держите свой вес в здоровых пределах, регулярно уделяйте время физической активности, уменьшайте стресс и принимайте фолиевую кислоту каждый день.
Когда забеременеете, будьте еще более бдительны, потому что теперь вам нужно заботиться не только о себе, но и о ребенке, растущем внутри вас.
Защищайте живот, не курите и избегайте табачного дыма, не употребляйте алкоголь, исключите кофеин, избегайте участков с загрязненным воздухом и мест, которые создают риск для вашего здоровья, проконсультируйтесь с врачом, прежде чем принимать какие-либо лекарства. Узнайте больше о том, как избежать выкидыша.8
Загрузка…
Источник: https://budumama.club/vykidysh/chto-takoe-vykidysh
Несостоявшийся выкидыш
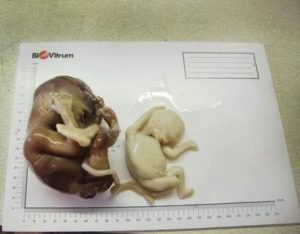
Несостоявшимся выкидышем называется состояние, при котором происходит внутриматочная гибель плода на сроке гестации до 28 недель без изгнания плодного яйца из матки.
Если плод гибнет на сроке гестации позже 28 недель, говорят о несостоявшихся родах.
Частота состояния составляет от 2 до 9% от числа всех самопроизвольных прерываний беременности. Отмечено, что несостоявшемуся выкидышу в большей степени подвержены повторнобеременные.
При несостоявшемся выкидыше плодное яйцо может находиться в полости матки несколько недель и даже месяцев. Известны случаи и более длительного нахождения плодного яйца в матке (до 30 лет).
Факторами риска несостоявшегося выкидыша являются наличие в акушерском анамнезе осложненных родов, искусственных и самопроизвольных абортов, невынашивания беременности, наличие у женщины хронических заболеваний половой сферы, генетических патологий, эндокринных заболеваний (сахарный диабет, гипертиреоз).
Несостоявшийся выкидыш является состоянием, требующим лечения в стационаре.
к оглавлению ↑
Причины
Этиология несостоявшегося выкидыша до конца не выяснена.
Причиной гибели эмбриона на ранних сроках беременности (до 6-8 недель) чаще всего являются грубые пороки развития, скрытые мутации, которые приводят к тому, что эмбрион становится нежизнеспособным.
Другими причинами гибели плода являются:
- TORCH-инфекции (краснуха, токсоплазмоз, хламидиоз и т.п.);
- острые инфекционные заболевания и интоксикации;
- аномалии развития матки (двурогая матка);
- инфекционно-воспалительные заболевания матки и придатков;
- дисгормональные состояния женской половой сферы;
- эндокринные заболевания;
- иммунные причины (резус-конфликт);
- истмико-цервикальная недостаточность и т.п.
Все эти причины могут вызвать самопроизвольное прерывание беременности, которое в некоторых случаях оканчивается несостоявшимся выкидышем.
В норме погибший плод воспринимается организмом как инородное тело и изгоняется из матки (т.е. происходит аборт). В патогенезе несостоявшегося выкидыша имеют значение;
- снижение чувствительности матки к раздражителям, обусловливающее пассивность миометрия при наличии в полости матки плодного яйца с погибшим эмбрионом;
- изменение гормонального баланса в организме беременной, приводящее к подавлению процессов возбуждения и преобладанию процессов торможения в миометрии.
Плод при несостоявшемся выкидыше может разрешаться непузырным заносом, мумификацией, окаменением. На ранних сроках эмбрион может самостоятельно рассосаться.
к оглавлению ↑
Симптомы
При несостоявшемся выкидыше на раннем сроке беременности женщина может не знать о наличии у нее беременности. Могут быть схваткообразные боли внизу живота, иногда – кровянистые выделения.
При несостоявшемся выкидыше на более поздних сроках беременности женщина отмечает отсутствие шевелений плода или прекращение его шевелений, уменьшение и размягчение молочных желез. Окружность живота не увеличивается, в дальнейшем уменьшается. Иногда наблюдаются кровянистые выделения из половых путей, которые затем прекращаются.
В некоторых случаях наблюдаются общие симптомы: слабость, тошнота, потеря аппетита, может быть повышение температуры до субфебрильных цифр, тянущие боли в животе.
Важно! В большинстве случаев несостоявшийся выкидыш протекает бессимптомно.
В дальнейшем клиника обусловлена особенностями разрешения плодного яйца.
При пропитывании плодных оболочек и тканей плода кровью возникает непузырный занос. Вымывание гемоглобина приводит в дальнейшем к формированию мясистого заноса. В свою очередь мясистый занос способен трансформироваться в литокелифопедион, при котором ткани плода и плодное яйцо подвергаются кальцификации. Жалоб при таком исходе может не быть.
Возможна мумификация плода, при которой происходит рассасывание околоплодных вод и высыхание тканей плода. Жалоб также может не быть.
Возможен гнилостный распад мягких тканей плода. При этом отмечаются зловонные выделения из влагалища. Часто в этом случае имеют место инфекционные осложнения.
к оглавлению ↑
Диагностика
На раннем сроке беременности несостоявшийся выкидыш обнаруживается часто только при проведении обследования женщины врачом-гинекологом.
Важно! При подозрении на несостоявшийся выкидыш на ранних сроках беременности необходимо проведение наблюдения за женщиной в динамике.
На поздних сроках беременности заподозрить несостоявшийся выкидыш позволяют жалобы беременной, выяснение акушерского анамнеза (особенностей течения прошлых и настоящей беременности, количество родов и абортов, особенности родоразрешения), объективный осмотр с обязательным гинекологическим осмотром, данные инструментальных, лабораторных методов исследования.
При гинекологическом осмотре обращается внимание на консистенцию матки, состояние шейки матки, величину тела матки относительно предполагаемого срока беременности, наличие выделений из влагалища. Проводится аускультация сердечных тонов плода.
Назначаются общий анализ крови, общий анализ мочи, при необходимости – определение уровня β-субъединицы ХГЧ в сыворотке и моче, определение уровня плацентарного лактогена, прогестерона, эстрадиола. На поздних сроках беременности регистрируются фонокардиограмма, ЭКГ плода.
Проводится УЗИ матки. Как правило, ультразвуковое исследование в сочетании с регистрацией сердцебиения плода позволяет со стопроцентной вероятностью подтвердить диагноз несостоявшегося выкидыша.
Дополнительно назначаются анализ крови на группу и резус-фактор, коагулограмма, иммунологические исследования с различными группами антигенов.
Дифференциальная диагностика проводится с пузырным заносом, неполным абортом, хорионэпителиомой, миомой матки.
к оглавлению ↑
Осложнения
Задерживающееся в полости матки плодное яйцо способно инфицироваться. Чаще инфицирование происходит восходящим путем из влагалища. В дальнейшем развиваются хориоамнионит, эндометрит, метроэндометрит. При этом страдает общее состояние женщины, отмечаются боли внизу живота, повышение температуры, общая слабость, нарушения аппетита, тахикардия.
При отсутствии лечения через некоторое время возможно самостоятельное индуцирование маткой изгнания плода. При этом возникает кровотечение, часто – обильное, связанное с понижением свертываемости крови. Развивается ДВС-синдром, который может угрожать жизни женщины.
Редким осложнением является хорионэпителиома, возникающая при малигнизации оставшихся в матке ворсин хориона. При хорионэпителиоме прогноз в большинстве случаев благоприятный.
к оглавлению ↑
Прогноз
При несостоявшемся выкидыше прогноз определяется адекватностью проведенного лечения. Выскабливание матки и медикаментозный аборт позволяют извлечь из матки плодное яйцо. В дальнейшем для повторной беременности препятствий нет.
При инфекционных осложнениях прогноз обусловлен степенью поражения матки. Отмечено, что перенесенный метроэндометрит в дальнейшем увеличивает риск развития несостоявшегося выкидыша.
Поскольку гибель плода, особенно на поздних сроках беременности, часто является психологической травмой, с семьей в некоторых случаях должен работать психолог.
Профилактикой состояния является тщательное планирование беременности, лечение инфекции половых органов до беременности, отказ от вредных привычек. Женщины, состоящие в группе риска, подлежат обязательному обследованию с целью выявления причины несостоявшегося выкидыша.
Источник: https://36i6.info/nesostoyavshijsya-vykidysh/
Возникновение болезни Несостоявшийся выкидыш
Причины несостоявшегося выкидыша многообразны.
Чаще всего, по статистике, в гибели плода виновны инфекции (хламидии, микоплазмы, уреаплазмы (хотя роль микоплазм и уреаплазм сомнительна)), бактериальные инфекции (гонорея, стрептококк), вирусные инфекции.
Далее идут генетические причины, которые обеспечивают неполноценность продукта зачатия и его самопроизвольное изгнание в связи с нежизнеспособностью. Это могут быть новообразовавшиеся мутации при слиянии ядер спермиев и овоцита, а могут быть скрытые мутации, передающиеся от отца или матери.
Неполноценность эмбриона может быть также следствием нарушения эмбриогенеза из-за воздействия на плод токсических веществ, перенесенных острых инфекций и других факторов.
Немаловажную роль играют эндокринные причины. Так, недостаток прогестерона может привести к ишемическим явлениям в эндометрии и как следствие, к его отторжению вместе с плодным яйцом.
Относительно редкими остаются имунные (резус-конфликт, антитела против ХГЧ) и аутоимунные (антифосфолипидный синдром и др.) причины.
Выкидыши также могут быть связаны с истмико-цервикальной недостаточностью (слабая шейка матки не может удержать плод в полости матки), миомами матки (миоматозный узел деформирует плодное яйцо, не дает ему полноценно закрепиться), аномалиями матки (двурогая матка, седловидная матка, инфатилизм).
Нарушения в системе свертываемости крови могут повлиять на беременность на этапе формирования плаценты. Слишком вязкая кровь быстро тромбирует сосуды плаценты, отчего кровоток в системе мать-плацента-плод прекращается и происходит гибель плода.
Длительное стрессовое воздействие на организм матери также может стать причиной спонтанного аборта и замершей беременности.
Течение болезни Несостоявшийся выкидыш
Патогенез несостоявшегося выкидыша связывают с нарушениями регуляторных функций коры головного мозга, понижением в организме беременной количества эстрогенных гормонов, понижением возбудимости маточной мускулатуры на почве гипоплазии матки, наличия воспалительных процессов в ней.
Симптомы болезни Несостоявшийся выкидыш
Плодное яйцо погибает в матке и продолжает оставаться в ней, появляются схваткообразные боли внизу живота, из половых путей — кровяные выделения. Вскоре эти явления уменьшаются и затем совершенно прекращаются. Отмечается прекращение роста матки, уменьшение ее в размерах.
Иногда погибшее плодное яйцо, длительно находящееся в матке, разрушается и одновременно пропитывается кровью, образуется так называемый кровяной занос. Спустя некоторое время происходит всасывание жидкой части крови, кровяной пигмент — гемоглобин выщелачивается и обесцвечивается, цвет сгустка становится желтовато-красным, напоминающим мясо, — мясистый занос.
В редких случаях происходит отложение в заносе известковых солей, и он становится каменистым (литопедион).
Диагностика болезни Несостоявшийся выкидыш
Диагноз обосновывают начавшимся кровотечением несворачивающейся кровью у женщины, знавшей о беременности, с объемом матки, не соответствующим длительности гестационной аменореи (менее предполагаемого). В анамнезе беременных могут быть стенокардитические пароксизмы незадолго до начала кровотечения и эпизоды угрозы аборта, совпадающие с датой гибели плода.
Несостоявшийся выкидыш является показанием к экстренной госпитализации в акушерско-гинекологический стационар.
С помощью исследования ультразвуком можно определить пустое плодное яйцо (неразвивающуюся беременность). Это означает, что внутри плодного яйца не видно живого зародыша (он развился неправильно или потерял жизнеспособность), а организм женщины не отреагировал на эти изменения и не привел к самопроизвольному выкидышу.
Лечение болезни Несостоявшийся выкидыш
Лечение обычно начинают с внутривенного введения гепарина в дозе 20 — 30 ЕД/кг, что достаточно для прерывания внутрисосудистого свертывания крови на период транспортировки.
Кроме того, внутривенно капельно вводят 50000 ЕД контрикала, угнетающего активность плазмина. Целесообразно применение этамзилата (дицинона) — по 2 — 4 мл 12,5% раствора внутривенно или внутримышечно.
Затем производят удаление плодного яйца и хирургический гемостаз в условиях специализированного стационара с реанимационным отделением.
Изгнания замершего эмбриона — это только вопрос времени, и в такой ситуации лучше не ждать наступления кровотечения, а обратиться к процедуре, называемой выскабливанием (чисткой) матки.
Обычно чистка матки, длящаяся несколько минут, выполняется врачом-гинекологом внутрибольничных условиях, пациентка при этом находится под общей анестезией. Процедура заключается в осторожном, но тщательном очищении полости матки с помощью специальных инструментов.
Тщательное очищение матки способствует ее сокращению, что предотвращает кровотечение и инфицирование после выкидыша.
Иногда с профилактической целью после мини-операции выписывают антибиотик.
Возможно также фармакологическое очищение полости матки с использованием простагландина — гормонального препарата, приводящего к сокращениям матки и открывающим ее шейку. Однако данное средство применяют не очень часто, поскольку оно не всегда высокоэффективно.
Профилактика болезни Несостоявшийся выкидыш
— Необходимо заботиться о себе с самого начала беременности: не курить, не употреблять алкогольных напитков, хорошо питаться и не переутомляться.
— При обнаружении кровотечения или болей в низу живота немедленно обратитесь к врачу.
— Если боль сильная или кровотечение обильное, не следует принимать пищу или питье, необходимо обратиться в ближайшую больницу.
— Если произошло выделение каких-либо тканей из родовых путей, возьмите их с собой и передайте врачу для обязательного исследования.
К каким докторам следует обращаться при болезни несостоявшийся выкидыш
Гинеколог
Источник: https://znaniemed.ru/%D0%B1%D0%BE%D0%BB%D0%B5%D0%B7%D0%BD%D1%8C/%D0%BD%D0%B5%D1%81%D0%BE%D1%81%D1%82%D0%BE%D1%8F%D0%B2%D1%88%D0%B8%D0%B9%D1%81%D1%8F-%D0%B2%D1%8B%D0%BA%D0%B8%D0%B4%D1%8B%D1%88





