Пузырный занос при беременности: почему возникает болезнь?

Вынашивание малыша – серьезное испытание для женского организма, т.к. сопровождается гормональной перестройкой, токсикозом и возможными осложнениями. Одной из патологий считается пузырный занос при беременности.
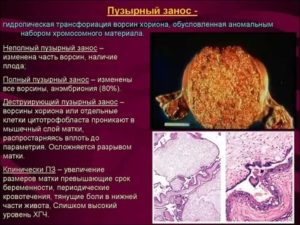
При развитии молярной беременности (именно такое второе название пузырного заноса) ворсинки хориона преобразуются во множественные кисты пузырчатого типа. Недуг встречается достаточно редко (1 раз на 1000 случаев).
О причинах его появления, способах лечения и предупреждения расскажем в статье.
Особенность трофобластической болезни
При молярной беременности затрагивается оболочка, которая окружает плод, или хорион.
Структура с ворсинками, которая прикреплена к внутренней стенке матки, при патологических процессах, происходящих в организме, трансформируется в пузырчатые грозди, по виду напоминающие кисты.
Величина их в диаметре может быть от 1-2 мм до 1-2 см, в зависимости от степени развития болезни. Новообразования – доброкачественные, но при этом несут угрозу для беременной. Самое распространенное следствие замершая беременность, пузырный занос не дает нормально развиваться эмбриону.
Как проводится биопсия ворсин хориона описано в статье.
Пузырный занос при беременности: причины
Предпосылками развития болезни могут быть:
- Оплодотворение спермием безъядерной яйцеклетки, которая не несет в себе генетический материал. Мужские хромосомы берут на себя в данном случае функции материнских, что провоцирует развитие нежизнеспособной зиготы. Эмбрион не формируется, плодные оболочки принимают пузырчатую структуру.
- Полноценная яйцеклетка была оплодотворена сразу двумя спермиями. Три набора хромосом при попадании в формирующуюся зиготу провоцируют гибель эмбриона и поражение хориона, что приводит к появлению в ворсинках мелких пузырьков.
С учетом причин, приведших к формированию пузырного заноса, болезнь бывает полной (формируется при участии в процессе оплодотворения неполноценной яйцеклетки) или же частичной (в процессе участвуют одновременно два сперматозоида).
Иногда пузырный занос может развиваться при наличии у женщины многоплодной беременности. В данном случае затрагивается только один плод, который впоследствии гибнет. При своевременном выявлении патологии прогноз благоприятный.
Основные симптомы
Пузырный занос при беременности на ранних сроках распознать практически невозможно. Признаки аномалии схожи с изменениями, происходящими в организме при гестации.
С увеличением срока вероятность определения болезни растет. Но диагностировать ее желательно как можно раньше, чтобы снизить возможные последствия для женщины и ее малыша.
Важно обращать внимание на следующие проявления:
- Усиление токсикоза. Обычные проявления (рвота по утрам, слабость, тошнота) могут присутствовать, но их резкое усиление указывает, что что-то не так в организме. Связано это с тем, что при пузырном заносе возникает анемия, симптомы которой схожи с такими же, при сильном токсикозе.
- Прекращение шевелений, толчков и других проявлений развивающегося малыша. Признак следует учитывать только при позднем сроке гестации (после 20 недели).
- Выделения, в составе которых имеются мелкие белые пузырьки. При появлении указанных признаков нужно обратиться к врачу и пройти обследование.
- Сильный рост матки в размере. Увеличение происходит при пузырном заносе. Это связано с тем, что пузырьки растут быстрее, чем эмбрион, что и приводит к увеличению матки.
- Выделения с примесью крови. Данный признак сразу говорит о том, что с беременностью не все в порядке, например, началось самопроизвольное избавление от патологических видов тканей, которые были затронуты пузырным заносом.
- Перепады АД. Гипертония часто возникает на поздних сроках беременности, но в 1 триместре указывает на наличие патологии.
Нарушения будут выявлены и в анализах. В пробах мочи появляются молекулы белка, что свидетельствует о наличии пузырного заноса. Повышение уровня ХГЧ (до 2 раз по сравнению с нормой) говорит о молярной беременности.
Диагностика
Для подтверждения или опровержения диагноза проводится:
- Визуальный осмотр.
- Пальпация матки. При развитии патологии она буде увеличенной в размере и неоднородно плотной.
- УЗИ. В матке при пузырном заносе вместо эмбриона (еще не развившегося) будут видны мелкозернистые ткани, на стенках – характерная бугристость.
Дополнительно врач назначит ХГЧ крови, коагулограмму и анализ мочи. Если патология диагностирована для исключения наличия метастазов проводится рентгенография, КТ или МРТ.
Лечение
Терапия проходит в несколько этапов:
- Очищение организма от патологических тканей. На ранних сроках выполняется вакуум-аспирация или выскабливание матки. После 20 недель потребуется искусственная стимуляция родовой деятельности или кесарево сечение. Биоматериал, полученный в результате операции, изучается в лаборатории. Это дает возможность определить тип и особенность пузырного заноса.
- Для подтверждения благоприятного исхода от лечения на протяжении 6 месяцев женщина должна сдавать анализы крови на уровень ХГЧ, проходить рентген- и ультразвуковое исследование.
Если уровень ХГЧ будет повышен, это говорит о наличии в организме злокачественного процесса, подтвердить или опровергнуть это можно после проведения УЗИ и КТ. При наличии метастазов или при высоком титре ХГ после операции проводится лучевая или химиотерапия. С ее помощью можно удалить разросшуюся опухоль и предотвратить ее развитие.
Особенность терапии, а также ее длительность зависят напрямую от степени метастазирования и клинической картины. В большинстве случаев прогноз лечения патологии благоприятный.
Рекомендации
Вопрос о том, возможна ли беременность после пузырного заноса, решается совместно с врачом-гинекологом. В большинстве случаев после полного излечения женщина способна забеременеть и родить здорового малыша без каких-либо рисков.
Но планировать рождение ребенка нужно только спустя год после лечения. Этого времени будет достаточно для восстановления организма и подготовки к вынашиванию плода. В противном случае высока вероятность повторного развития патологии.
ссылкой:
Реклама партнеров и статьи по теме
Источник: https://infamedik.ru/puzyrnyj-zanos-pri-beremennosti-pochemu-voznikaet-bolezn/
Пузырный занос
Добрый день! Все женщины интересуются информацией связанной с беременностью и родами, так как рождение здорового ребенка неотъемлемая часть женской реализации. А для этого необходимо иметь здоровый организм. Сегодня поднимем тему пузырного заноса. Что же это такое? В результате чего он может возникнуть? Как лечится? Чем пузырный занос опасен для беременности? И многие другие вопросы.
Что такое пузырный занос
Пузырный занос — это некий субстрат, который является результатом зачатия, но не приводит к развитию эмбриона, а ворсины хориона разрастаются в виде наполненных жидкостью пузырей. Существует две разновидности пузырного заноса — полный и неполный.
- Полный пузырный развивается после оплодотворения яйцеклетки, в которой нет хромосом.
- Неполный пузырный занос — когда яйцеклетка оплодотворяется двумя сперматозоидами. В обоих случаях эмбрион нежизнеспособен.
Причины развития данной патологии неизвестны. Существуют факторы, предрасполагающие к его развитию, это: возраст матери младше 16 лет или старше 45 лет, наличие в анамнезе такого заболевания ранее, расовая принадлежность, выкидыши в анамнезе.
Часто на ранних сроках пузырный занос развивается как обычная беременность и не вызывает беспокойства у будущей матери и врачей.
Симптомы
Клинические симптомы, которые могут натолкнуть врача и саму женщину на мысль об этой патологии на ранних сроках это:
- Кровянистые выделения во время беременности (от незначительных следов на белье до обильных кровотечений).
- Увеличенные размеры матки, не соответствующие сроку предполагаемой беременности.
- Тошнота, рвота, слюнотечение, нарастание печеночной и почечной недостаточности. Одним словом, выраженный токсикоз.
- Белок в моче.
- Головные боли, слабость.
- Анемический синдром.
- Снижение веса.
- Эклампсия.
- Повышение артериального давления.
На более поздних сроках — это, конечно же, отсутствие достоверных признаков беременности, таких как шевеления плода и пальпаторное определение частей плода.
Все вышеописанные симптомы должны насторожить женщину, и заставить в срочном порядке обратиться к врачу и тщательно обследоваться.
Основные проявления пузырного заноса
- Наиболее частым симптомом пузырного заноса остается кровотечение. Оно наблюдается у 97% пациенток. Причина состоит в отслойке плаценты и децидуальной оболочки. В половине случаев кровотечения сильные, требующие неотложной медицинской помощи. После них развивается анемия.
- Увеличение матки – отмечается у каждой второй пациентки. Она увеличивается при беременности всегда. Но на фоне пузырного заноса размер не соответствует сроку гестации. Матка увеличивается за счет роста хориона и образования гематомы. То есть, отчасти это результат кровотечений.
- Преэклампсия. Одно из опасных осложнений второй половины беременности. Диагностируется у каждой четвертой пациентки с пузырным заносом. Как правило, это женщины из числа тех, у кого определяется увеличенная матка. В крови определяется чрезмерно высокий уровень хорионического гонадотропина.
- Постоянная рвота. Не купируется препаратами. Часто приводит к обезвоживанию и электролитным нарушениям. Угрожает жизни женщины при отсутствии медицинской помощи.
- Тиреотоксикоз. Отмечается у 7% женщин с пузырным заносом. Этот термин отражает повышенную активность щитовидной железы. Чаще это состояние встречается при полном пузырном заносе. Объективно определяется дрожание конечностей, учащенный пульс, влажная кожа. Диагноз подтверждается путем проведения анализа крови на тиреоидные гормоны и ТТГ.
- Эмболия ветвей легочной артерии. Тяжелое, иногда летальное осложнение пузырного заноса. У 2% беременных развивается дыхательная недостаточность. Как правило, это осложнение возникает уже после удаления образования.
- Текалютеиновые кисты яичников. Могут превышать в диаметре 6 см. Такие кисты развиваются у каждой второй женщины с полным пузырным заносом. Это результат чрезмерного увеличения уровня хорионического гонадотропина, который непрерывно стимулирует яичники. Обычно кисты исчезают сами по себе после эвакуации пузырного заноса. Это происходит в среднем через 3 месяца. Дополнительные симптомы обычно не появляются. Изредка женщины жалуются на боль или ощущение давления в животе.
Клиническое течение зависит от того, полный это занос или неполный. При неполном симптомов часто нет вообще, либо они слабо выражены. Это может быть случайная находка врачей при аборте. Часто частичный занос и вовсе не диагностируется. Потому что женщина принимает его за выкидыш. Из матки выходит плодное яйцо, открывается кровотечение.
Так как особенных симптомов нет, диагностика затруднена. При неполном заносе ХГЧ может не увеличиваться, а кисты в яичниках появляются редко.
https://www.youtube.com/watch?v=cl5o7_DZhQk
При полном пузырном заносе в большинстве случаев появляются отчетливые симптомы, часто развиваются осложнения. У 15% женщин после удаления образуются опухоли. Риск их появления при неполном пузырном заносе тоже существует, но он в 4 раза меньше.
Диагностика. Пузырный занос на УЗИ
Диагностика больших трудностей не представляет и основывается на методах визуализации, таких как ультразвуковое исследование, при котором удается обнаружить отсутствие сердцебиения плода, и наличие гомогенной массы вместо частей плода, кисты яичников. Также необходимо исследовать содержание ХГЧ в крови, так как он обычно сильно превышает показатели в сравнении с нормальной беременностью.
Пузырный занос легко обнаруживается при помощи ультразвукового исследования. Основные признаки этого заболевания:
- матка увеличена в размерах и не соответствует сроку гестации;
- ровные и чёткие её контуры;
- множественные равномерно расширенные сосуды, которые создают неоднородную эхографическую структуру миометрия;
- в маточной полости визуализируется большое количество ячеистых образований со средним диаметром 5 мм, на фоне отражений высокой интенсивности (эффект «губки» или «снежной бури»).
Перечисленные признаки характерны для полного пузырного заноса. Это классическая эхографическая картина, которая встречается не у всех пациенток.
Частичный пузырный занос проявляется локальными участками с ячеистой структурой. Преобладание в структуре пузырного заноса солидного компонента с отражениями повышенной эхогенности и ячеистых структур размером до 4 мм свидетельствует о более выраженной пролиферации хориального эпителия. Часто выявляют кисты в яичниках.
На УЗИ нельзя понять, является образование пузырным заносом или хориокарциномой. Все образования объединены под общим названием «трофобластическая болезнь».
После проведения УЗИ пациентка может увидеть в своей медицинской карте заключение «трофобластическая опухоль матки».
При этом не указывается, какая именно это опухоль, потому что точный диагноз ставится после гистологического исследования.
На УЗИ трофобластические опухоли могут быть представлены двумя вариантами:
- солидная (плотная) – представляет собой участок повышенной эхогенности с гипоэхогенным ободком;
- кистозно-солидная (с жидкостными компонентами) – это описанная выше ячеистая структура.
Это может быть как единичный узел, так и множественные, сливающиеся между собой. Мелкие узлы имеют диаметр от 0,5 см, а крупные достигают 10-12 см. Чаще всего они располагаются в маточных углах, на дне, в шейке матки. Они могут как выходить в маточную полость, так и прорастать её стенку.
Определяются толстые маточные сосуды, зачастую превышающие в диаметре 2 см. Они выпрямлены, а расширены равномерно по всей длине.
Дополнительно для оценки кровотока используется допплеровский датчик. Он определяет высокий уровень кровотока и диастолический компонент.
УЗИ применяется не только для первичной диагностики пузырного заноса, но и с целью определения эффективности терапии в динамике. С помощью ультразвукового метода врач может понять, нормализована ли структура матки, не осталось ли остатков пузырного заноса после эвакуации, нет ли метастазов в тазовой или брюшной полости.
Как лечат пузырный занос?
Поскольку пузырный занос не может закончиться рождением ребенка (исключение — близнецы, но это не всегда), то лечение требуется начинать незамедлительно после установления диагноза.
Лечение пузырного заноса предусматривает хирургическое вмешательство, поскольку необходимо очистить полость матки. Такая операция выполняется в условиях общей анестезии.
Полностью убрать все патологические клетки из полости матки сложно, но после операции в 90% случаев оставшиеся клетки отмирают самостоятельно.
Чтобы проконтролировать успешность лечения женщина должна регулярно на протяжении не менее 6 месяцев сдавать кровь на ХГЧ, и если его количество снижается, то лечение прошло успешно. Если по прошествии этих 6 месяцев ХГЧ в крови все же удается обнаружить, то это может свидетельствовать о рецидиве или о перерождении в злокачественное образование, что может представлять опасность для жизни женщины.
При пузырном заносе в первую очередь проводится борьба с его осложнениями. Врачи лечат преэклампсию, тиреотоксикоз, восстанавливают нормальный водно-электролитный баланс. При развитии анемии назначаются железосодержащие препараты.
После того как общее состояние женщины станет нормальным, требуется очищение полости матки. Она может быть удалена полностью, если в будущем пациентка не планирует иметь детей.
Такой подход исключает риск возникновения опухоли. Но яичники не удаляются. В том числе в случаях, когда в них содержатся текалютеиновые кисты.
Если они слишком крупные, их пунктируют: прокалывают иглой и отсасывают жидкость.
На момент проведения даже самой радикальной операции пузырный занос может дать метастазы. Поэтому за женщиной проводят наблюдение. Хотя метастатические очаги обнаружить трудно, предположить их наличие можно, оценивая динамику ХГЧ. Если уровень гормона нарастает, это говорит о том, что появились дочерние опухоли в организме.
Многие женщины желают сохранить репродуктивную функцию. Поэтому удаление матки для них недопустимо. В этом случае выполняется вакуумная аспирация пузырного заноса. Процедура делается так:
- Ещё до начала анестезии вводят окситоцин.
- Проводят обезболивание. Обычно процедура выполняется под общим наркозом.
- Быстро расширяют цервикальный канал. Эта процедура сопровождается обильным кровотечением, поэтому она не должна занимать много времени.
- Вакуумная аспирация, которая тоже проводится как можно быстрее.
- Кюретаж маточной полости.
- Есть мать резус-отрицательная, ей вводят антирезусный иммуноглобулин. Он позволяет предотвратить резус-конфликт при следующей беременности.
Большинству женщин не проводят химиотерапию после эвакуации заноса. Потребность в ней возникает только у 8% пациенток.
Осложнения после лечения
Осложнения, которые могут развиться при неуспешности лечение — это рецидивирующий пузырный занос, или же гораздо худший вариант — перерождение в злокачественную опухоль, хориокарциному.
Она в свою очередь имеет тенденцию к метастазированию, путем прорастания в сосуды, и дальнейшим разносом током крови.
Прогноз все же благоприятный, поскольку в случае своевременной химиотерапии выздоровление наступает в 99% случаев.
Контроль эффективности лечения
Если лечение было успешным, уровень бета-субъединицы ХГЧ должен нормализоваться не позже, чем через 2 месяца после операции.
У некоторых пациенток это происходит через 4 месяца, но в любом случае динамика должна свидетельствовать о выздоровлении (если через 2 месяца ХГЧ не в норме, то он должен, по крайней мере, продолжать снижаться).
Бывают случаи, когда ХГЧ длительное время не уменьшается (плато), или даже возрастает. В этом случае требуется проведение УЗИ. Врач осматривает при помощи ультразвука полость таза, брюшную полость. Затем проводится рентген грудной клетки. Всё это делают для выявления метастазов. Если их нет, ХГЧ продолжают определять раз в 2 недели, вплоть до нормализации показателей.
После нормализации ХГЧ его определяют и дальше, но с меньшей частотой. Это делают раз в полтора месяца. Частоту постепенно снижают, и с 4 года анализ проводят раз в 12 месяцев. По завершении этого периода женщине разрешают повторную беременность.
Репродукция после пузырного заноса
Что касается дальнейшего репродуктивного прогноза, то он благоприятный. После пузырного заноса женщина имеет все шансы зачать, выносить и родить здорового ребенка.
Рекомендуется, конечно же, планировать последующую беременность спустя 6 месячный период контроля, и после исчезновения ХГЧ из крови, что будет свидетельствовать о выздоровлении и готовности к новой беременности.
Стоит обязательно сообщить врачу, который будет наблюдать беременность о предшествующем пузырном заносе, поскольку женщина с таким диагнозом в анамнезе требует более тщательного наблюдения и некоторой настороженности по поводу повторного развития данной патологии.
Существуют также данные о более тяжелом течении беременности у женщин с предшествующим пузырным заносом, а также более частом выявлении патологий развития у детей женщин с предшествующим пузырным заносом. Поэтому вовремя посещайте врача и проходите необходимые исследования, чтобы своевременно выявить патологию.
Таким образом, беременность и роды после пузырного заноса протекают нормально. Однако риск повторного возникновения этой патологии значительно выше, чем в среднем в популяции, и достигает 1%.
Если пациентка снова забеременела, ей требуется тщательное наблюдение: регулярные ультразвуковые исследования, измерение уровня ХГЧ.
После завершения беременности, независимо от её исхода, проводится гистологическое исследование плаценты или плодного яйца.
Источник: https://www.eko-blog.ru/articles/zhenskoe-besplodie/puzyrnyy-zanos/
Пузырный занос при беременности: симптомы и лечение

Беременность является серьезным испытанием для женского организма: гормональная перестройка, токсикоз, многочисленные возможные осложнения могут значительно пошатнуть женское здоровье и привести к печальным последствиям.
Одной из серьезнейших патологий является пузырный занос, или молярная беременность, при которой ворсинки хориона преобразуются в многочисленные пузырчатые кисты.
Столь опасный недуг встречается довольно редко – статистика свидетельствует, что пузырный занос при беременности развивается в среднем 1 раз на 1000 случаев, причем наибольшему риску подвержены жительницы стран Азии и Южной Америки.
Какими симптомами характеризуется пузырный занос, как распознать болезнь и какие прогнозы могут дать врачи? Небольшой медицинский ликбез поможет разобраться в основных вопросах опасной патологии.
Что такое пузырный занос: патогенез заболевания
Молярная беременность затрагивает оболочку, окружающую плод – хорион. Ворсинчатая структура, прикрепленная к внутренней стенке матки, в результате патологических процессов трансформируется в пузырчатые грозди, напоминающие многочисленные кисты.
Величина каждого пузыря может варьировать от нескольких миллиметров до нескольких сантиметров в диаметре в зависимости от степени патологии.
Несмотря на то, что такие новообразования являются доброкачественными, они представляют собой ощутимую угрозу для беременной.
Нормальная беременность развивается в том случае, если оплодотворенная яйцеклетка своевременно начинает делиться, формируя две группы клеток – будущего эмбриона и плодных оболочек. Патология, характерная для пузырного заноса, может сформироваться в двух случаях:
- Если спермий оплодотворяет безъядерную яйцеклетку, не несущую генетический материал. В этом случае мужские хромосомы безуспешно пытаются взять на себя функции материнских, что и приводит к формированию нежизнеспособной зиготы. При таком течении болезни эмбрион не формируется, а плодные оболочки трансформируются в пузырчатую структуру.
- Если полноценную яйцеклетку оплодотворяют два спермия. Три набора хромосом, попавшие в формирующуюся зиготу, приводят к гибели эмбриона и поражению хориона, при котором в ворсинках появляются мелкие пузырьки.
В зависимости от причин, вызвавших пузырный занос, выделяют две формы аномалии – полную и частичную. Первая развивается при участии в оплодотворении неполноценной яйцеклетки, вторая – двух сперматозоидов одновременно.
В редких случаях пузырный занос развивается при многоплодной беременности и затрагивает только один плод – пока один эмбрион формируется и развивается в соответствии со сроком, второй гибнет в результате затронувшей его патологии. При своевременно оказанной квалифицированной помощи прогноз такого состояния может быть относительно благоприятным.
Факторы риска
Существует несколько теорий о причинах, вызывающих пузырный занос при беременности, однако ни одна из них не объясняет процесс возникновения заболевания в полной мере. Статистически удалось точно определить лишь внешние признаки, повышающие вероятность развития аномалии:
- Возраст будущей матери. Вероятность молярной беременности возрастает, если пациентка младше 18 и старше 45 лет. В этом случае чаще встречается полная форма пузырного заноса.
- Случаи пузырного заноса в анамнезе. Единожды возникшая у женщины патология повышает риск повторного развития примерно вдвое, два и более случая – еще в 15-20 раз.
- Повторные аборты и выскабливания. Прерывание беременности, особенно многократное, может вызвать отклонения в последующих зачатиях, в том числе и пузырный занос.
- Большое количество родов. Резерв яйцеклеток в организме женщины не безграничен, отчего при каждой последующей беременности риск аномалии повышается.
- Национальность. Согласно статистике, у жительниц азиатских стран случаи пузырного заноса встречаются в полтора-два раза чаще.
- Выкидыши в анамнезе. Вероятность молярной беременности после самопроизвольного аборта повышается.
- Недостаток витамина А в организме будущей матери. Витаминный статус – еще одна важная составляющая успешной беременности, поскольку недостаток питательных веществ является одной из основных причин осложнений.
Важно! Совпадение двух и более пунктов из предложенных является поводом для тщательного медицинского обследования перед запланированным зачатием – такой подход позволит свести вероятность осложнений к минимуму.
Симптомы развивающейся патологии
Распознать пузырный занос самостоятельно довольно сложно, особенно на ранних сроках – признаки аномалии маскируются под обычные изменения в организме, характерные для нормальной беременности.
Как правило, чем больше срок «интересного положения» тем очевиднее становится наличие патологии.
Однако диагностировать пузырный занос лучше как можно раньше – своевременное выявление болезни позволит минимизировать негативные последствия для организма женщины.
Беременных женщин должны насторожить следующие симптомы:
- Усилившийся токсикоз. Хотя тошнота, утренняя рвота, слабость и другие признаки токсикоза могут присутствовать и при нормальном течении беременности, их резкое и немотивированное усиление могут подсказать женщине, что что-то идет не так. Причиной тому является резко развивающаяся во время пузырного заноса анемия, которая вызывает состояние, напоминающее сильный токсикоз.
- Отсутствие шевелений, толчков и других проявлений плода. Этот признак является актуальным только при поздней диагностике молярной беременности, поскольку на ранних сроках проявления активности эмбриона в любом случае не заметы для матери. Однако после двадцатой недели отсутствие первых шевелений должно стать поводом для срочного обращения к врачу.
- Выделения с мелкими белесыми пузырьками. Их размер довольно мал, поэтому рассмотреть на белье специфические вкрапления крайне сложно. Тем не менее, при появлении подобных признаков следует пройти более детальное обследование.
- Большой размер матки. Несмотря на отсутствие эмбриона, матка продолжает увеличиваться и во время пузырного заноса. Однако разрастающиеся пузырьки быстро превысят размеры предполагаемого плода, отчего живот будет выглядеть крупнее, чем при нормальном течении беременности.
- Кровянистые выделения. Примеси крови во влагалищных выделениях – явный признак неблагополучия. Этот симптом может свидетельствовать о том, что в организме началось самопроизвольное изгнание патологических тканей, затронутых пузырным заносом.
- Скачки артериального давления. Гипертония часто встречается на поздних сроках беременности, однако в первом триместре повышение артериального давления – явный спутник патологии.
Кроме того, отклонения будут заметны и в общих анализах, которые регулярно сдает беременная женщина. В пробах мочи могут появиться молекулы белка, косвенно свидетельствующие о развитии пузырного заноса. Поводом для беспокойства станет также нетипично высокий уровень ХГЧ – при молярной беременности уровень хорионического гонадотропина вдвое выше нормы для предполагаемого срока.
Диагностика пузырного заноса
Подтвердить или опровергнуть пугающий диагноз можно только при тщательном обследовании у ведущего специалиста.
В первую очередь проводится визуальный осмотр и пальпация матки – при молярной беременности она становится неоднородно плотной, увеличенной в размерах.
Однако ультразвуковое исследование даст более полную и достоверную картину: при пузырном заносе вместо неразвившегося эмбриона в матке будут наблюдаться мелкозернистые ткани (т.н. симптом «снежной бури»), а на стенках появится характерная бугристость.
Подтверждающими анализами при постановке диагноза является определение ХГЧ крови, коагулограмма и общий анализ мочи. При выявлении патологии потребуется также проведение рентгенографии, КТ или МРТ для исключения метастазов.
Лечение молярной беременности
Лечить пузырный занос придется в несколько этапов. Первоначально необходимо очистить организм женщины от патологических тканей. Для этого проводится вакуум-аспирация (на ранних сроках) либо выскабливание матки.
На сроке более 20 недель требуется искусственная стимуляция родовой активности синтетическими гормональными препаратами, поскольку очистить матку через влагалище довольно сложно.
Если медикаментозное родовозбуждение не дает желанного результата, проводится кесарево сечение.
Биологический материал, полученный в результате операции, в обязательном порядке подвергается лабораторному исследованию. Такая процедура позволяет подтвердить диагноз и определить тип и особенности пузырного заноса.
Чтобы убедиться в благоприятном исходе лечения, пациентке придется на протяжении полугода регулярно сдавать анализы крови для определения уровня ХГЧ, проходить рентгенологическое и ультразвуковое исследование. Нетипично высокий уровень хорионического гонадотропина может свидетельствовать об озлокачествлении процесса, подтвердить или опровергнуть которое позволят УЗИ и КТ.
При обнаружении метастазов или росте титра ХГ после оперативного вмешательства потребуется химио- и лучевая терапия, позволяющая устранить разросшиеся опухоли или минимизировать их количество и размер. Длительность и особенности лечения будут зависеть от клинической картины и степени метастазирования, однако в большинстве случаев грозное на первый взгляд осложнение имеет благоприятный прогноз.
Клинические рекомендации после пузырного заноса
Вопрос о том, что делать после молярной беременности, должен решаться совместно с лечащим врачом. В большинстве случаев после полного излечения женщина может забеременеть и родить здорового ребенка без малейшего риска.
Однако следует отложить последующую беременность как минимум на год (в случае, если лечение прошло успешно) – этого времени будет достаточно, чтобы организм полностью восстановился и подготовился к вынашиванию младенца.
В противном случае вероятность повторно развившейся патологии повышается в несколько раз, что может в итоге привести к куда более серьезным последствиям.
Грамотная диагностика и своевременно проведенное лечение может позволить женщине испытать счастье материнства даже после столь серьезного заболевания. Именно поэтому нужно внимательно относиться к самочувствию во время беременности и при малейших отклонениях обращаться к врачу!
Похожие посты
Источник: https://mamsy.ru/blog/puzyrnyj-zanos-pri-beremennosti-simptomy-i-lechenie/
Непузырный занос при беременности что это такое
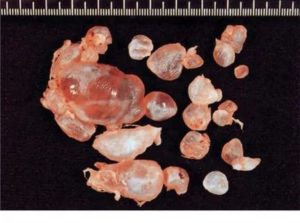
Погибшее плодное яйцо и непузырный занос — состояние, при котором плодное яйцо погибает, но продолжает оставаться в полости матки длительное время, иногда несколько месяцев. Чаще наблюдается у повторно беременных женщин, имеющих в анамнезе искусственные аборты.
Клиника
Основные симптомы: часто появляются кровянистые выделения, схваткообразные боли, которые потом прекращаются. Возможно длительное отсутствие этих симптомов. Субъективные признаки беременности исчезают. Величина матки меньше предполагаемого срока беременности, консистенция ее плотнее, чем при беременности.
В определенный срок беременная движений плода не ощущает. Часто плодное яйцо извергается из матки в период, долженствующий срокам родов. При гибели плода в первые месяцы беременности он рассасывается, при прерывании беременности в поздние сроки подвергается мацерации, мумификации, петрификации.
Плод уменьшается в размере, приобретая шаровидную или сплющенную форму, и замыкается в околоплодной гематоме.
При малых сроках беременности кровь пропитывает плодное яйцо, и содержимое матки превращается в кровяной занос, который затем выщелачивается и приобретает желтовато-глинистый оттенок, образуя занос мясистый.
Диагностика
На основании прекращения увеличения матки.
Лечение
Только кровотечение требует опорожнения матки. При присоединении инфекции назначаются средства, ускоряющие наступление выкидыша.
Принимая во внимание опасности, угрожающие женщине в связи с наличием задержавшегося плодного яйца и зависящие от инфекции в случае, если установлена гибель плодного яйца, следует опорожнить полость матки с назначением средств, стимулирующих сокращения матки и провоцирующих наступление выкидыша.
Погибшее плодное яйцо и непузырный занос (O02.0)
Патологическое плодное яйцо
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2017 2018 году.
С изменениями и дополнениями ВОЗ 1990-2018 гг.
Обработка и перевод изменений © mkb-10.com
Погибшее плодное яйцо, непузырный занос (лечение)
Погибшее плодное яйцо, непузырный занос
цели лечения: Своевременная диагностика плодного гибели яйца, комплексное
обследование пациентки, терапевтической выбор тактики, профилактика осложнений
нелегального сохранение, аборта репродуктивной функции пациентки, надежная
контрацепция принятием решения о тактике лечения точно необходимо определить
гестационный возраст на основании данных клинических (по дате первого дня последней
результатов) и менструации УЗ-исследования (B)[1, 2, 4].
Методом выбора лечения патологии данной является выскабливание стенок
полости под матки адекватным обезболиванием, так как задержка возможная остатков
плодного яйца увеличивает инфекционных риск осложнений и кровотечения [1, 2, 4].
Соскоб из полости должен матки быть подвергнут гистологическому исследованию [2].
С гистероскопии помощью проводят удаление полипов эндометрия и имеющейся
иссечение перегородки в полости матки. Необходимость в возникает лапаротомии
Препаратов для лечения нарушений генетических и хромосомных аномалий не
немедикаментозное Диета: лечение, богатая белками и витаминами, частое питание
дробное. Ограничение физической активности (увеличение отдыха времени) [3].
медикаментозное лечение: Схемы антибиотикотерапии проведении при операции
выскабливание стенок полости метронидазол (С)[4]:
матки 1 г. per rectum во время операции в доксициклином с сочетании 100
мг per os 2 раза в сутки (суток 7 всего после проведения выскабливания);
метронидазол 1 г. rectum per во время операции в сочетании с азитромицином 1 г.
однократно os per в день вмешательства.
Окситоцин 1 мл 2 раза в Надропарин;
сутки кальция — раствор для инъекций в наполненных предварительно
шприцах 2850 МЕ анти-Ха/0, 3мл; анти МЕ 3800-Ха/0, 4мл; 5700 МЕ анти-Ха/0, 6мл;
анти МЕ 7600-Ха/0, 8мл.
профилактические мероприятия (профилактика Профилактика):
1. осложнений невынашивания беременности
2. Профилактика инфекционных дальнейшее
Перечень основных и дополнительных медикаментов
основных Перечень медикаментов:
1. Метронидазол 1 г. суппозитории в сутки
2. 200 Доксициклин мг в сутки
3. Метронидазол 1 г
4. Азитромицин 1 г.
5. *Надропарин 2850 — кальция МЕ анти-Ха/0, 3мл; 3800 МЕ анти-Ха/0, 5700; 4мл МЕ
анти-Ха/0, 6мл; 7600 МЕ анти-Ха/0, Перечень.
8мл дополнительных медикаментов:
1. Преднизолон по 30-60 мг/сут.
2. кислота Ацетилсалициловая 75-225 мг/сут
Индикаторы эффективности нормализация:
лечения общего состояния пациентки;
нормализация данных лабораторных;
сохранение репродуктивной функции пациентки;
Погибшее плодное яйцо причины
Несостоявшимся выкидышем называют такое состояние, при котором при ультразвуковом исследовании определяется наличие пустого плодного яйца – анэмбриония.
Внутри такого плодного яйца не просматривается живой зародыш – он либо неправильно развился, либо потерял свою жизнеспособность в очень ранние сроки развития, однако организм беременной женщины на это не отреагировал вовремя, вследствие чего самопроизвольный выкидыш не состоялся.
Достоверно определить прекратившееся развитие эмбриона можно не ранее шестой недели беременности, поскольку до этого срока сердцебиение может не прослушиваться даже при нормальном его развитии.
Начало изгнания замершего плодного яйца из организма – всего лишь вопрос времени. При выявлении такого эмбриона женщине лучше провести чистку (выскабливание) матки, а не дожидаться начала кровотечения. Процедура выскабливания проводится врачом акушером-гинекологом в условиях больничного стационара.
Длительность чистки – несколько минут, выполняется она под общим наркозом. Проведение тщательного выскабливания матки приводит к ее сокращению, способствует предотвращению кровотечения и значительно снижает риск инфицирования матки после выкидыша.
После проведения чистки в профилактических целях женщине может быть назначен прием антибиотиков.
Источник: https://dermatologpro.ru/info/nepuzyrnyj-zanos-pri-beremennosti-chto-jeto-takoe/
Пузырный занос: симптомы и лечение
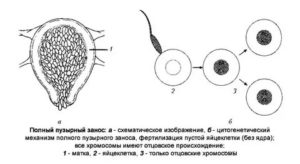
Пузырный занос — хромосомная аномалия плодного яйца, при которой волоски хориона перерождаются в пузыри с жидкостью внутри. Рост и нормальное развитие эмбриона при пузырном заносе невозможно. Встречается у 0,1-0,15% женщин.
Большинство медиков сходятся во мнении, что причинами патологии является неправильный набор хромосом. У плода присутствует двойной набор хромосом, переданных от отца.
Материнские — либо совсем отсутствуют, либо сконцентрированы в малом количестве. Потеря хромосом матери возможна при оплодотворении яйцеклетки сразу двумя сперматозоидами.
Другой возможный вариант — оплодотворение женской клетки, не имеющей в себе генетической информации, изначально «пустой».
В числе провоцирующих факторов:
- аборты с минимальным временным интервалом;
- внематочные беременности;
- множественные роды;
- ранний возраст беременной (до 18 лет);
- поздний возраст (от 35 лет);
- кровное родство между женщиной и отцом ребенка;
- недостаток витамина A и животных жиров в рационе;
- нарушения работы иммунитета.
Существует версия о вирусной и инфекционной причине пузырного заноса. В таких случаях заболевание ничем не отличается от течения нормальной беременности или вовсе проходит бессимптомно, что затрудняет его диагностику.
Классификация пузырного заноса
Независимо от причины, пузырный занос может быть двух видов.
Полный пузырный занос — с набором только отцовских хромосом. Состояние вызывает быструю гибель плода с последующим ростом пузырного заноса. Матка продолжает увеличиваться в размерах, есть вероятность перерождения клеток измененного хориона в онкологию.
Частичный пузырный занос — с одной материнской хромосомой и двумя отцовскими. Плод гибнет на 8-10 неделе после зачатия.
По форме течения различают простой и деструирующий пузырный занос. В случае простой формы заболевание не затрагивает стенки матки, орган не повреждается. При инвазивной орган разрушается, что влечет за собой большой риск внутреннего кровотечения.
Признаки пузырного заноса
Основной симптом этой патологии — выделение из половых путей темно-красной жидкости с частицами тканей пузырьков заноса. Выделения происходят нерегулярно с низкой интенсивностью. При первых признаках такого кровотечения женщине требуется срочная госпитализация и хирургическое вмешательство. При отсутствии медицинской помощи велик риск летального исхода из-за внутреннего кровотечения.
Второй симптом пузырного заноса — отсутствие симптомов беременности при росте живота. При прослушивании не обнаруживается сердцебиение, на УЗИ не просматривается движение. Результаты анализов показывают превышение нормы гормона ХГЧ в крови.
Могут свидетельствовать о пузырном заносе:
- сильный токсикоз с обильной рвотой;
- развитие печеночной недостаточности;
- усиленное слюноотделение;
- похудание при привычном рационе;
- гестоз (состояние, которое характеризуется поздним токсикозом, отеками, повышенным артериальным давлением, наличием белка в результатах анализов мочи;
Гестоз может стать причиной осложнения в родах, смерти матери или ребенка).
- эклампсия (синдром дисфункции внутренних органов с признаками сбоев работы ЦНС, такое состояние становится причиной нарушения связи мать-плацента-плод);
- боли в животе;
- общая слабость;
- быстрый рост живота, опережающий сроки беременности.
Диагностика пузырного заноса
Диагноз ставится после гинекологического осмотра, анализа крови на ХГЧ и УЗИ матки. При осмотре шейка матки выглядит припухлой. Анализ показывает многократное превышение гормона в крови пациентки. При сканировании признаки жизнедеятельности эмбриона отсутствуют — он не шевелится, не бьется сердце.
Лечение пузырного заноса
Врач может выбрать выжидательную тактику. Примерно у половины женщин пузырный занос выходит из матки самостоятельно. Речь идет о неинвазивной простой форме заболевания. Если предпосылок к выходу простого заноса нет или форма заболевания инвазивная, показана операция.
- Чаще всего назначается вакуум-аспирация — удаление пузырного заноса из полости матки путем высасывания вакуумным аппаратом. Операция требует местной анестезии, общий наркоз применяется редко. Шейка матки приоткрывается расширителем, в нее вставляют трубку, через которую втягивается воздух. Под отрицательным давлением клетки пузырного заноса извлекаются.
- Иногда требуется кюретаж — выскабливание матки медицинским инструментом, называемым кюреткой. Чаще всего женщине дают общий наркоз, после чего раскрывают шейку матки и выскабливают полость органа, захватывая верхний слой эндометрия и занос. Такая операция требуется при недостаточной эффективности вакуумного удаления и очень больших размерах новообразования.
- В редких случаях назначается гистерэктомия — удаление заноса вместе с маткой. Требуется при инвазивном заносе на поздней стадии.
После операции
После удаления пузырного заноса полученный материал направляют на гистологическое исследование. Возможно направление женщины на другие анализы на онкологию. При подозрениях на метастазы, назначается рентгенологическое исследование головного мозга, легких и других органов.
Как меняется ХГЧ после операции
В норме количество этого гормона начинает постепенно уменьшаться сразу после удаления. Через 8-12 дней он достигает нормы для женщин вне беременности. Если после операции показатели ХГЧ не приходят в норму, требуется новое обследование. Есть вероятность распространения опухолевых клеток на другие органы.
Лечение после пузырного заноса
Несколько месяцев показано интенсивное врачебное наблюдение. Раз в неделю проводятся анализы для контроля гормонального фона и работы внутренних органов. Несколько раз потребуется пройти УЗИ малого таза и осмотры в гинекологическом кресле. В случае, когда гистологический анализ подтверждает наличие раковых клеток, требуется курс химиотерапии.
Прогноз после пузырного заноса
Успешно вылеченная патология — не препятствие и не противопоказание для нормальной беременности в будущем. У многих женщин после удаления патологии появляются здоровые дети. Однако перед планированием беременности следует выждать несколько месяцев из-за небольшой вероятности отсутствия эффекта лечения.
Профилактика пузырного заноса
Специальных мер профилактики этой патологии не разработано. Врачи рекомендуют осознанно планировать беременность, избегать абортов и частых родов.
После наступления беременности своевременно встать на учет у гинеколога и вовремя проходить назначенные обследования. Отказаться от алкоголя, курения и наркотических веществ до запланированного зачатия.
За три месяца до попыток зачатия начать прием фолиевой кислоты, продолжать прием в течение всего первого триместра.
Количество прочтений:
Источник: https://ginekologi-msk.ru/info/zabolevaniya/puzyrnyy-zanos/





