Инфекции у новорожденных: причины, последствия, лечение

Как радуются родители, когда роды проходят спокойно, без всяких осложнений и маленький человечек рождается здоровым. И, кажется, что больше ничего не сможет омрачить радость от рождения.
Но проходит каких-то пару дней и состояние здоровья новорожденного резко ухудшается. Малыш частенько срыгивает пищу, он вял, пропадает аппетит, и нет увеличения в весе.
Все это может являться последствием так называемых внутриутробных инфекций у новорожденных. Что же это такое?
Как показывает врачебная практика, в человеческом теле всегда имеются микроорганизмы, являющиеся возбудителями всевозможных болезней. И если мужчина заразившись ими отвечает только за самого себя, то с представительницей прекрасного пола сложнее.
К тому же если она в момент заражения находится в интересном положении. В этом случае существует реальный риск заразить свое дитя еще во время нахождения его в утробе. Возможными путями заражения являются: общий кровоток мамы с ребенком, случайное проглатывание плодом околоплодных вод.
Нередко инфицирование происходит во время процесса родов.
От того, какой возбудитель явится причиной заражения материнского организма, таким и будет заболевание малыша. По словам врачей, недуг вызывают:
- Вирусы герпеса, краснухи, гриппа, цитомегалия;
- Бактерии – стрептококки, палочка кишечная, трепонема бледная, хламидии;
- Простейшие (токсоплазма);
- Грибы.
Наличие у будущей мамочки следующих факторов приведет к увеличению риска заражения новорожденного:
- Здоровье женщины подорвано различными недугами с хроническим характером;
- На женский организм влияют множества негативных факторов типа перебора с курением и алкоголем и занятость на вредном производстве;
- Постоянные стрессы на протяжении всей беременности;
- Мамочка страдает хроническими недугами мочеполовой системы.
В медицинской среде заболевания новорожденного полученные им во время нахождения в утробе родительницы свели в одну группу и дали им общее название – TORCH. Этому послужило то обстоятельство, что, несмотря на то, что возбудители разные, проявление болезней имеют одинаковые характеристики. Сия абракадабра расшифровывается довольно просто:
Т – токсоплазмоз;
О – others. Под этим имеются в виду практически все недомогания инфекционного характера;
R – это краснуха. На латыни rubella;
С – цитомегаловирусная инфекция новорожденного;
Н – герпес.
От того, на каком сроке произошло заражение, проявится степень влияния инфекции на дальнейшее развитие малыша;
- До двенадцати недель – заражение на таком раннем сроке часто приводит к тому, что происходит самопроизвольное прерывание или же в дальнейшем развитие маленького пройдет с большими пороками;
- Инфицирование произошло в срок между 12 и 28 неделями – обычно на таком сроке заражение приведет к задержке развития. Последствием этого будет то, что новорожденный родится с недостатком веса;
- Инфицирование после 28 недель опасно тем, что оно оказывает свое негативное влияние на вполне сформированные органы дитя. Под удар попадают в первую очередь головной мозг, сердце, печень и легкие. То есть все жизненно необходимые органы.
Наиболее частые внутриутробные инфекции
Статистика показывает, что в этот список входят следующие инфекции по мере убывания:
- Токсоплазмоз;
- Цитомегаловирус;
- Стафилококковая инфекция.
Рассмотрим их более подробно:
- Токсоплазмоз принято считать самой неприятной из списка. По сути это паразиты из простейших и их разносчиками являются всем знакомые и родные кошки, грызуны и птицы. Заражение происходит следующим образом – человек употребляет инфицированную пищу или же зараза попадает внутрь через царапины и укусы животных. Последствия довольно тяжелы: рождение мертвого ребенка, выкидыш. Врожденные менингит, энцефалит, желтуха. Также могут быть проблемы со зрением и головным мозгом (гидро- и микроцефалия). Благо, что современные меры по профилактике и лечению токсоплазмоза более чем на 60 % уменьшают риск;
- При цитомегаловирусной инфекции заражение происходит в основном во время нахождения маленького внутри матери, реже во время родового процесса. Заражение для самой женщины проходит практически бесследно, но вот у новорожденного проявление заражения достаточно яркое. Всему виной является слабость иммунной системы матери. Именно это позволяет вирусу поразить плод. Радует только одно – данная инфекция мало влияет на итоговое развитие детского организма. И только потому использование медикаментов рекомендуется только в одном случае – жизнь маленького находится под угрозой. Более опасным признано заражение плода и мамы родственным цитомегаловирусу вирусом герпеса. Если заражение им было обнаружено еще на стадии беременности, то беременную ожидает кесарево сечение, никаких самостоятельных родов. Если при этом вирус успел поразить плод, то после рождения ребенка ожидает специализированная терапия,целью которой будет являться минимализация негативного воздействия герпеса на нервную систему малыша;
- Стафилококковая инфекция это не просто какая-то отдельная инфекция. Это целая группа гнойно-воспалительных заболеваний. Причем в зону поражения попадает все: от слизистых до систем ЦНС и внутренних органов. Заражение происходит как внутри утробы,так и во время процесса родов. Немалая часть инфицирования происходит и после родов через контакты с грязным бельем, предметами обихода, от рук мамочки и больничных работников. Мать может заразить ребенка и в процессе кормления через молочко (если у нее сосочки покрыты трещинками или имеется мастит).
Стафилококковую инфекцию специалисты в свою очередь делят на два типа:
- Гнойно-воспалительные процессы с локальным характером;
- Инфекция генерализованная или сепсис.
Наиболее опасным для ребенка является золотистый стафилококк. О том, что его возбудитель имеется в детском организме можно узнать по гнойничкам на коже. Сюда же можно отнести и гнойное воспаление пупочной ранки. Последствия стафилококковой инфекции довольно тяжелы, вплоть до токсикологического шока. Поэтому, как только появятся первые признаки, необходимо сразу обратиться в медучреждение.
Кто входит в группу риска
Детскими врачами давно уже составлен список тех, кто входит в так называемую группу риска. В этот же список кроме живых лиц медики включили и субъективные причины. Вот список:
- Мамочки с ранее рожденными детишками. Учащиеся школ и воспитанники дошкольных учреждений;
- Работники садиков и школ;
- Медработники, работающие непосредственно с детьми;
- Беременные дамы, у которых имеются воспалительные заболевания с хроническим течением болезни;
- Те женщины, у которых были неоднократные аборты по медицинским показателям;
- Женщины, у которых уже рождались инфицированные дети;
- Те женщины, у которых в прошлом были дети или беременность с пороком развития плода и гибелью плода внутриутробно;
- Околоплодные воды отошли задолго до родов.
Беременная должна обратиться к медикам, как только почувствует у себя следующие симптомы:
- Резкий подъем температуры;
- Лимфоузлы увеличились и стали болезненными на ощупь;
- Кожные покровы внезапно покрылась сыпью;
- Появилсякашель, одышка;
- Сопливость, слезотечение;
- Суставы опухли и болят при движении.
Необязательно, что все эти признаки опасны для маленького. Но они обязательны для обращения к медикам. Лучше перестраховаться, чем потом долго и трудно лечиться.
Профилактические меры
Давно уже известно, что любой недуг лучше всего предотвратить, чем потом заниматься лечением. TORCH инфекции не являются исключением. Профилактические меры делятся на два типа: до зачатия и беременность.
Меры до
В первую очередь это сдача всех анализов на наличие иммунитета к заболеваниям, входящим в список внутриутробных. Если анализы покажут, что в титрах имеется такой показатель как IqG, то это скажет о том, что организм женщины обладает необходимыми антителами.
Если же такого не имеется, то это означает только одно – организм женщины открыт для инфицирования. Поэтому если планируется беременность, то ей необходимо предварительно привиться от краснухи.
Дабы избежать токсоплазмоза, можно временно до родов удалить из дома всех животных и обследоваться вместе с партнером на предмет заражения герпесом и цитомегаловирусом.
Если же показатель IqG очень высок, то это говорит о том, что в женском организме имеется острая инфекция. И перед тем как запланировать рождение малыша, нужно полностью пролечиться.
Профилактика во время
А вот если в анализах беременной окажется титр IqG, то здесь уже однозначно указывает на инфицирование женского организма. В теории это означает: будущий малыш также находится в опасности. И чтобы исключить это, будущей маме необходимо сдать некоторые дополнительные анализы, по которым можно определить состояние плода и выработать свои действия далее.
https://www.youtube.com/watch?v=RSAT8cDg7x0
И следить за своими контактами.
Процесс лечения
Если инфицирование выявлено в период беременности, это не повод опускать руки. Недуг прекрасно лечится антибиотиками. Здесь первенствуют представители пенициллиновой группы.
Ведь, несмотря на их почтенный «возраст» среди антибиотиков, они до сих пор являются одними из самых эффективных препаратов при лечении вирусной инфекции.
Тем более, что они практически безопасны для здоровья малыша.
Одновременно с ними активно применяются антимикробные препараты. Их использование часто спасает жизнь ребенка, к тому же ослабляет негативные последствия.
При вирусном поражении лечение довольно таки трудный процесс, но если приступить к нему своевременно, то последствия можно предупредить. Но если они уже сформировались, то противовирусные препараты бесполезны.
В таком случае часто на помощь приходят оперативные методы. В случаях катаракты или ВПС ребенок получит шанс прожить дальнейшую жизнь самостоятельно, с минимум посторонней помощью.
Нередко возникает ситуация, когда таким детям много лет спустя понадобятся слуховые приборы.
Уже говорилось выше, острый герпес с высыпаниями на половых губах матери однозначно является показанием к кесареву сечению. В остальных случаях естественным родам ничего не мешает.
Источник: https://mirgrudnichka.ru/zdorove-i-lechenie/vnutriutrobnye-infektsii-u-grudnichkov.html
Внутриутробные инфекции. Причины возникновения и профилактика
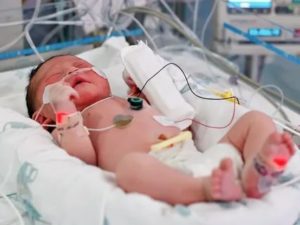
В медицинской практике, под внутриутробной инфекцией понимается целая группа болезней плода и новорожденного, которые развиваются вследствие инфицирования в дородовом периоде или непосредственно в родах.
Подобные инфекции могут спровоцировать гибель плода, самопроизвольный аборт, задержку в росте и развитии плода, поражение его центральной нервной системы.
В акушерской практике, проблема внутриутробных инфекций до сих пор актуальна и является сложной, требующей использования многих методов исследования на разных сроках беременности, и сложного лечения.
Что такое внутриутробные инфекции и основные причины их возникновения
Статистика показывает, что около 10% новорожденных подвержены внутриутробному инфицированию, и должна быть выяснена основная причина их возникновения.
Как правило, основной источник инфекции – сама мать, а инфекция может передаваться через околоплодные воды, через плаценту, аспирационным или контактным путями.
Как правило, основной причиной инфицирования будут именно вирусные агенты, например, вирусы краснухи, герпеса, цитомегаловирус, гепатит В и С, ВИЧ и др.
В периоде от начала родов до их логического завершения, причиной инфицирования будут микробы родовых путей, а степень и характер последующих проявлений, будет зависеть от состава микрофлоры родовых путей матери. Среди наиболее вероятных инфекций, будут стрептококки, энтеробактерии, синегнойные палочки, протей.
Есть женщины из группы риска, у которых вероятность развития внутриутробных инфекций будет выше. Это женщины с отягощенным акушерско-гинекологическим анамнезом, с осложнениями беременности, с угрозой ее прерывания и инфекциями у матери. Риск инфицирования уже после рождения повышен у недоношенных малышей.
На степень тяжести клинических симптомов будут влиять срок инфицирования и конкретный вид возбудителя. В случае, если инфицирование происходит на сроке 8 – 10 недель внутриутробного развития, беременность чаще заканчивается самопроизвольным абортом.
Внутриутробное инфицирование на сроке до 12 недель гестации, может стать причиной мертворождения или формирования сложных пороков развития. Внутриутробное инфицирование плода во втором и третьем триместре, заканчивается поражением отдельных органов либо развитием генерализованной инфекции.
Виды внутриутробной инфекции
Все виды инфекций, принято классифицировать на три типа:
• Вирусные, например, гепатиты, герпес, краснуха, ОРВИ, энтеровирус и др.;
• Бактериальные, например, туберкулез, сифилис, сепсис и др.;
• Паразитарные или грибковые – микоплазма, токсоплазма, молочница и др.
Для диагностики конкретной инфекции, в клинической практике используются различные виды лабораторной диагностики, например, ПЦР – и TORCH –анализ, позволяющий выявить ряд наиболее опасных и типичных инфекций, угрожающих беременности.
Как проявляется внутриутробная инфекция?
Наличие внутриутробной инфекции может быть заподозрено уже во время родов, когда начинают изливаться мутные околоплодные воды, загрязненные меконием и с неприятным запахом. Сказать о наличии инфицирования может и состояние плаценты.
У рожденных детей часто диагностируется гипоксия, вплоть до асфиксии, увеличенная печень, пороки развития, микро- и гидроцефалия.
Практически с самого рождения у ребенка отмечается желтуха, появляется красная сыпь, похожая на розеолезную, отмечается судорожный синдром, респираторные расстройства.
В первые дни после рождения нередко диагностируется пневмония, миокардиты, анемии, геморрагический синдром.
При инструментальном исследовании у новорожденного обнаруживается катаракта, глаукома, врожденные пороки сердца, кисты и кальцификаты в головном мозге.
В дальнейшем, новорожденные часто и обильно срыгивают, характерна мышечная слабость, угнетенное состояние центральной нервной системы.
В последующем этапе, после длительного инкубационного периода, могут развиваться поздние менингиты, энцефалиты и остеомиелит (микробно-гнойное воспаление костей). Кроме общих симптомов, для каждой инфекции будут характерны конкретные симптомы и последствия.
Врожденный токсоплазмоз
Внутриутробное поражение плода токсоплазмой становится причиной тяжелых последствий – задержка развития, врожденные пороки развития головного мозга, глаз, сердца.
После рождения ребенка, в остром периоде инфекции, основные симптомы – лихорадка, желтуха, отечный синдром, геморрагия, судороги, нефриты и пневмония.
К поздним осложнениям врожденного токсоплазмоза относят олигофрению, эпилепсию или слепоту.
Врожденная краснуха
Внутриутробное поражение вирусом плода может возникнуть, только если женщина перенесла краснуху в это время. Риск заражения и его последствия будут напрямую зависеть от срока беременности.
До 8 недель беременности, риск инфицирования составляет 80% и заканчивается (чаще) самопроизвольным абортом. Во втором и третьем триместре вероятность инфицирования существенно ниже от 10 – 3%.
Но детки рождаются раньше положенного срока, с низким весом, геморрагической сыпью и длительной желтухой. Классическими проявлениями краснухи будет триада симптомов:
• Поражение глаз;
• Открытый артериальный проток;
• Поражение слухового нерва.
Врожденная герпетическая инфекция
Внутриутробная герпес-инфекция может протекать в разных формах:
• Генерализованная – с выраженным токсикозом, респираторными синдромами, желтухой, пневмонией и геморрагическим синдромом.
• Неврологическая форма характеризуется проявлениями энцефалита и менингоэнцефалитом.
• слизисто-кожная – везикулярная сыпь на коже, слизистых оболочках.
Внутриутробная герпес-инфекция приводит к формированию пороков развития – микроцефалия, ретинопатия, гипоплазия конечностей. К числу поздних осложнений врожденного герпеса относят глухоту, слепоту, задержку психомоторного развития.
Опасной, герпетическая инфекция для течения беременности и плода, может быть только в случае, если инфицирование матери произошло именно в этот период, что к счастью, бывает крайне редко. Как правило, к моменту беременности, в крови матери уже есть антитела, которые защищают плод от инфицирования.
Лечение и профилактика внутриутробной инфекции
Основные принципы лечения сводятся к назначению иммуно-, противовирусной и антибактериальной терапии. Но всегда легче предупреждать внутриутробную инфекцию, чем заниматься ее лечением.
Главное правило профилактики – подготовка к беременности, лечение и профилактика заболеваний, передающихся половым путем, исключение контакта беременной с потенциальными больными.
Женщины из групп риска заслуживают особого и пристального внимания.
Все женщины, которые ранее не болели краснухой, должны пройти курс вакцинопрофилактики, не позднее, чем за 3 месяца до момента оплодотворения. Иногда, наличие внутриутробных инфекций может стать показанием для прерывания беременности.
Источник: https://zen.yandex.ru/media/id/5d402dee14f98012274af5a3/vnutriutrobnye-infekcii-prichiny-vozniknoveniia-i-profilaktika-5d405f82a660d7236d1749a6
Послеродовые инфекционные заболевания: основные причины и лечение
Послеродовые инфекционные заболевания представляют собой целую группу инфекционных патологий, которые начинают развиваться в течение шести-семи недель после родов. Данные болезни неразрывно связаны с родами. В эту группу можно включить следующие категории заболеваний:
- Раневые инфекции.
- Септические инфекции.
- Инфекции органов малого таза.
При диагностировании заболеваний данного вида основное значение заключается в сроках их развития и связи с родовым процессом, состоянии периферической крови, данные УЗИ, бактериологического исследования, гинекологического осмотра.
Лечение инфекционных заболеваний, развивающихся после родов, предполагает использование инфузионной, иммуностимулирующей, антибактериальной терапии и другие способы лечения в зависимости от специфики патологии и рекомендаций врача.
Зачастую наблюдается развитие послеродовых гнойно-воспалительных заболеваний, которые с патогенетической точки зрения обусловлены родовым процессом и беременностью в целом.
Они включает в себя раневые, разлитые, генерализированные инфекции и инфекции, ограниченные полостью малого таза.
Подобные осложнения у женщины могут развиваться непосредственно после родов и до окончания 6-7 недели периода после родового процесса.
Эти патологии, в зависимости от страны проживания, встречаются в 5-10% случаев. Именно септические заболевания являются наиболее актуальными проблемами современного акушерства и сферы гинекологии в целом, потому что они зачастую становятся причиной материнской смертности.
Причины возникновения послеродовых инфекций
Послеродовые инфекции возникают на фоне проникновения патогенных микроорганизмов через раны, которые неизбежно формируются во время родового процесса:
- Травмы промежности, шейки матки, влагалища.
- Внутренняя поверхность матки.
- Рубец, образовавшийся из-за кесарева сечения и другие виды травм.
Микробные агенты могут проникать в рану извне (через руки врачей, инструменты, одежду, предметы гигиены) или же из эндогенных очагов, потому что из-за родов зачастую активизируется условно-патогенная микрофлора в организме женщины.
Если инфекция была вызвана условно-патогенной микрофлорой молодой мамы, то болезнь наверняка будет связана с аэробными бактериями (стафилококк, энтерококк, протей), но могут встречаться и анаэробные бактерии. Особое внимание при этом уделяется специфическим возбудителям вроде грибковых инфекций, хламидий, микоплазм.
Велика вероятность возникновения послеродовых инфекционных заболеваний у тех рожениц, которые имели определенные проблемы во время беременности (токсикоз, анемия, пролонгация родов, ранее отхождение вод, кровотечения) и экстрагенитальные заболевания (диабет, туберкулез, ожирение).
Среди эндогенных факторов, которые вполне могут стать причиной возникновения инфекционного процесса в родовых путях, можно отнести кольпиты, вульвовагиниты, тонзиллит, синусит у роженицы.
Если произошло инфицирование высоковирулентной патогенной микрофлорой и у роженицы наблюдаются ослабленные иммунные механизмы, то инфекционный процесс может распространиться различными путям за пределы изначального очага инфекции.
Классификация послеродовых инфекционных заболеваний
Вне зависимости от разновидности, каждое послеродовое инфекционное заболевание прогрессирует в четыре этапа:
- На первом этапе наблюдается развитие местной инфекции, которая не распространяется за зону раневого повреждения кожного покрова или слизистой оболочки (повреждение стенок матки, влагалища, нагноение швов после кесарева сечения) Лечение заболевания на данном этапе является наиболее эффективным.
- На втором этапе можно говорить о полноценной послеродовой инфекции, которая уже выходит за область раневого повреждения. При этом распространение инфекции ограничивается зоной малого таза. Здесь можно выделить следующие виды заболеваний: параметрит, тазовый тромбофлебит, метроэндометрит и другие).
- На третьем этапе отмечают разлитую послеродовую инфекцию (развивающийся тромбофлебит, перитонит).
- На четвертом этапе можно говорить о генерализованной септической инфекции (сепсис, токсический шок).
При этом врачи зачастую диагностируют лактационный мастит, который не принято относить к какому-то одному этапу.
Сложность заболевания и общая тяжесть состояния молодой мамы при развитии послеродовой инфекционной патологии во многом будет зависеть от вирулентности микрофлоры и специфики проникшего макроорганизма. В связи с этим, болезнь может иметь легкий и быстропроходящий характер, либо тяжелую форму с определенной вероятностью летального исхода.
Основная симптоматика послеродовой инфекции
Тип проявляющихся симптомов будет зависеть также о специфики инфекционного заболевания и особенностей организма женщины. Можно выделить несколько наиболее распространенных видов инфекций, которые зачастую развиваются в организме женщин после родовой деятельности.
- Послеродовая язва. Достаточно распространенный вид патологии, развитие которого происходит на фоне инфицирования повреждений кожного покрова и слизистой оболочки в области шейки матки, влагалища, промежности. При развитии этого заболевания наблюдаются, как правило, исключительно местные симптомы, причем общее состояние женщины не нарушено и нет высокого повышения температуры. Но роженицу будут беспокоить боевые ощущения, зуд, дизурические симптомы. Диагностика этой болезни возможна сразу после осмотра врачом родовых путей пациентки: язва будет иметь очерченные границы, небольшую отечность, гиперемию, кровоточивость при контакте.
- Послеродовой эндометрит. Наверное, наиболее часто встречаемый вид инфекции в период после родов. Выделяется сразу несколько форм этой патологии: типичная, стертая, абортивная, после кесарева сечения. В традиционном варианте манифестация заболевания начинается на 4-5 день после родовой деятельности с увеличения температуры тела до 38,5-39 градусов. Также наблюдается болезненность матки при осмотре, выделения гнойного характера с неприятным запахом из цервикального канала. Для врачей данная болезнь не вызывает особых сложностей при диагностике и лечении, поэтому, в большинстве случаев, пациенткам сразу приписывается лекарственная терапия.
- Послеродовой параметрит. Развитие этого заболевания обычно начинается к концу второй недели после родов, когда инфекционный процесс начинает переходить в зону околоматочной клетчатки. Клинические симптомы проявляются ознобом, длительной фебрильной лихорадкой, интоксикацией. Пациентка жалуется на болевые ощущения в области подвздошной зоны, их иррадиацию в крестец и поясницу. Отсутствие адекватного лечения приведет к тому, что инфильтрат начнет рассасываться или произойдет его нагноение с образованием абсцесса. Гнойник также может самопроизвольно вскрыться во внутренние органы.
- Послеродовой тромбофлебит. Достаточно опасная категория заболеваний, потому что при их развитии обязательно затрагиваются глубокие и поверхностные вены. При затрагивании глубоких вен высока вероятность возникновения метротромбофлебита вен таза и нижних конечностей. Проявление заболевания наблюдается на вторую-третью неделю после родов. К основным симптомам можно отнести продолжительную лихорадку, учащение пульса, болевые ощущения в ногах, отечность бедра, голени, лодыжек, цианоз нижних конечностей. При развитии метротромбофлебита будет наблюдаться субинволюция, тахикардия до 100 уд/мин.
- Послеродовой пельвиоперитонит. При этом заболевании наблюдается сильный воспалительный процесс в области брюшины малого таза. Патология может начать развиваться уже на 3-4 сутки после родов. Симптоматика весьма характерная: резкие болевые ощущения внизу живота, метеоризм, быстрое повышение температуры тела до 39-40 градусов, рвота, проблемы с дефекацией, напряженность передней брюшной стенки, увеличенные размеры матки.
Диагностика послеродовых инфекционных заболеваний
На возникновение послеродовой инфекционной патологии будут оказывать симптомы инфекционного гнойного воспаления в зоне родовой раны или в органах малого таза. Также врачами рассматриваются общие септические реакции, которые проявляются в первые недели после родов.
Заподозрить развитие заболевания врач может после зрительного осмотра родовых путей и влагалищного исследования. В подобных ситуациях специалист обнаружит медленное сокращение матки, болезненность, инфильтраты в области малого таза, выделения с неприятным запахом из половых путей и другие характерные признаки.
При наличие подобных симптомов молодую маму обязательно направят на гинекологическое ультразвуковое исследование. Если врач подозревает тромбофлебит, то проводится допплерография и УЗДГ вен. Также возможно проведение гистероскопии при эндометрите. В ряде случаев используются лучевые диагностические методы.
Чтобы идентифицировать инфекционные агенты, выполняется бактериологический посев выделяемого половых путей. Гистология последа поможет в обнаружении признаков воспалительного процесса и, как следствие, повышенную вероятность возникновения инфекционной патологии.
Лечение
Терапия послеродовых инфекционных заболеваний может носить местный или общий характер. Местные процедуры подразумевают обработку поврежденных мест кожного покрова и слизистой оболочки антисептическими составами, мазями, вскрытие при нагноении, удаление некротических тканей, использование протеолитических ферментов.
При диагностировании послеродовой эндометрита выполняются вакуумные аспирации или кюретаж, расширяется цервикальный канал, проводится аспирационное промывное дренирование. Если абсцесс формируется в области параметрия, то он вскрывается через влагалище.
Также обязательно врачами выбираются наиболее подходящие и безопасные антибактериальные препараты, которые будут воздействовать на возбудителей наиболее эффективно.
Введение антибиотиков может быть внутримышечным или внутривенным. В момент лечения обязательно прерывается грудное вскармливание.
Для нормализации водно-солевого баланса и дезинтоксикации применяются инфузии белковых, солевых, коллоидных растворов.
Если инфекция имеет стафилококковое происхождение, то для увеличения иммунологического ответа используются специальные препараты (гамма-глобулин, анатоксин). При рисках возникновения тромбоза назначаются тромболитики, антикоагулянты. При проведении общего лечения применяются витамины, антигистаминные лекарственные средства.
В реабилитационный период пациентке может быть назначено прохождение различных процедур: ультразвуковые исследования, УВЧ- и УФО-терапия, лазерная терапия, электрическая стимуляция матки и другие физиотерапевтические процедуры.
Если медикаментозные методы лечения не привели к улучшению состояния и излечению, то обязательно проводится хирургическое вмешательство. Оно может предполагать даже удаление матки. При развитии тромбофлебита выполняется тромбэктомия, флебэктомия. Своевременное лечение практически в каждом случае позволит остановить последующее развитие инфекционного процесса.
Источник: https://beremennostnedeli.ru/rody/posle-rodov/poslerodovye-infekcionnye-zabolevaniya-osnovnye-prichiny-i-lechenie.html
Послеродовые инфекции

Послеродовые инфекции – группа заболеваний инфекционной этиологии, развивающихся в течение 6-ти недель после родов и непосредственно связанных с ними. Включают в себя локальные раневые инфекции, инфекции органов малого таза, генерализованные септические инфекции.
В диагностике послеродовых инфекций первостепенное значение имеет время их развития и связь с родами, картина периферической крови, данные гинекологического осмотра, УЗИ, бактериологического исследования.
Лечение послеродовых инфекций включает антибиотикотерапию, иммуностимулирующую и инфузионную терапию, экстракорпоральную детоксикацию, санацию первичного очага и др.
Послеродовые (пуэрперальные) инфекции — гнойно-воспалительные заболевания, патогенетически обусловленные беременностью и родами.
Включают в себя раневые инфекции (послеродовые язвы, эндометрит), инфекции, ограниченные полостью малого таза (метрит, параметрит, сальпингоофорит, пельвиоперитонит, метротромбофлебит и др.
), разлитые инфекции (перитонит, прогрессирующий тромбофлебит) и генерализованные инфекции (септический шок, сепсис). Временные рамки, в течение которых могут развиваться данные осложнения — от момента выделения последа до окончания шестой недели послеродового периода.
Пуэрперальные заболевания инфекционной этиологии встречаются у 2-10% родильниц. Септические осложнения играют ведущую роль в структуре материнской смертности, что ставит их в ряд приоритетных проблем акушерства и гинекологии.
Причины послеродовых инфекций
Возникновение послеродовых инфекций обусловлено проникновением микробных агентов через раневые поверхности, образовавшиеся в результате родов.
Входными воротами могут выступать разрывы промежности, влагалища и шейки матки; внутренняя поверхность матки (плацентарная площадка), послеоперационный рубец при кесаревом сечении.
При этом возбудители могут попасть на раневую поверхность как извне (с инструментария, рук и одежды персонала, операционного белья, предметов ухода и пр.), так и из эндогенных очагов в результате активации собственной условно-патогенной флоры.
https://www.youtube.com/watch?v=HequRBFSOnc
Этиологическая структура послеродовых инфекций весьма динамична и вариабельна.
Из условно-патогенных микроорганизмов преобладают аэробные бактерии (энтерококки, кишечная палочка, стафилококки, стрептококки группы В, клебсиелла, протей), однако довольно часто встречаются и анаэробы (фузобактерии, бактероиды, пептострептококки, пептококки).
Велика значимость специфических возбудителей — хламидий, микоплазм, грибов, гонококков, трихомонад. Особенностью послеродовых инфекций является их полиэтиологичность: более чем в 80% наблюдений высеваются микробные ассоциации, которые обладают большей патогенностью и устойчивостью к антибиотикотерапии.
Риск развития послеродовых инфекций существенно повышен у женщин с патологией беременности (анемия, токсикоз) и родов (раннее отхождение вод, слабая родовая деятельность, пролонгированные роды, кровотечение, задержка частей плаценты, лохиометра и др.), экстрагенитальной патологией (туберкулез, ожирение, сахарный диабет).
Эндогенными факторами, предрасполагающими к микробному обсеменению родовых путей, могут служить вульвовагиниты, кольпиты, цервициты, пиелонефрит, тонзиллит, синуситы у родильницы.
При инфицировании высоковирулентной флорой либо значительном снижении иммунных механизмов у родильницы инфекция может распространяться за пределы первичного очага гематогенным, лимфогенным, интраканаликулярным, периневральным путем.
Классификация послеродовых инфекций
На основании анатомо-топографического и клинического подхода выделяют 4 этапа прогрессирования послеродовой инфекции (авторы — С. В. Сазонова, А. В. Бартельс).
Геморрой в 79% случаев убивает пациента
1-й этап – местная инфекция, не распространяющаяся за область раневой поверхности (послеродовая язва промежности, влагалища и стенки матки, нагноение швов, нагноение гематом, послеродовой эндометрит)
2-й этап – послеродовая инфекция, выходящая за границы раневой поверхности, но ограниченная полостью малого таза (метроэндометрит, аднексит, параметрит, метротромбофлебит, ограниченный тазовый тромбофлебит, пельвиоперитонит)
3-й этап – разлитая послеродовая инфекция (перитонит, прогрессирующий тромбофлебит)
4-й этап – генерализованная септическая инфекция (сепсис, инфекционно-токсический шок).
В качестве отдельной формы послеродовой инфекции выделяют лактационный мастит. Тяжесть инфекционных осложнений после родов зависит от вирулентности микрофлоры и реактивности макроорганизма, поэтому течение заболеваний варьирует от легких и стертых форм до тяжелых и летальных случаев.
Симптомы послеродовых инфекций
Послеродовая язва образуется в результате инфицирования ссадин, трещин и разрывов кожи промежности, слизистой влагалища и шейки матки. В клинической картине данного послеродового осложнения преобладают местные симптомы, общее состояние обычно не нарушается, температура не превышает субфебрильных цифр.
Родильница жалуется на боли в области швов, иногда зуд и дизурические явления. При осмотре родовых путей обнаруживается язва с четкими границами, локальный отек и воспалительная гиперемия. На дне язвы определяется серовато-желтый налет, участки некроза, слизисто-гнойное отделяемое.
Язвенный дефект легко кровоточит при контакте.
Послеродовой эндометрит (метроэндометрит) среди прочих послеродовых инфекций встречается наиболее часто — в 36-59% случаев. Различают классическую, стертую, абортивную формы и метроэндометрит после кесарева сечения.
В типичном (классическом) варианте послеродовой эндометрит манифестирует на 3-5 сутки после родов с повышения температуры до 38-39 °С и озноба. Местно отмечается субинволюция матки, ее болезненность при пальпации, мутные гноевидные выделения из цервикального канала со зловонным запахом.
Абортивная форма послеродовой инфекции развивается на 2-4 сутки, однако претерпевает быстрое обратное развитии в связи с началом терапии. Для стертого течения послеродового эндометрита типично позднее начало (5-8 сутки), затяжное или волнообразное протекание, менее выраженная симптоматика.
Клиническая манифестация эндометрита после родоразрешения путем кесарева сечения приходится на 1-5 сутки; патология протекает с общими и местными проявлениями.
Послеродовой параметрит развивается на 10–12 день при переходе инфекции на параметрий — околоматочную клетчатку. Типичная клиника включает озноб, фебрильную лихорадку, которая длится 7-10 дней, интоксикацию. Родильницу беспокоят боли в подвздошной области на стороне воспаления, которые постепенно нарастают, иррадиируют в поясницу и крестец.
Через несколько дней от начала послеродовой инфекции в области боковой поверхности матки пальпируется болезненный инфильтрат сначала мягковатой, а затем плотной консистенции, спаянный с маткой. Исходами послеродового параметрита может быть рассасывание инфильтрата или его нагноение с формированием абсцесса.
Самопроизвольное вскрытие гнойника может произойти во влагалище, мочевой пузырь, матку, прямую кишку, брюшную полость.
Послеродовые тромбофлебиты могут затрагивать поверхностные и глубокие вены. В последнем случае возможно развитие метротромбофлебита, тромбофлебита вен нижних конечностей и вен таза. Обычно проявляются в течение 2-3 недель после родов.
Клиническими предвестниками послеродовых осложнений данного типа служат длительная лихорадка; стойкое ступенеобразное учащение пульса; боли в ногах при движении и надавливании на мягкие ткани; отеки в области лодыжек, голени или бедра; цианоз нижних конечностей. На развитие метротромбофлебита указывает тахикардия до 100 уд./мин.
, субинволюция матки, длительные кровяные выделения, пальпация болезненных тяжей по боковым поверхностям матки. Тромбофлебит вен таза опасен развитием илеофеморального венозного тромбоза и тромбоэмболии легочной артерии.
Послеродовой пельвиоперитонит, или воспаление брюшины малого таза, развивается на 3-4 день после родов. Манифестация острая: температура тела быстро нарастает до 39-40°С, появляются резкие боли внизу живота.
Может возникать рвота, метеоризм, болезненная дефекация. Передняя брюшная стенка напряжена, матка увеличена.
Послеродовая инфекция разрешается рассасыванием инфильтрата в малом тазу или образованием абсцесса дугласова пространства.
Клиника разлитой и генерализованной послеродовой инфекции (перитонита, сепсиса) не отличается от таковой при инфекционных заболеваниях иной этиологии. Лактационный мастит подробно рассмотрен в разделе «Болезни молочных желез».
Диагностика послеродовых инфекций
Факторами, указывающими на развитие послеродовых инфекций, служат признаки инфекционно-гнойного воспаления в области родовой раны или органов малого таза, а также общие септические реакции, возникшие в ранний период после родов (до 6-8 недель).
Такие осложнения, как послеродовая язва, нагноение швов или гематомы диагностируются на основании визуального осмотра родовых путей. Заподозрить послеродовые инфекции органов малого таза гинекологу позволяет влагалищное исследование.
В этих случаях обычно обнаруживается замедленное сокращение матки, ее болезненность, пастозность околоматочного пространства, инфильтраты в малом тазу, мутные зловонные выделения из половых путей.
Дополнительные данные получают при проведении гинекологического УЗИ. В случае подозрения на тромбофлебит показана допплерография органов малого таза, УЗДГ вен нижних конечностей.
При послеродовом эндометрите информативна гистероскопия; при гнойном параметрите — пункция заднего свода влагалища.
По показаниям применяют лучевые способы диагностики: флебографию, гистерографию, радиоизотопное исследование.
Для всех клинических форм послеродовой инфекции характерно изменение картины периферической крови: значительный лейкоцитоз с нейтрофильным сдвигом влево, резкое увеличение СОЭ. С целью идентификации инфекционных агентов производится бакпосев отделяемого половых путей и содержимого матки.
Гистологическое исследование последа может указывать на признаки воспаления и, следовательно, высокую вероятность развития послеродовых инфекций. Важную роль в планировании терапии и оценке тяжести течения осложнений имеет исследование биохимии крови, КЩС, электролитов крови, коагулограммы.
Лечение послеродовых инфекций
Весь комплекс лечебных мероприятий при послеродовых инфекциях делится на местные и общие. Постельный режим и прикладывание льда к животу помогает остановить дальнейшее распространение инфекции из полости таза.
Локальные процедуры включают обработку ран антисептиками, перевязки, мазевые аппликации, снятие швов и раскрытие раны при ее нагноении, удаление некротизированных тканей, местное применение протеолитических ферментов.
При послеродовом эндометрите может потребоваться проведение кюретажа или вакуум-аспирации полости матки (при задержке в ней плацентарной ткани и других патологических включений), расширение цервикального канала, аспирационно-промывное дренирование.
При формировании абсцесса параметрия производится его вскрытие через влагалище или путем лапаротомии и дренирование околоматочной клетчатки.
Местные мероприятия при послеродовых инфекциях проводятся на фоне интенсивной общей терапии.
В первую очередь, подбираются антибактериальные средства, активные в отношении всех выделенных возбудителей (пенициллины широкого спектра действия, цефалоспорины, аминогликозиды и другие), которые вводятся внутримышечно или внутривенно в сочетании в метронидазолом.
На время лечения целесообразно прервать грудное вскармливание. С целью дезинтоксикации и устранения водно-солевого дисбаланса используются инфузии коллоидных, белковых, солевых растворов. Возможно проведение экстракорпоральной детоксикации: гемосорбции, лимфосорбции, плазмафереза.
При послеродовых инфекциях стафилококковой этиологии с целью повышения специфической иммунологической реактивности применяется антистафилококковый гамма-глобулин, стафилококковый анатоксин, антистафилококковая плазма.
С целью профилактики тромбозов назначают антикоагулянты, тромболитики, антиагреганты под контролем коагулограммы. В комплексе медикаментозной терапии широко используются антигистаминные препараты, витамины, глюкокортикоиды.
На этапе реабилитации назначают лазеротерапию, местное УФО, УВЧ-терапию, ультразвук, электростимуляцию матки, бальнеотерапию и другие методы физиотерапевтического воздействия.
В отдельных случаях может потребоваться хирургическая помощь – удаление матки (гистерэктомия) при ее гнойном расплавлении; тромбэктомия, эмболэктомия или флебэктомия — при тромбофлебитах.
Прогноз и профилактика послеродовых инфекций
При раневых инфекциях и инфекциях, ограниченных областью малого таза, прогноз удовлетворительный. Своевременная и адекватная терапия позволяет остановить дальнейшее прогрессирование послеродовых инфекций.
Однако в отдаленном периоде прогноз в отношении репродуктивной функции может быть вариабельным.
Наиболее тяжелые последствия для здоровья и жизни родильницы влекут за собой разлитой перитонит, сепсис и септический шок.
Профилактика послеродовых инфекций обеспечивается строгим и неукоснительным соблюдением санитарно-гигиенического режима в родовспомогательных учреждениях, правил асептики и антисептики, личной гигиены персонала. Важное значение имеет санация эндогенной инфекции на этапе планирования беременности.
Источник: https://illnessnews.ru/poslerodovye-infekcii/





