Врожденное расщепление позвоночника и спинномозговая грыжа – особенности диагностики и лечения
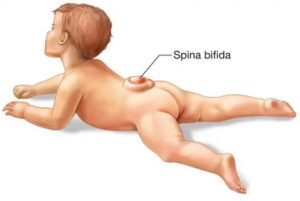
Расщепление позвоночника – один из наиболее часто встречающихся врожденных дефектов (примерно 1-2 случаев на 1000 новорожденных детей), который характеризуется в отсутствии части костной структуры одного или нескольких позвонков в области остистых отростков. В результате данного дефекта, при условии его обширности, спинной мозг с оболочками выпирает в данное отверстие, образуя спинномозговую грыжу.
Как и расщепление позвоночника, так и грыжа спинного мозга, могут иметь различные размеры – и, в связи с этим, симптоматика и последствия могут абсолютно разниться.
Встречается два основных типа расщепления позвоночника – скрытое и открытое (грыжевое)
- Скрытое расщепление позвоночника может быть очень небольшим дефектом, как правило – только одного позвонка. У большинства людей, имеющих данный дефект, он не проявляется никакими симптомами и часто обнаруживается случайно уже в зрелом возрасте человека, на обследовании совсем по другому поводу.
Скрытое расщепление позвоночника имеет малые размеры дефекта тканей, и поэтому не сопровождается образованием спинномозговой грыжи. Единственный признак данной аномалии – небольшая впадина над данным сектором позвоночника.
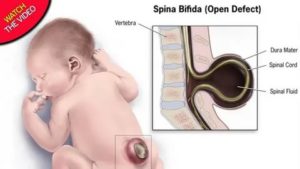
- Открытое расщепление позвоночника – дефект с очевидными признаками и более серьезными последствиями для человека. Из-за обширной зияющей щели на протяжении нескольких позвонков образуется выпячивание, ограниченное от внешней среды лишь тонкими оболочками и содержащее в себе спинной мозг, его оболочки, а также ликвор.
В ряде случаев нервные корешки не повреждены и выполняют свою функцию. При тяжелых степенях аномалии нервные корешки и стволы входят в содержимое спинномозговой грыжи.
Спинномозговая грыжа может быть двух видов:
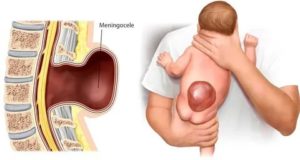
- Менингоцеле – выпячивание образовано оболочками спинного мозга и ликвором. Спинной мозг находится в спинномозговом канале, он и нервные корешки не повреждены.
- Миеломенингоцеле (около 75% всех случаев патологии) – спинномозговая грыжа образована оболочками спинного мозга, ликвором и тканями спинного мозга. И нервные корешки, и спинной мозг в этом случае имеют серьезные повреждения.
Симптомы расщепления позвоночника, спинномозговой грыжи – как диагностируют патологию?
Как замечено выше, скрытый тип дефекта редко сопровождается какими-либо симптомами или проблемами в здоровье.
Открытый тип расщепления имеет следующие симптомы:
- Неестественное положение ног, асимметрия нижних конечностей, другие их дефекты.
- Полная или частичная потеря чувствительности тела и конечностей ниже участка поражения, полный или частичный паралич нижних конечностей.
- В подавляющем большинстве случаев наблюдается гидроцефалия, результатом чего появляются и другие патологии – эпилепсия, паралич и нарушение чувствительности отдельных участков тела, различные проблемы со зрением вплоть до полной его потери, нарушения деятельности мозга и психики.
- Невозможность контролировать функции мочеиспускания и дефекации, вследствие чего у больного могут наблюдаться энурез и энкопрез, полное недержание мочи и кала, или же острые задержки мочи и хронические запоры. В свою очередь, эти нарушения со временем приводят к инфицированию и воспалению почек.
- Грыжевое выпячивание на спине новорожденного визуально заметно сразу же после его рождения. Оно являет собой мешок, обтянутый тонкой кожей, с мягким или жидким содержимым. В некоторых случаях мозговая часть грыжи бывает открытой наружу.
Диагностика расщепления позвоночника и спинномозговой грыжи
1.Большое значение для своевременной диагностики данного дефекта имеет пренатальная диагностика – патологию нервной трубки, расщепление тканей позвоночника и спинномозговую грыжу у плода можно заметить на УЗИ-сканировании при пренатальном скрининге.
Кроме того, лабораторное исследование крови и околоплодных вод беременной женщины покажет большую вероятность наличия этой аномалии у плода по содержанию большого количества альфа-фетопротеина.
2. После родов спинномозговое выпячивание на спине ребенка заметно невооруженным глазом и диагностируется сразу же.
3. Для определения степени расщепления и количества дефектных позвонков у ребенка используют рентгенодиагностику.
4. Для уточнения диагноза и определения сопутствующих дефектов и патологий используют МРТ- или КТ-диагностику.
Все методы лечения расщепления позвоночника – есть ли шансы на здоровую жизнь?
При установленных пренатальным скринингом дефектах нервной трубки у плода ставится вопрос о прерывании беременности во избежание рождения ребенка с тяжелыми патологиями.
В США были выполнены первые операции по внутриутробному хирургическому лечению расщепления позвоночника у плода. Исследования показали, что данное лечение значительно повышает шансы на нормальное развитие ребенка после рождения.
Но, к сожалению, данные операции слишком сложны, чтобы стать одним из основных методов лечения дефекта.
Скрытое расщепление позвоночника в лечении не нуждается, но человек должен наблюдаться у специалистов.
Хирургическое лечение спинномозговой грыжи и расщепления позвоночника является основным методом, который успешно используется при менингоцеле.
Прооперированный ребенок развивается в соответствии со своим возрастом и впоследствии не будет иметь практически никаких признаков данной патологии.
Несомненно, хирургическое вмешательство должно проводиться как можно в более раннем возрасте малыша.
Операция заключается в костной пластике позвонков и удалении выпячивающих частей спинномозговых оболочек и ликвора.
При миеломенингоцеле хирургическое лечение может быть проведено, оно имеет целью пластику костных тканей позвоночника и удалении мертвых тканей спинномозговой грыжи.
Но в данном случае операция не сможет избавить ребенка от тяжелых неврологических нарушений, паралича или умственной отсталости – дети получают инвалидность на всю жизнь.
При гидроцефалииу новорожденного с расщеплением позвоночника во время операции устанавливают шунт для оттока жидкости в грудной лимфатический проток.
Жизнь и реабилитация ребенка с расщеплением позвоночника
- При легкой степени патологии ребенок растет и развивается в соответствии с возрастом.
- Если спинной мозг и нервные корешки частично задеты, то у малыша будут наблюдаться урологические проблемы, а также проблемы с дефекацией. Такие дети нуждаются в постоянном уходе и специальных гигиенических процедурах. При сильных запорах питание должно быть основано на пище с повышенным содержанием клетчатки.
- Дети с данной патологией, осложненной гидроцефалией, должны находиться под постоянным наблюдением. Родителей таких больных обучают особенностям ухода за ними.
- При нарушениях подвижности конечностей больным назначаются курсы физиотерапии.
- При тяжелых осложнениях и параличах дети не могут ходить, им необходимы инвалидное кресло и постоянный уход в быту.
Межпозвонковые грыжи у взрослых
Причины расщепления позвоночника – кто в группе риска?
У женщин, которые уже имели детей с расщеплением позвоночника, данная патология при следующих беременностях обнаруживается в 6-8%. Это указывает на генетическую предрасположенность, хотя прямое наследование патологии учеными пока не доказано.
Причин возникновения дефекта нервной у плода – масса, и всё-таки основным фактором называют недостаток фолиевой кислоты в организме будущей мамы в момент зачатия и в первые недели беременности.
Именно поэтому прием фолиевой кислоты планирующими беременность и беременными женщинами называют главным методом профилактики расщепления позвоночника у будущего ребенка.
Появление дефекта у плода связывают также с комбинацией множества экзогенных (внешних) и эндогенных (внутренних) факторов:
- Плохая экология.
- Воздействие на организм матери токсических веществ или радиации.
- Заболевания будущей матери (например, диабет, ожирение).
- Инфекционные поражения плода при краснухе или гриппе матери на ранних сроках беременности.
- Прием будущей мамой антибиотиков и других препаратов (например, противосудорожных средств).
- Вредные привычки у беременной (алкоголь, курение, наркотики, курительные смеси).
- Недостаток витаминов и микроэлементов в рационе беременной.
Профилактика расщепления позвоночника у будущего ребенка
- Чтобы предотвратить возникновение данного дефекта у будущего малыша, женщина должна позаботиться о приеме фолиевой кислоты (норма – по 400 мкг в день) ещё во время планирования беременности и не прекращать его во время беременности до 12 недели – в период, когда идет закладка всех органов и систем плода.
- В питании планирующей и беременной женщины должны в большем количестве содержаться продукты, содержащие фолиевую кислоту: хлеб из цельнозерновой муки, отруби, зелень, фрукты и овощи зеленого цвета (брокколи, салат, шпинат и т.д.). Овощи, фрукты и зелень рекомендуют употреблять больше в сыром виде.
Оцените —
Загрузка…
Источник: https://www.operabelno.ru/vrozhdennoe-rasshheplenie-pozvonochnika-i-spinnomozgovaya-gryzha-osobennosti-diagnostiki-i-lecheniya/
Спина бифида (spina bifida): что это такое у детей и плода, фото, лечение менингоцеле s1 оккульта у новорожденного, возможные последствия
Среди многих врождённых дефектов одно является, пожалуй, наиболее опасным и неприятным. Это расщепление позвоночника, то есть незаращение дужки позвоночника, иначе называемое спина бифида. Болезнь идёт рука об руку с дефектами спинного мозга и может привести к катастрофическим последствиям, если оставить его без должного внимания и лечения.
Общее описание врождённой патологии
Spina bifida оккульта или расщепление позвоночника — это врождённое заболевание, происходящее по причине неполного закрытия трубки нервов в не до конца сформировавшемся спинном мозге.
По мнению некоторых учёных, недуг является неизлечимым, однако современные инновационные методики порой справляются и с более сложными заболеваниями.
Болезнь развивается на третьей неделе беременности и появляется, если не смыкается пятый участок нервной трубки. У новорожденного ребёнка часть позвоночника либо отсутствует, либо деформировано, либо торчит в виде грыжи.
Врач-ортопед, стаж работы 12 летПримерно в 85 процентах случаев патология наблюдается в поясничном отделе, остальные же случаи заболевания приходятся на грудной и шейный отделы позвоночника.
Болезнь встречается у новорождённых семи детей из десяти тысяч.
Болезнь у новорожденного
У грудничков расщепление позвоночника носит хроническую форму, характер которой варьируется от лёгкой до тяжёлой. Как правило, дети либо передвигаются в инвалидных креслах, либо носят специализированный ортопедический корсет.
По мере роста ребёнка приспособления меняются. Иногда с помощью специальных средств удаётся полностью сохранить двигательную подвижность малыша.
Аномалия у ребёнка имеет следующие характерные особенности:
- затронуто большее количество сегментов позвоночника,
- ткани сильно выпирают вовнутрь, либо наружу,
- патологию видно невооружённым глазом.
У заболевания присутствует несколько стадий.
- Первая стадия — это скрытое расщепление позвоночника. Нервная система при этом работает нормально, поскольку спинной мозг не повреждён, ребёнок двигается, говорит и развивается вровень со своими сверстниками.
- Следующая по степени опасности стадия — менингоцеле. Спинной мозг пока в норме, однако мягкие новообразования в районе позвоночника заметно выпирают за границы кости. У больного ребёнка возможны проблемы с работой мочевого пузыря или кишечной системы, однако в основном прогнозы утешительные. Рекомендованное лечение — оперативное хирургическое вмешательство.
- За менингоцеле идёт другая, более опасная стадия, липоменингоцеле. Спинному мозгу сложно выдерживать давление из-за того, что на него давят прикрепившиеся к нему ткани. Хирургическая помощь основана на попытках врача максимально освободить мозг и сделать возможным нормальное существование.
- Наиболее тяжёлая стадия — миеломенингоцеле. Патология затронула и спинной мозг, и прилежащие ткани. Страдает даже кожа в районе позвоночника. Нормальное функционирование систем организма практически невозможно. Вероятны перебои в работе нервной системы и опорно-двигательного аппарата.
Причины
Среди причин данного заболевания можно выделить следующие аспекты:
- алкоголизм родителей до и во время беременности,
- немолодой возраст пары,
- приём беременной женщиной сильно действующих медицинских препаратов или наркотиков,
- ожирение матери,
- диабет матери,
- плохая наследственность.
Интересно, что этот ортопедический недуг чаще обнаруживается у новорожденных девочек, нежели у их ровесников другого пола.
Клиническая картина
В понятие»,Клиническая картина», входят местные симптомы и признаки, данные, которые можно получить при устном опросе и осмотре, и с помощью диагностики.
Ребёнок с таким заболеванием плачет, если дотрагиваться до его спины: из-за поражения нервных окончаний она достаточно болезненна.
Врач-ортопед, стаж работы 12 летПатология может быть выгнута внутрь или наружу, если наружу, то её можно обнаружить визуально.
Диагностика
При беременности проводится ряд плановых мероприятий, позволяющий выявить эту аномалию у плода. Итак, для диагностики спины бифида применяются следующие инновационные методы:
- амниоцентез,
- анализы крови (особенно актуально для людей, в чьём роду были люди с таким заболеванием),
- пренатальное УЗИ — безвредная и чрезвычайно точная технология, позволяющая обнаружить практически любую патологию,
- МРТ или рентген уже рождённого ребёнка с подозрением на расщепление позвоночника.
При обнаружении спины бифида следует немедленно начать лечение. При его отсутствии возможны паралич, слабоумие и даже смерть ребёнка.
Ультразвуковые методы диагностики
Ультразвуковая диагностика показана в том случае, если у врачей есть подозрения относительно развития плода, а также в том случае, если у рождённого ребёнка наблюдаются проблемы с координацией, или присутствует слабость движений, или нормальное развитие заторможено.
Ультразвуковой диагностикой называется малоинвазивный метод исследования, при котором внутренние органы изучаются на предмет способности отражать звуковые волны.
В современной медицине данный метод является одним из самых популярных, удобных и эффективных.
Данная методика диагностики абсолютно безвредна, и показана как беременным женщинам, так и грудным младенцам.
Амниоцентез
Амниоцентез — это непривычная методика, которая пока ещё не особенно сильно распространена в России и странах СНГ.
Метод амниоцентеза заключается в следующем: с помощью тонкой иглы, которую вводят в брюшную полость матери, врач берёт небольшой образец амниотической жидкости. Это помогает практически однозначно определить наличие или отсутствие повреждений нервной трубки.
Важно. К сожалению, сам факт того, что нервная трубка не повреждена, не может однозначно доказать отсутствие у ребёнка расщепления позвоночника и других аномалий опорно-двигательной системы. Поэтому для уточнения диагноза зачастую требуются дополнительные анализы.
Методы лечения
Согласно официальной методике, оно проводится после родов — то есть внутриутробного вмешательства практически не производится, хотя есть данные об его эффективности (в некоторых отдельно взятых случаях).
Цель операции заключается в предупреждении последующего поражения нервных тканей, а также борьбе с возникновением инфекций. Хирурги стремятся, если это возможно, устранить дефект позвоночника.
Для этого спинной мозг и нервные корешки убирают туда, где он должен быть — в спинномозговой канал, который должен быть покрыт мозговой оболочкой.
Лечение может быть:
- послеродовым,
- пренатальным.
Пренатальное лечение проводится двумя способами — через разрез матки или через фетоскопию. Небезопасно для матери и ребёнка! Есть риск:
- осложнений для женского здоровья,
- самопроизвольного прерывания беременности и гибели ребёнка,
- инвалидности малыша.
Некоторые врачи считают аборт при обнаружении расщепления позвоночника правильным, хотя и морально сложным решением.
Хирургическое вмешательство
У ребёнка, перенёсшего операцию по восстановлению позвоночника и спинномозгового канала, обычно вырабатывается избыток спинномозговой жидкости, как у больного гидроцефалией. Поэтому ребёнку хирургическим путём устанавливается специальный шунт, который помогает контролировать отток жидкости и препятствует появлению узлов и/или застоя.
Врач-ортопед, стаж работы 12 летШунты обычно стекают в грудную, или же в брюшную полость.
Прооперированные внутриутробно (пренатально) дети с расщеплением позвоночника чуть менее, чем в половине случаев нуждаются в шунте.
Хирургическое вмешательство желательно проводить в течение первых суток с момента рождения ребёнка.
Реабилитация
Реабилитация после оперативного вмешательства заключается в:
- полном покое,
- постоянном наблюдении у врача,
- специальной диете,
- приёме лекарственных препаратов,
- возможно — в ношении специализированных средств для контроля за осанкой.
Часто больным рекомендуется проходить длительный курс реабилитации в стенах медицинского учреждения, для маленьких детей допустимо нахождение в стационаре с одним из родителей.
Взрослым и подросшим детям рекомендовано ЛФК (лечебная физическая культура), массаж, физиотерапия и иные виды реабилитации и коррекции позвоночника. Зачастую им показано использование ортопедического.
Кесарево сечение
Во многих случаях эффективно кесарево сечение.
Оно может быть полезно, во-первых, поскольку рождение ребёнка с расщеплением позвоночника сильно затруднено, возможны лишние травмы хрупкого и уже повреждённого позвоночного столба. Травму могут получить как ребёнок (вплоть до летального исхода), так и мать (рубцевание матки).
Во-вторых, ребёнку показано лечение как можно скорее. Поэтому экстренное разрешение беременности путём кесарева сечения может спасти жизнь маленькому человеку.
Осложнения и прогноз
Количество и опасность осложнений, а также благоприятность или неблагоприятность прогноза зависят, в первую очередь, от стадии заболевания.
- При скрытом расщеплении позвоночника прогноз исключительно благоприятен, лечение направлено лишь на наблюдение и поддержание эстетичной осанки, осложнений нет,
- при менингоцеле прогноз в основном благоприятен, осложнения возможны лишь при некомпетентной работе врачей,
- на стадии липоменингоцеле показано скорейшее хирургическое вмешательство, эффективность лечения зависит исключительно от быстроты и качества оказания медицинской помощи,
- при миеломенингоцеле прогноз неблагоприятен, осложнения и риски чрезвычайно велики.
Врач-ортопед, стаж работы 12 летПри пренатальном лечении среди возможных осложнений — рубцевание матки и внутренние травмы матери. Этот метод ещё не до конца изучен.
Профилактические рекомендации
Единых профилактических рекомендаций не существует, так как всё строго индивидуально. Однако среди основных аспектов:
- употребление фолиевой кислоты (её можно найти в сушёных бобах, злаках, листовых овощах и фруктах, иногда будущим матерям рекомендуется принимать её в виде биологической добавки),
- здоровый образ жизни обоих родителей,
- хороший уход за беременной женщиной, поскольку низкое социальное положение семьи является важным фактором при появлении на свет больного ребёнка.
Врач-ортопед, стаж работы 12 летЖенщина не должна подвергаться травмам и стрессу до, во время и после беременности. Женщины, ожидающие ребёнка, также должны придерживаться специальной диеты, не допускающей возникновения полноты, поскольку это также ведёт к патологиям развития плода.
Спина бифида, или расщепление позвоночника — это не одно из тех заболеваний, которые проходят сами. Этот диагноз нельзя оставлять без внимания! Только при должном уходе и при внимательном отношении врачей возможно счастливое выздоровление больного человека.
Источник: https://parnas42.ru/ortoped/chto-takoe-spina-bifida-u-detej-chem-opasna-eta-rokovaya-vrozhdennaya-patologiya
Спина Бифида (spina bifida): что это за дефект позвоночника?
Спина Бифида — один из дефектов позвоночника пожизненного состояния, влияющий в первую очередь на двигательную способность. Это транскрипция латинских терминов – спина и расщепление, подразумевающая расщепление позвоночника или незаращение позвоночных дужек.
Ключевая деталь скелета – позвоночник. Его зачатки формируются в утробе матери, на третьей неделе беременности. В завершении второго триместра эмбрионального развития центральная нервная система, к которой относится спинной и головной мозг, будет полностью сформирована.
Источник развития ЦНС – медуллярная трубка. Именно от ее строения зависит состояние будущего позвоночника. Образуется трубка соединением нервных складок.
Неполное их срастание приводит к различным последствиям – от практически незаметных, внешне никак себя не проявляющих, до патологических состояний, представляющих угрозу для человеческой жизни.
В международной классификации код диагноза спина Бифида по справочнику МКБ 10 – Q05, раздел врожденных аномалий. Характеризуется неполным закрытием позвоночного канала, образованием щели, прикрытой мышцами и соединительнотканной оболочкой, выпячиванием через образовавшийся зазор оболочки, нервной ткани не полностью сформированного спинного мозга.
Формы спины Бифида
Такая аномалия развития встречается редко – частота случаев колеблется в пределах 1-2 на тысячу новорожденных. Выбухание может произойти на всем протяжении позвоночника: в 85% случаев смещаются сегменты в области поясницы, 15% приходится на шейный и грудной отделы. Чем выше расположена проблемная зона, тем серьезнее повреждение.
Выявление спины Бифида у плода – повод к искусственному прерыванию беременности, особенно если порок обнаружен в шейном или грудном отделе. Болезнь неизлечима, поврежденные нервы восстановлению не подлежат.
При легкой и средней степени тяжести возможно хирургическое лечение с целью реанимировать позвоночный столб и облегчить состояние больного, в тяжелых случаях заболевание сопровождается мучительными болями, случается паралич конечностей, вплоть до нежизнеспособности.
Важно как можно раньше выявить порог развития и степень выраженности.
Классифицируют спину Бифида по степени выраженности дефекта.
По типу расщепления различают:
- Скрытая форма – носит название спина Бифида оккульта, самый легкий тип патологии позвонков. Щель в дугах незначительная, кожные покровы в норме, заметного смещения не происходит, выпячивания не наблюдается.
Чаще эта форма свойственна расщеплению на уровне 5 позвонка поясничного отдела – L5 или первого позвонка крестцового сегмента – S1. Неврологические симптомы и нарушение функций костной системы в детском возрасте часто отсутствуют, болезнь может вообще никак не проявляться и обнаружиться случайно при проведении рентген исследования.
Для нормальной жизнедеятельности достаточно носить и с ростом ребенка постоянно менять специальный корсет.
Показано оперативное лечение, призванное предотвратить дальнейшее повреждение нервов.
Миеломенингоцеле – наиболее тяжелая и самая многочисленная форма (75% всех разновидностей). Характеризуется образованием мозговой грыжи, наблюдается выбухание спинного мозга вместе с корешками и мягкими мозговыми оболочками.
Он может быть открыт или покрываться деформированными покровными тканями. Структура спинного мозга изменяется необратимо, даже при своевременном хирургическом вмешательстве не восстанавливается.
Этот вид имеет самые тяжкие последствия – двигательные, чувствительные нарушения, поражение органов брюшины, пороки других систем, превращающие в инвалида с рождения.
Прежде чем констатировать патологию, важно учитывать, что такое расщепление у детей – вариант нормы и это может быть связано с их анатомическими особенностями.
Не у всех новорожденных происходит полное слияние дужек атланта (первого шейного позвонка) еще в эмбриональном периоде, в нормальных условиях процесс может растянуться до 3-х летнего возраста. Окончательно завершается окостенение только к 10 годам.
Поэтому несращение дужек позвонка S1 и L5 в этом возрасте не является показателем порока развития.
Причины болезни
Точных причин возникновения патологии ученые пока не установили. Известно, что мальчики менее склонны к рождению со спиной Бифида. Частота встречаемости несмыкания участков нервной трубки и дефектов формирования спинного мозга выше у представителей европеоидной расы.
Зафиксировано 6-8% случаев повторного рождения младенцев с данным пороком развития, что позволяет предположить его наследственную обусловленность.
До 10% повышается риск возникновения патологических отклонений в развитии плода, если диагноз спины Бифида был поставлен ранее рожденному ребенку или одному из родителей.
Помимо генетической предрасположенности выявлены и другие причины врожденного порока – эндогенные и процессы экзогенного характера.
Вероятность родить ребенка с дефектом в области спины повышается при комбинации нескольких причин.
К таким негативным факторам относят:
- недостаток витамина В9 (фолиевой кислоты) в организме беременной, вызванный неполноценным питанием и недостаточностью поступления его с пищей или нарушенным обменом. Усвоение фолиевой кислоты нарушается в частности при приеме противосудорожных лекарств;
- неконтролируемый тип сахарного диабета, вызывающий скачки уровня глюкозы в крови на критически высокий уровень;
- прием медикаментов, обладающих тератогенным эффектом, способствующих развитию врожденных уродств;
- заражение беременной вирусной инфекцией, стабильно высокая температура;
- губительный для здоровья образ жизни – частый прием спиртосодержащих напитков, курение, избыточная масса тела;
- поздняя беременность и роды после 40 лет;
- частое посещение саун, бань, злоупотребление горячими ваннами, джакузи.
Как проявляется спина Бифида
Каждая форма заболевания проявляет себя по-разному. Признаки обнаруживаются уже при первом визуальном осмотре новорожденного. Сложнее всего диагностировать скрытую форму, она потому так и называется, что расщепление скрыто, явные признаки часто отсутствуют.
О возможной патологии говорит наличие кожной аномалии на месте несмыкания – небольшого родимого пятна, впадины, островка волос или потери пигмента.
Неврологический проявлений не вызывает, в развитие ребенок не отстает, ходить, за редким исключением, начинает наравне со сверстниками.
Несрастание возникает обычно в крестцовом отделе, состоящем из 5 позвонков S1-S5, или поясничном – L1-L5.
Спина бифида S1 наиболее часто обнаруживается у взрослых. Основные признаки скрытой формы, начиная с подросткового периода:
- болевые ощущения в районе поясницы – S1 или S2, напоминающие радикулитные боли, слабость в мышцах ног; снижение чувствительности;
- избыточный рост волос в месте нарушений, появление сосудистых звездочек на коже;
- расщепление может пальпироваться;
- чувство, будто по телу проходит электрический ток;
- легкая степень недержания мочи.
Спина бифида – порок врожденный, даже если аномалия обнаруживается во взрослом возрасте.
Менингоцеле обнаружить не так сложно, выпячивание в виде содержащего жидкость грыжевого мешочка хорошо заметно. Он может быть открытым или укрываться тонкой, синюшного цвета кожей. Функции спинного мозга обычно не нарушены, чтобы предупредить развитие патологии, новорожденному показана срочная хирургическая коррекция.
Проявляется эта форма в период привития навыков ребенка пользоваться горшком. Наблюдаются следующие симптомы:
- отсутствие контроля мочеиспускания, недержание кала;
- чувствительные нарушения, двигательные расстройства;
- при щели в позвонках на уровне L3 и выше, развивается паралич нижних конечностей, полная обездвиженность.
К симптомам, свойственным этому виду у взрослых, относится также:
- половая дисфункция;
- потеря равновесия, координации движений;
- синдром нарушения произвольных движений.
Тяжела форма болезни – миеломенингоцеле, когда мозговая грыжа значительно выходит через щель позвоночника, характеризуется различными неврологическими нарушениями. Клиническая картина разнообразна, болезнь затрагивает опорно-двигательную, мочеиспускательную, пищеварительную системы и сопровождается сильными, нестерпимыми болями.
У взрослых миеломенингоцеле практически не встречается, т.к. пациенты редко доживают до этого возраста.
Порок развития позвоночника способен дать серьезные последствия:
- гидроцефалия или водянка головного мозга, отсутствие концентрации внимания, плохая память;
- нарушение речевой, зрительной, глотательной функции;
- деформация позвоночника – кифоз, лордоз, сколиоз, искривление оси стопы, косолапость, недоразвитость тазобедренного сустава;
- преждевременное половое развитие;
- невротические расстройства;
- ожирение;
- кожные заболевания;
- сердечные недуги;
- патологии мочевыводящих путей.
Неполное закрытие нервной трубки на участке грудного отдела, позвонки D1-D12, или шейного – спина бифида C1-C7 несовместимы с жизнью.
Лечение Спины Бифида
Генетические предпосылки болезни требуют еще на стадии планирования беременности проконсультироваться с медицинским генетиком. Если будущая мать состоит на учете у невролога, то необходимо поставить его в известность, в случае приема противосудорожных препаратов, скорректировать схему лечения.
Еще до зачатия обеспечить будущей беременной полноценное питание, приступить к приему препаратов группы витаминов В, фолиевой кислоты.
После зачатия начать проводить диагностические мероприятия как можно раньше, еще на стадии формирования нервной трубки позвоночной системы эмбриона (19-22 неделя). Это важно, т.к.
при выявлении аномалии и неблагоприятном прогнозе будет решаться вопрос о прерывании беременности.
Если женщина решает сохранить ребенка, методы ранней диагностики помогут выбрать оптимальный способ родов, чтобы максимально защитить спинной мозг от возможного травмирования или инфицирования. При подозрении на спину Бифида показана операция кесарева сечения.
Выявить патологические отклонения поможет:
- Ультразвуковое сканирование – информативное, безвредное для плода исследование, позволяет увидеть и оценить состояние плода, сосудистой системы, всех внутренних органов.
- Биохимический анализ крови – берут на 15-20 нед. При наличии дефекта концентрация вырабатываемого плодом альфа-фетопротеина повышается, по ее показателю судят о риске аномального развития. Для подтверждения результата требуется повторный анализ.
- Амниоцентез – забор небольшого объема околоплодных вод при помощи введения длинной тонкой иглы, снабженной ультразвуковым пункционным датчиком, через брюшную полость в околоплодный пузырь. Показана для подтверждения анализа крови, анализируют тем же способом, что и кровь на альфа-фетопротеин.
- Визуальный осмотр – на наличие скрытых или явных признаков врожденной аномалии, проводится сразу после рождения.
- Диагностические процедуры – для постановки окончательного диагноза. Назначаются аналогично взрослым, по направлению врача.
У взрослых диагностируют спину Бифида при помощи рентгена, магнитно-резонансной, компьютерной томографии, МРТ с миелографией. Происходит это часто во время планового осмотра или по врачебному направлению, выписанному в виду жалоб пациента на недержание мочи или наличие симптомов неврологического расстройства.
Если диагноз подтвердится, то дополнительно берут бактериологический и анализ мочи, чтобы определить стадию развития и назначить лечение.
При выявлении аномалии у новорожденного ему нередко сразу же (в течении 24 ч) назначают операцию, но излечить заболевание полностью нельзя, можно лишь избавиться от внешних проявлений болезни, внутриутробное нарушение формирования позвоночного столба наверняка позже еще проявится.
Но проводить операцию необходимо, чтобы вовремя закрыть позвоночный дефект и тем самым сберечь от дальнейшего повреждения спинномозговые нервы, корешки, функции спинного мозга. В случае необходимости параллельно с вправлением мягких мозговых оболочек устанавливают шунт в виде полой трубки, который остается в организме пожизненно.
Шунтирование необходимая профилактическая мера, призванная обеспечить отток жидкости и предотвратить гидроцефалию. В дальнейшем требуется регулярное наблюдение невролога и педиатра.
Хирургическое лечение патологического дефекта проводится преимущественно у детей, в экстренном порядке, чтобы предупредить развитие осложнений и сохранить двигательную активность функции мочевой и пищеварительной системы. Процесс разрушения необратим.
Внутриутробная операция по исправлению дефекта позвоночника широко не практикуется, т.к. чревата большим риском и для матери и для плода. У взрослых показанием к операции является наличие заболеваний неврологического характера.
В целях профилактики осложнений больным назначается ношение корсетов, массаж, курсы физиотерапии и лечебная гимнастика.
Источник: https://proartrit.ru/spina-bifida/
Спина Бифида у новорожденных детей — что это такое и как лечить?
Спина Бифида – нарушение развития позвоночного столба. Оно характеризуется образованием грыжей оболочек, возникающей на фоне дефекта костной ткани. В подавляющем большинстве случаев протекает вместе с недоразвитостью спинного мозга. Обычно диагностировать отклонение у развивающегося плода удается на 3-4 недели беременности.
Спина Бифида характеризуется неполным закрытием нервной трубки, которая располагается в спинном мозгу. Статистика показывает, что подобная патология диагностируется у 0.1% новорожденных. При этом риск возникновения спины Бифида возрастает при повторных родах.
Достаточно часто подобное нарушение развития возникает у детей, во время вынашивания которых матери перенесли грипп, краснуху и другие опасные заболевания.
Причины возникновения
Спровоцировать возникновение аномального развития позвоночного столба способно множество причин.
Нужно отметить, что современным исследователям до сих пор не удалось установить точных причин подобной патологии.
Многие врачи считают, что вызвать эту аномалию способен комплекс негативных воздействий на организм. При этом чаще всего патология формируется вследствие генетической предрасположенности.
К причинам развития спины Бифида способны привести следующие факторы:
- Дефицит фолиевой кислоты – недостаток этого вещества препятствует нормальному развитию плода в организме матери. Если же своевременно не приступить к терапии этого дефицита, может развиться дефект нервной трубки. При этом нужно быть максимально внимательными к состоянию плода, если хотя бы у одного из родителей был недостаток этого вещества в организме.
- Генетическая предрасположенность. Если же в вашем семейном анамнезе имеются люди, которые были рождены с этой патологией, вероятность ее появления у вашего ребенка значительно возрастает. При этом при повторном деторождении риск данной патологии значительно возрастает. У женщин, близкие родственники которой имеют спину Бифида, вероятность того, что третий ребенок родится с такой же патологией – 1 к 1.
- Сахарный диабет во время беременности – из-за того, что в организме матери во время вынашивания плода скачет уровень глюкозы в крови, нарушается нормальное формирование плода. Это легко может спровоцировать серьезные нарушения в формировании костного скелета, в том числе и спину Бифида.
- Прием некоторых лекарственных средств. Наибольшую опасность представляет терапия противосудорожными лекарствами в самом начале вынашивания. При этом беременным женщинам запрещено принимать препараты на основе вальпроевой кислоты, из-за которой возникают дефекты нервной трубки. Подобные препараты блокируют усвояемость фолиевой кислоты, которая жизненно необходима для нормального развития плода.
- Постоянно повышенная температура тела – если у беременной женщины постоянно держится слегка повышенная температура тела, у ребенка легко может сформировать спина Бифида. Если вы заметили у себя подобный признак, следует как можно скорее обратиться к лечащему врачу. Это может быть одним из признаков формирования патологии у плода.
- Избыточная масса тела – опытным путем было доказано, что лишний вес у матери препятствует нормальному развитию плода. Из-за этого его развитие нарушается, что приводит к дефектам нервного столба. Это и приводит к нарушению строения позвоночника.
Проявления
Спина Бифида – группа заболеваний, которая включает в себя несколько разновидностей. Все они отличаются по проявлениям и методам лечения.
На данный момент выделяют три вида данной аномалии:
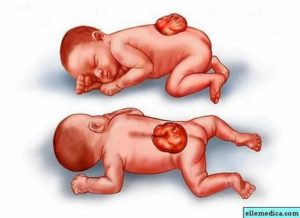
- Spina bifida occulta – форма патологии, отличающаяся наиболее легкой формой течения. Как такого проявления она не имеет. Суть нарушения заключается в наличии костного отклонения, локализующегося в пояснично-крестцовой области. Обычно диагностировать патологию удается исключительно при помощи рентгена. У ребенка не возникает никаких грыж или наростов, дискомфорт отсутствуют. Обычно при подобной форме спины Бифида удается диагностировать кисты и опухоли. В течение длительного периода времени признаки патологии могут не проявляться, однако они становятся заметными, когда ребенок начинает ходить. Обычно диагностировать патологию удается по недержанию мочи.
- Менингоцеле – патология, диагностировать которую можно даже при визуальном осмотре. Врач может поставить верный диагноз даже без дополнительных исследований. На позвоночном столбе образуется нарост, через который выпячивается мозговая оболочка. Внутри этого мешка присутствует специфическая жидкость. Обычно подобное образование скрывается под кожей, но диагностировать его все равно удается. Кожный покров в месте поражения имеет ямочками, может быть покрыт волосами.
- Миеломенингоцеле – наиболее сложная форма нарушения позвоночного столба. При этом подобное нарушение диагностируется в подавляющем большинстве случаев. Опасность миеломенингоцеле заключается в том, что через позвонки выпячивается не только оболочка спинного мозга, но и нервные корешки. Обычно грыжа остается открытой, но существуют случаи, когда грыжа покрыта кожей. Подобное состояние в большинстве случаев оставляет осложнения на всю жизнь – недержание каловых масс, мочи, параличи, парезы, гидроцефалия, умственная отсталость. Подобные состояния всегда требуют незамедлительного хирургического вмешательства. Нередко дети, рожденные с этой патологией, не доживают до 3 суток.
Источник: https://Sustavi.guru/spina-bifida.html





