Неиммунная водянка плода: причины и последствия
Беременность – чудесное время в жизни женщины. В этот период необходимо тщательно следить за своим здоровьем и внутриутробным развитием малыша, ведь даже незначительные сбои или присоединение инфекции могут привести к непоправимым последствиям, одним из которых является неиммунная водянка плода. Что это и какие последствия может вызвать данное заболевание, рассмотрим в статье.
Определение
Водянка – это патологическое состояние, возникающее во время внутриутробного развития плода, и характеризуется скоплением жидкости в какой-либо полости организма. Различают два типа данного заболевания:
- Иммунная. Основной причиной развития водянки такого типа является резус-конфликт матери и плода. В настоящее время патология успешно лечится, что обуславливает низкую смертность.
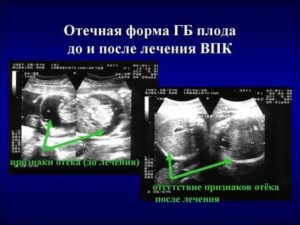
- Неиммунная водянка плода (в МКБ-10 присвоен код Р83.2). Более опасный вид заболевания, который может спровоцировать множество факторов. Несмотря на то что медицина не стоит на месте, данная патология имеет большой процент летальных исходов. Особенно это касается детей, рожденных раньше срока. При неиммунной водянке плода прогноз будет положительным в том случае, если патология диагностировалась на ранней стадии. Это позволит выявить и исключить провоцирующий фактор, а также определить максимально эффективный план лечения. Фото неиммунной водянки плода (УЗИ) представлено ниже.
Причины
Причины неиммунной водянки плода до сих пор до конца не изучены и характеризуются лишь повторением некоторых проявлений. Несмотря на это, выделяют наиболее распространенные факторы, провоцирующие развитие патологии:
- Хромосомные патологии. К ним относятся триплоидия, синдром Шерешевского–Тернер.
- Различные инфекции. Например, токсоплазмоз, корь, краснуха и другие.
- Патологии сердечно-сосудистой системы – врожденные пороки сердца, тромбоз полой вены и другие.
- Генные заболевания. Например, ахондрогенез и синдром Пена–Шокея.
- Аномалии грудного отдела . К ним относятся грыжа диафрагмы и дисплазия грудной клетки.
- Врожденные опухоли.
- Также причиной неиммунной водянки плода могут стать пороки развития почек и других внутренних органов.
- Нарушения обмена веществ у ребенка.
- Патологии беременности. К ним относятся синдром плацентарной трансфузии, цитомегалия, различные вирусы, хориоангиома плаценты, анемия и сахарный диабет у матери.
Диагностические мероприятия
Для выявления патологического состояния и природы его возникновения применяется комплекс диагностических мероприятий. Рассмотрим их подробнее:
- Основной диагностической мерой является ультразвуковое исследование, при котором можно выявить внутриутробные признаки патологии и степень их развития.
- Устанавливается группа крови и резус-фактор. Данное исследование очень важно для исключения иммунной природы заболевания.
- Врач проводит опрос беременной женщины, на котором уточняется наличие хронических заболеваний, инфекций и проведенные хирургические вмешательства. Также важны возникшие в период вынашивания малыша осложнения и общее течение беременности.
- Общий анализ мочи и крови.
- Биохимический анализ крови.
- ЭКГ.
- Исследование женщины на наличие инфекций.
Назначаются внутриутробные обследования плода для подтверждения неиммунной водянки плода при беременности:
- Обследование амниотической жидкости.
- Кордоцинтез.
- ПЦР на предполагаемые инфекции.
- Допплерография.
Первые симптомы неиммунной водянки плода можно увидеть на ультразвуковом исследовании. К ним относятся:
- снижение активности плода;
- подкожный отек;
- асцит;
- тахикардия;
- присутствие жидкости в полостях организма;
- многоводие;
- увеличенное сердце;
- живот увеличен вследствие асцита.
У женщины могут появиться такие проявления, как гипертония и массивный отек.
Но наиболее явные признаки наблюдаются сразу после рождения. Клиническая картина позволяет практически безошибочно определить заболевание:
- В первую очередь наблюдается тяжелое состояние малыша.
- Швы черепа разомкнуты, родничок выпирает.
- Наблюдается отечность.
- Слабо выражена подкожная клетчатка, поэтому температура тела зависима от окружающей среды.
- Также диагностируется угнетение рефлексов и пониженное артериальное давление.
- Часто отмечается асцит.
- Увеличение печени и селезенки.
Беременность и роды
После подтверждения диагноза женщину направляют в ЦПСИР. Неиммунная водянка плода является патологией повышенной опасности, при которой требуется высококлассное оборудование и квалифицированные специалисты.
В первую очередь выясняется совместимость диагностируемых аномалий с жизнью. Женщине должны объяснить, какие возможны последствия для ребенка в будущем. Неиммунная водянка способна провоцировать серьезные отклонения в развитии плода, которые будут являться причиной значительного снижения качества жизни.
Если не удается выяснить причину развития заболевания, невозможно назначить эффективное лечение, то рекомендуется прерывание беременности. Если принимается решение о сохранении ребенка, проводятся дополнительные обследования, результаты которых помогают решить, что в данном конкретном случае будет правильнее – преждевременное родоразрешение или пролонгирование беременности.
Выбор осложняется тем, что неиммунная водянка склонна к спонтанной ремиссии.
Решение о родоразрешении принимается на основании состояния женщины и степени зрелости легких малыша. Перед родами выполняется ультразвуковое обследование для оценки наличия асцита и выпота. Это позволит подготовиться к возможной аспирации жидкости. В большинстве случаев рекомендуется проведение кесарево сечения, так как при естественных родах существует риск развития асфиксии.
Возможное лечение
При выявлении причин и последствий неиммунной водянки плода, принимается решение о возможном лечении. При этом учитывается тяжесть и степень развития заболевания.
Может быть показано переливание крови через пуповину. Данная процедура рекомендована при снижении гематокрита ниже 30 г/л. Через 2–3 недели процедуру при необходимости повторяют.
Также переливание показано при сильно выраженной анемии.
Перед рождением малыша родильный зал тщательно подготавливают, оснащая всей необходимой аппаратурой для неотложной реанимации. Формируется бригада из нескольких неонатологов и реаниматологов.
Сразу после рождения проводятся следующие процедуры:
- перикардиоцентез, при котором удаляют накопившуюся жидкость посредством пункции околосердечной сумки;
- плевральная пункция – жидкое содержимое удаляют из плевральной полости;
- лапароцентез – удаление жидкого содержимого из брюшной полости.
Данные лечебные мероприятия проводятся под контролем УЗИ.
По мере необходимости назначается следующая терапия:
- антибактериальная;
- противосудорожная;
- антигеморрагическая;
- метаболическая и другие.
Следует помнить, что только хорошо организованная и слаженная работа медицинского состава при оказании первой помощи новорожденному может увенчаться большим успехом. На протяжении беременности женщина и ребенок должны находиться под тщательным врачебным контролем.
Реанимация в послеродовой период
Интенсивная терапия должна начаться в родзале и включает в себя следующие действия неонатологов и реаниматологов:
- необходимо заранее подготовить свежезамороженную плазму и эритроцитную массу;
- вследствие возможного отека дыхательных путей нужно иметь в родзале ЭТТ всех размеров, так как метод дыхания с помощью маски и мешка является в данном случае малоэффективным;
- необходимо подготовить дренажи, которые могут понадобиться для проведения различных процедур и выведения лишней жидкости;
- нужно быть готовыми к срочному переливанию крови;
- требуется коррекция кальция и глюкозы;
- ребенку в пупочную артерию вводят катетер;
- выполняют лечение антибиотиками, а при необходимости производится терапия сопутствующих инфекционных заболеваний.
Обследования новорожденного
При неиммунной водянке различные обследования начинают проводиться в родильном зале. К ним относятся:
- взятие крови из пуповины, при этом выявляют билирубин, группу крови, резус-фактор, гематокрит и гемоглобин;
- проводится биохимический анализ крови, позволяющий выявить мочевину, креатинин, общий белок, АЛТ и АСТ;
- анализ крови на определение уровня глюкозы;
- исследования на инфекции;
- обзорная рентгенография;
- анализы асцитической и плевральной жидкости, например, бакпосев;
- ультразвуковое обследование брюшной полости и головного мозга;
- дополнительные анализы на выявление причины заболевания.
При неиммунной водянке плода последствия для ребенка в будущем могут быть достаточно серьезными. Даже при диагностировании патологии на ранней стадии ее развития существует риск возникновения осложнений, среди которых наиболее распространенными являются следующие:
- патологии дыхательной системы;
- тяжелые патологии головного мозга и сердечно-сосудистой системы;
- патология кожных покровов;
- сердечно-сосудистая недостаточность;
- крипторхизм у мальчиков;
- летальный исход.
Профилактика
Неиммунная водянка опасна тем, что точную причину ее возникновения установить удается очень редко. Профилактические мероприятия в этом случае заключаются в общепринятых рекомендациях при беременности. К ним относятся:
- планирование беременности, во время которого пара проходит комплексное обследование, позволяющее выявить и вылечить хронические, гинекологические и наследственные заболевания;
- своевременная постановка на учет в женскую консультацию;
- систематическое посещения акушера-гинеколога и выполнение всех его рекомендаций;
- выявление и полноценное лечение инфекционных, вирусных и соматических заболеваний женщины во время беременности;
- полноценное и своевременное обследование, назначаемое в период вынашивания малыша.
Не рекомендуется пренебрегать плановыми скринингами и УЗИ, ведь именно при данных обследованиях можно выявить развивающуюся патологию.
Прогноз
При неиммунной водянке плода прогноз в большинстве случаев, к сожалению, неблагоприятный. Число выживших детей составляет около 30 %.
Выживаемость зависит от того, насколько своевременным было диагностирование патологии, а также наличие сопутствующих этому состоянию патологий. Например, при патологиях сердца прогноз будет в большей степени неутешительным.
Степень влияния инфекционных заболеваний на возникновение водянки зависит от срока беременности. Чем позднее развилось данное состояние, тем более благоприятные прогнозы у малыша.
При развитии неиммунной водянки в первой половине беременности велик риск спонтанного прерывания беременности. На более поздних сроках может произойти внутриутробная гибель плода.
Прогноз будет благоприятным в том случае, если заболевание диагностировали на ранней стадии его развития, а врожденных патологий сердца и других жизненно важных органов не было выявлено. Также большое значение имеет возможность выявления и последующего исключения провоцирующего фактора.
Заключение
Неиммунная водянка плода – это очень опасное заболевание, имеющее большой процент смертности. Выполнение профилактических мер в период планирования и вынашивания малыша позволит снизить риск возникновения патологии.
В настоящее время медицина не стоит на месте. Создаются новые способы диагностирования заболевания на ранней стадии.
Также создаются условия для эффективной реанимации новорожденного с данным диагнозом, последующего лечения и реабилитации.
Источник: https://FB.ru/article/407806/neimmunnaya-vodyanka-ploda-prichinyi-i-posledstviya
Водянка плода: причины, симптомы, лечение
Водянка плода при беременности — редкое заболевание. Из 14000 деток только у одного выявляется данная патология. Во время беременности будущая мать не испытывает никаких симптомов, болезнь можно диагностировать только с помощью УЗИ после 12 недели беремености или раньше.
Водянка представляет собой скопление жидкости в тканях организма из-за нарушения проницаемости сосудов. Это значит, что осложнение у болезни может быть еще в утробе матери. При рождении обнаруживается неестественно большой размер головы, гематомы, опухолевые процессы.
Классификация
Гидроцефалия у плода во время беременности делится на 2 подкатегории:
- Имунная водянка в современной медицине — явление крайне редкое. Первостепенной причиной развития является резус-конфликт матери и ребенка. При таком заболевании малыш долго не живет.
- Неимунная водянка встречается чаще, причины развития могут быть до конца не опознаны, потому что слишком много провоцирующих факторов.
Большинство медиков склоняются к мнению, что неблагоприятный исход бывает в основном при резус-конфликте и инфекциях сифилиса и герпеса, токсоплазмоза.
Если раньше считалось, что водянка бывает только из-за резус конфликта, то сейчас, благодаря прогрессирующей медицине, доказано, что существенными факторами являются:
- Сердечно-сосудистая система, сердечная недостаточность, различные пороки сердца, опухоли, нарушения сосудов, венозные шунты. Примерно в 20% случаев болезнь развивается на фоне патологии сердца.
- Мочевыделительная система, нефроз, воспаления уретры. Из-за болезни почек водянка встречается в 10% случаев.
- Анемия возникает при мутации ген гемоглобина, при хронических потерях крови, при кровотечениях внутриутробных, при закупорке вен, встречается тоже в 10% случаев.
- Заболевания легких, грыжа диафрагмальная, порок развития лимфо-узлов, различные опухоли грудной клетки, на долю этих заболеваний приходится 5% случаев протекания водянки.
Кроме основных перечисленных факторов, есть и множество других патологий, в следствие которых, может возникнуть неимунная водянка. Одной из причин могут быть различные болезни и вирусы у матери во время вынашивания ребенка, сифилис, токсоплазмоз, сахарный диабет. Осложнения при беременности – тяжелая форма токсикоза на последних неделях, сильно пониженный белок в крови матери.
Также водянка наблюдается у деток, рожденных с хромосомными мутациями: синдром Дауна, синдром Тернера и тд. Это касается детей с опухолями, в частности, головного мозга, желудка, печени. При церозе тоже имеются все условия для протеканя неимунной водянки с неблагоприятным исходом.
При многоплодной беременности водянка встречается у одного из плодов, если другой негативно влияет на развитие первого. То есть один из деток представляет собой нечто без сердца и мозга, паразитирует, не дает нормально развиваться своему близнецу. Раньше такую беременность прерывали, сейчас есть возможность родить здорового ребенка.
Еще в медицине редко, но все же встречается опухоль плаценты. Кислород плод получает через плаценту, если плацента больная, ребенок не сможет нормально развиваться. Патологии генные тоже провоцирует водянку, синдром Нуннан, недоразвитость конечностей и костей. При генных заболеваниях летальный исход неизбежен, больные дети долго не живут.
Все вышеперечисленные болезни и патологии давно изучены врачами, но в жизни бывает и множество других причин заболевания водянкой.
Особенности заболевания
Гидроцефалия – это водянка головного мозга у ребенка. Для заболевания характерно накопление плода спинномозговой жидкости в мозгу.
Собравшийся в одном месте в большом количестве ликвор может оказывать физическое давление на мозг.
Из-за этого нарушится функциональность центральной нервной системы и проявится умственная отсталость или задержка в физическом развитии у ребенка.
Статистика показывает, что на сегодняшний день на 1000 рожденных детей приходится 1 ребенок с таким недомоганием. Полагаться на эффективность медицинской помощи можно в случае, когда родители больного ребенка обратились к врачу на ранних сроках.
Чрезмерно большая голова у младенца может свидетельствовать о наличии данного заболевания. Чаще этот признак замечается после родов и в последующих девяти месяцах развития ребенка. Сделав УЗИ, МРТ и КТ можно будет с уверенностью подтвердить диагноз.
Обращаться в больницу следует, как только вы заподозрили некий дефект у малыша. Быстрее пройдете обследование и начнете лечение – больше шанс дальнейшего выздоровления у ребенка.
Диагностика заболевания
Диагностирование нацелено на установление провоцирующего фактора, из-за которого была вызвана водянка плода. Вначале врач определяет группу крови и резус-фактор. Это необходимо для изъятия или подтверждения иммунной водянки и резус-конфликта.
Врач анализирует прошлые инфекционные заболевания, патологии и операции, анализ анамнеза жизни, наличие патологий связанных с гинекологией, течение и исходы прошлой беременности, акушерско-гинекологического анамнеза, проводится полная характеристика текущей беременности, какие-либо осложнения, прибавка в весе и так далее.
УЗИ плода – основной диагностический метод. Основные признаки УЗИ:
- излишек амниотической жидкости;
- нарушение нормы габаритов ребенка из-за отечности, увеличение размера живота по сравнению с размером головки;
- увеличенные габариты сердца, кардиомегалия;
- увеличенные размеры печени и селезенки;
- отведенные в разные стороны конечности с вспухшим животом «Поза Будды»;
- последствия заболевания.
После установления диагноза, чаще прогнозы врачей неутешительны. По статистике, процент оставшихся в живых детей не доходит и до 30%. Чаще ребенок погибает еще в утробе. Но все же при своевременном выявлении заболевания и оказания лечения есть шанс спасти плод. Но при этом, в дальнейшем могут быть следующие последствия:
- Сердечная недостаточность.
- Порок сердца или головного мозга.
- Патология дыхательных путей.
Пороки формируются индивидуально у каждого ребенка в связи с гендерной принадлежностью, несмотря на причины заболевания. Нынешняя медицина позволяет распознавать неиммунную водянку и оказать своевременную помощь.
У плода наблюдаются отеки головы, туловища и рук возможны проблемы с интубацией. Чтобы быть готовыми к разного рода непредвиденным ситуациям и оказать своевременную помощь, нужно приобрести трубочки разного размера. Следует купить проводник, нужный для оральной интубации.
Не менее значительный фактор – дыхательная недостаточность. Чаще всего вызывается она асцитом, гипоплазией легких, болезнью гиалиновых мембран.
Сердечная недостаточность имеет большое значение.
Стоит помнить, что первая помощь, которая будет оказана малышу с неимунной водянкой, будет намного эффективнее, если действия выполняются организованно и правильно и к этому будут заранее готовы.
Беременность и роды могут проходить тяжело, и есть шанс, что у ребенка иммунная и неиммунная водянка. Водянка – это своего рода отек, распространившийся по всему телу ребенка. Эта патология выявляется с помощью УЗИ.
Источник: https://nevrology.net/sindromy-i-zabolevaniya/patologii-golovnogo-mozga/vodyanka-ploda.html
Отекание подкожной жировой клетчатки
Отек подкожно-жировой клетчатки называется подкожным и диагностируется как у мужчин, так и у женщин. Он представляет собой скопление свободной жидкости в мягких тканях. Часто возникает на фоне хронических заболеваний, сбоев обмена веществ, при отсутствии физической активности и неправильном питании.
Подкожный отек локализуется во внесосудистом пространстве. В последнем в норме присутствует небольшое количество жидкости, при увеличении ее объема диагностируется отечность. Патология может присутствовать как во всем теле, так и на отдельных его участках. Местные опухоли более распространены и чаще выявляются на конечностях и лице.
Подкожные отеки жировой клетчатки развиваются по различным причинам. Типы заболеваний и состояний, определяющих их возникновение:
| Воспалительный процесс | Сдавливание кровеносных сосудов. Скопление излишней крови на периферии. Жидкость, проникая через сосудистую стенку, образует подкожный отек. Чем обширнее воспалительный процесс, тем больше появляется скопившейся жидкости. По мере его уменьшения опухоль спадает. |
| Травмы | Нарушение целостности кровеносных сосудов в пораженной области. Остановка или замедление процесса транспортировки крови влечет за собой развитие опухоли жировой клетчатки и скопление свободной жидкости в мягких тканях. Патология устраняется самостоятельно по мере заживления повреждений. |
| Нарушение циркуляции крови и лимфы | Следствие присутствия крупной опухоли, заболеваний вен и прочих патологий. Сбой кровообращения и лимфооттока со временем усугубляется, что увеличивает объем скопившейся жидкости. Последний исчезает только после лечения первичного заболевания. |
| Сбой обмена веществ | На формирование опухоли жировой клетчатки значительно влияет дисбаланс белка, возникающий при болезнях печени, истощении, авитаминозе, неправильном питании. У крови теряется способность удерживать жидкость, что приводит к появлению опухоли. |
Общий отек первоначально присутствует в жировой клетчатке. В дальнейшем он перемещается в мягкие ткани и органы. Причины развития:
- эндокринные нарушения – появление генерализованного подкожного отека является следствием гормонального сбоя;
- цирроз печени – скопление жидкости в жировой клетчатке брюшной стенки, поясницы, ног, возможен асцит;
- болезни почек – патология на лице, сопровождающееся бледностью кожи;
- истощение и невроз – вероятно развитие местной или генерализованной опухоли;
- легочная недостаточность – отечность в нижней части тела;
- аллергические реакции – формируется на лице, шее.
Опухоль жировой клетчатки, возникающая на отдельных участках тела, чаще всего является следствием заболеваний сосудов. Виды первичных патологий, приводящих к ее развитию:
- варикозная болезнь вен – наиболее распространен отек подкожно жировой клетчатки голени;
- тромбофлебит – совместно с опухолью присутствует болезненность в пораженном участке, воспаление в области тромбоза;
- заболевания головного мозга, влекущие нарушения работы многих систем организма;
- доброкачественные опухоли кожи и подкожной клетчатки – причина скопления малого объема жидкости в их области;
- крупные опухоли внутренних органов – отечность нижних конечностей, сочетается с их тяжестью и усталостью;
- артриты, артрозы – подкожный отек локализуется на локте, щиколотке, колене или других пораженных суставах;
- флеболимфедема – варикозное расширение вен с лимфедемой;
- нарушение лимфооттока – болезненность и отечность в области лимфоузлов;
- раны, ожоги, воспаления на коже – сопровождаются покраснением и подкожным отеком.
Часто патология развивается у лиц, имеющих стоячую или сидячую работу. В этом случае первичное заболевание может отсутствовать, а подкожный отек жировой клетчатки считается идиопатическим.
Симптомы
Интенсивность симптомов зависит от объема опухоли жировой клетчатки, его типа, индивидуальных особенностей пациента. Основные признаки:
- припухлость под кожей;
- след, не проходящий некоторое время после нажатия пальцем на отечную область.
Симптомы варьируются в зависимости от сопутствующих заболеваний. Виды первичных патологий и признаки опухоли жировой клетчатки:
- Сердечно-сосудистые нарушения. Свободная жидкость скапливается на нижних конечностях, особенно заметно ее появление к вечеру. Первый признак опухоли – длительное присутствие следов от одежды и обуви. Болевой синдром отсутствует.
- Болезни мочевыводящих органов. Отек жировой клетчатки под глазами и на лице, который ярче всего выражен в утреннее время.
- Патологии вен. Отечность плотная, присутствуют вблизи пораженных сосудов. Сопровождается ноющей болью, усталостью в ногах.
- Аллергия. Скопление жидкости под кожей на лице, языке, гортани.
При распространенном отеке подкожной клетчатки всего тела опухоль на лице наиболее заметна в утреннее время, к вечеру она перемещается к конечностям. Местный тип болезни не обладает способностью смены локализации.
Отек головы, лица, шеи
Данный вид заболевания возникает быстро, а его исчезновение происходит достаточно медленно. Опухоль жировой клетчатки на лице является заметным косметическим дефектом, создающим нездоровый внешний вид. Причины развития:
- простудные заболевания с воспалением пазух носа;
- травмы головы;
- болезни почек;
- воспаления в ротовой полости.
Патология способна самостоятельно исчезать к середине дня. Ее появление повторяется на следующее утро. Объем свободной жидкости в жировой клетчатке постепенно уменьшается и полностью исчезает по мере устранения основной патологии.
Наиболее опасной считается отечность шеи. Она способна мгновенно развиваться при аллергических реакциях. При склонности к ее возникновению необходимо носить с собой средства для первой помощи.
Отек подкожной клетчатки шеи при наличии тонзиллита встречается при дифтерии, способен развиваться при эндокринных нарушениях, опухолях горла, воспалении слюнных желез.
Он может быть следствием онкологических процессов в данной области.
Местная опухоль может образоваться при поражении организма инфекциями. Так, распространенный отек подкожной клетчатки шеи при дифтерии характерен для большинства пациентов любого возраста, наиболее часто диагностируется при токсичной ее форме.
Отек на конечностях
Подкожная опухоль на руках и ногах может быть следствием местных заболеваний или нарушений функциональности систем организма. Причины его возникновения:
- крупные опухоли;
- болезни кровеносных сосудов;
- заболевания сердца;
- нарушение кровоснабжения и лимфооттока.
При объемных новообразованиях и других механических препятствиях для нормального кровотока чаще встречаются односторонний тип патологии. Такой вид не изменяется в течение дня и постепенно увеличивается.
Генерализованные
Скопление жидкости по всему телу является признаком заболеваний сердца. Такие опухоли могут сочетаться с более объемными отеками подкожно-жировой клетчатки поясничной области и нижней части живота у лежачих больных. Данная патология вероятна и при наличии онкологического процесса на последних стадиях.
Заболевание у детей
Данное заболевание в детском возрасте имеет те же причины развития, что и у взрослых. Основное отличие заключается в водянке плода – генерализованном типе патологии. Подкожный отек плода можно распознать уже в 12-13 недель с помощью УЗИ по соотношению размеров частей тела и положению рук и ног.
Водянка возникает при наличии одного из следующих факторов:
- мутации генов и хромосом;
- тяжелые болезни мочевыводящих органов;
- патологии сердечно сосудистой системы;
- аномалии развития костных и хрящевых тканей;
- патологии плаценты;
- многоплодная беременность;
- инфекции в организме матери в период беременности;
- гемолитическая болезнь плода;
- тяжелая степень нарушения обмена веществ.
Существует и местная форма патологии у ребенка в утробе. Подкожный отек плода возле головки может свидетельствовать о наличии резус-конфликта, гестоза у матери. Подобные отклонения встречаются в период инфекционного поражения, в случае его успешного лечения опухоль спадает самостоятельно.
Отеки подкожной основы у недоношенных детей вызваны незрелостью и, как следствие, низкой функциональностью систем жизнедеятельности.
Причины отечности жировой клетчатки у новорожденных:
- нарушения работы почек или гемодинамики;
- высокая проницаемость сосудов при инфекционных процессах или гипоксии;
- побочные эффекты инфузионной терапии;
- гипопротеинемия.
В норме подкожные отеки жировой клетчатки у новорожденных присутствуют несколько дней сразу после рождения. Чаще всего они исчезают уже в первые сутки после родов, что вызывает незначительную потерю веса – до 5-8% от общей массы тела.
Диагностика
Первоначально диагностируется сама подкожная отечность. Для этого проводится ее визуальный осмотр и пальпация, при необходимости – УЗИ подкожной жировой клетчатки. В дальнейшем обследование направлено на выявление причины возникновения опухоли. Виды диагностики:
- общие и биохимические анализы крови и мочи;
- исследование гормонального фона;
- электрокардиограмма;
- УЗИ органов брюшной полости.
При обнаружении первичного заболевания назначается более обширное исследование. Оно направлено на установление его типа, степени тяжести и других характеристик. При выявлении болезней опорно-двигательного аппарата необходим рентген или МРТ суставов, эндокринных нарушений – УЗИ соответствующих органов и т.д.
Методы лечения
Тип лечения подкожных отеков жировой клетчатки определяется его типом и причиной возникновения. Терапия подбирается индивидуально и включает в себя комплекс мер, направленных на устранение всех обнаруженных патологий.
При заболеваниях сердца
Нарушения сердечной деятельности устраняются с помощью медикаментов. Последние необходимы для нормализации сердечного ритма, артериального давления, устранения болевого синдрома. Дополнительно назначаются мочегонные препараты, выводящие излишки жидкости из жировой клетчатки.
Патологии почек
Для лечения почек используются диуретики. Это снижает нагрузку на мочевыводящие органы, способствуя их восстановлению. Пациентам с подкожными отеками жировой клетчатки следует соблюдать диету, снижающую до минимума потребления соли. Объем выпиваемой в сутки воды не должен быть менее полутора литров.
Заболевания почек можно лечить с помощью нетрадиционной медицины. Для этого подбираются травы и плоды, обладающие очищающими, мочевыводящими, противовоспалительными свойствами. Лучшими народными средствами для снятия подкожных отеков на фоне почечных патологий считаются арбуз, дыня, сельдерей, ромашка, шалфей, шиповник и почки березы.
Травмы
Подкожные отеки жировой клетчатки при травмировании тканей носят местный характер и исчезают самостоятельно. Для ускорения их устранения необходимо применять регенерирующие средства в различных формах выпуска. При переломах и ушибах используются бандажи и прочие поддерживающие изделия. Болевой синдром можно снять путем приема обезболивающих препаратов.
При травмах для снятия подкожных опухолей следует прикладывать компресс с ихтиоловой мазью. Средство не должно попадать в рану.
При высоком риске нагноения раны или уже начавшемся инфицировании следует пройти курс антибактериальной терапии. В противном случае подкожный отек способен увеличиваться.
Варикозное расширение вен
При варикозе назначается прием антикоагулянтов, препаратов, улучшающих местное кровообращение. Распространено использование мазей от отеков, выводящих подкожную жидкость. В тяжелых случаях применяется хирургическое вмешательство. Хроническое варикозное расширение вен часто сопровождается подкожной опухолью вплоть до проведения операции по удалению пораженных участков сосудов.
Водянка плода
Автор статьи — Созинова А.В., практикующий акушер-гинеколог. Стаж по специальности с 2001г.
Водянкой плода называется его патологическое состояние, при котором во всех полостях организма скапливается жидкость и присутствует генерализованный отек (отеки всего тела — анасарка).
В большинстве случаев водянка плода наблюдается при резус-конфликтной беременности и гемолитической болезни новорожденного. Распространенность данного состояния составляет 1 случай на 1000-14000 родов. Различают иммунную и неиммунную водянку плода.
Лечение водянки плода
При выявлении врожденных пороков развития плода, несовместимых с жизнью (1-2 триместр беременности) женщине предлагают прерывание беременности. В случае отказа от прерывания продолжают наблюдать за течением беременности и развитием болезни до сроков, позволяющих проводить пренатальную (дородовую) терапию.
Лечение водянки плода заключается в проведении кордоцентеза и переливания крови в пуповину (в случае выраженной анемии и снижения гематокрита до 30 и ниже). При необходимости заменное переливание крови повторяют через 2-3 недели.
В случае выявления фето-фетальной трансфузии близнецов проводится лазерная коагуляция сосудов, соединяющих плоды.
Если нет возможности провести пренатальное лечение, оценивается степень риска преждевременных родов по отношению к антенатальной гибели плода и родоразрешение проводят досрочно с предварительным назначением препаратов для ускорения созревания легких плода. В некоторых случаях показано введение матери сердечных гликозидов для нормализации сердечной деятельности плода.
Перед родоразрешением (оно, как правило, происходит планово) готовятся к рождению ребенка с водянкой. Родильный зал должен быть оснащен аппаратурой для сердечно-легочной реанимации, формируется реанимационная бригада из 2-3 реаниматологов и 2-3 неонатологов (после рождения ребенка сразу интубируют и осуществляют искусственную вентиляцию легких 100% кислородом).
Сразу после рождения и проведения реанимационных мероприятий выполняется перикардиоцентез (удаление путем пункции околосердечной сумки накопившейся жидкости), плевральную пункцию (удаление жидкости из плевральной полости) и лапароцентез (высасывание жидкости из брюшной полости). В пупочную артерию устанавливается катетер для последующих инфузий эритроцитарной массы или крови.
Прогнозы
Прогноз при неиммунной водянке плода неблагоприятный и процент выживших детей составляет 20-33%. При развитии водянки в первом триместре беременность, как правило, заканчивается спонтанным абортом, во втором и третьем триместрах высок риск антенатальной гибели плода.
При иммунной водянке прогноз более утешительный, эффект от пренатального и постнатального лечения достигает 80-90%.
Некоторые исследования при беременности
Источник: https://www.diagnos.ru/diseases/beremennost/vodjanka-ploda-prichiny-lechenie-prognozy-posledstvija





