Некротизирующий энтероколит у новорожденных: признаки, диагностика и лечение

Некротический энтероколит новорожденных или «болезнь выживших недоношенных» – это гетерогенная патология, которая характеризуется развитием язв и некрозов стенки кишечника с дальнейшей перфорацией.
Более 90% больных детей – недоношенные, с массой тела до 1500 г. Общая заболеваемость составляет 0,5-3 на 1000 новорожденных. Прогноз, как правило, неясен, т. к. для НЭК характерно резкое ухудшение состояния на фоне мнимого благополучия.
Часто требуется хирургическое вмешательство. Летальность в зависимости от формы колеблется от 25 до 55%. Даже после успешного проведения операции показатель смертности составляет свыше 60%.
При условии выживания ребенка наблюдается тяжелый период реабилитации, остается высокий риск послеоперационных осложнений.
Некротизирующий энтероколит новорожденных (НЭК) – тяжелое заболевание кишечника, возникающее на фоне перенесенной острой гипоксии, нарушения нормальной колонизации кишечника микрофлорой, приводящее к некрозу и перфорации кишечной стенки, перитониту. Частота встречаемости 1-5 случаев на 1000 живорожденных детей. Чаще всего болеют недоношенные дети и дети с низкой массой тела при рождении.
Некротизирующий вид энтероколита кишечника характеризуется некрозом кишечных стенок, возникшим вследствие гипоксии или ишемии. Болезнь имеет стадийность и, как правило, прямую причинную связь с родами или дородовыми факторами.
Профилактика
Меры профилактики можно разделить на антенатальную и постнатальную.
К антенатальной профилактике относится предупреждение ранних родов у беременных. Если избежать их невозможно, показано применение гормонов группы глюкокортикоидов.
К постнатальной профилактике можно отнести:
- соблюдение объёмов и концентрации растворов при введении их через рот;
- применение эубиотиков;
- замену питательной смеси на материнское молоко, содержащее в себе факторы защиты.
Дальнейшая профилактика должна быть направлена на:
- повышение барьерной функции кишечника,
- улучшение эпидемической обстановки не только в отделении, где находится ребёнок, но и дома,
- улучшение барьерной функции всего организма новорожденного в целом.
Осложнения развиваются чаще всего после хирургического вмешательства. Это могут быть:
- хроническая диарея,
- кишечная непроходимость,
- обезвоживание,
- абсцессы,
- задержка физического развития.
Профилактика некротизирующего энтероколита у новорожденных, в видео рассказывает профессор д.м.н., Главный врач ДГКБ №13 им. Н.И. Филатова Чубарова Антонина Игоревна:
Механизм развития заболевания
Заболевания, которые переносят многие недоношенные новорожденные, вызывают ишемию слизистой оболочки кишечника, в результате централизации кровообращения, спазма сосудов, а иногда и микротромбоза сосудов поражённого органа. Некоторые состояния могут уже во внутриутробном периоде нарушать кровообращение кишечника. Это может быть наркомания у матери или плацентарная недостаточность.
В результате патологических реакций местный иммунитет снижается и на неблагополучном фоне микроорганизмам легче поражать кишечную стенку. На развитии заболевания сказывается характер питания ребёнка.
Грудное молоко благоприятно влияет на желудочно-кишечный тракт новорождённого и на общее состояние ребёнка. Также при естественном вскармливании не нужно подсчитывать объём питания, при условии кормления малыша грудью.
У недоношенных существует риск перегрузки кишечника, что также неблагоприятно влияет на заболевание.
Что вызывает некротический язвенный энтероколит?
У детей, у которых развился некротический язвенный энтероколит, обычно присутствуют 3 фактора со стороны кишечника: предшествующий ишемический инсульт, колонизация бактериями, субстрат в просвете кишечника (т. е. энтеральное питание).
Эитология остается неясной. Считают, что при ишемическом инсульте повреждается слизистая оболочка кишечника, что приводит к ее повышенной проницаемости и чувтвительности к бактериальной инвазии.
Когда ребенка начинают кормить, в просвете кишечника появляется достаточное количество субстрата для размножения бактерий, которые могут проникать в поврежденную стенку кишечника и вырабатывать водород.
Газ может скапливаться в кишечной стенке (пневматоз кишечника) или проникать в систему портальной вены.
Ишемический инсульт может развиваться из-за спазма мезентериальных артерий при гипоксии. При этом значительно уменьшается кровоснабжение кишечника.
Также ишемия кишечника может развиваться в результате снижения кровотока при заменном переливании крови, сепсисе, использовании при кормлении ребенка гиперосмолярных смесей.
Схожим образом врожденные заболевания сердца со снижением системного кровотока или снижением сатурации кислорода в артериальной крови могут приводить к гипоксии/ишемии кишечника и являться предрасполагающими факторами для развития некротического язвенного энтероколита.
Некроз начинается в слизистой оболочке и может увеличиваться, охватывая всю толщину стенки кишечника, вызывая перфорацию кишечника с последующим развитием перитонита и появлением свободного воздуха в брюшной полости.
Перфорация наиболее часто возникает в терминальном отделе подвздошной кишки; толстый кишечник и проксимальные отделы тонкого кишечника поражаются значительно реже.
Сепсис развивается у 1/3 детей, может наступить летальный исход.
Некротический язвенный энтероколит может возникать как групповые случаи или вспышки в отделениях интенсивной терапии и реанимации новорожденных. Некоторые вспышки оказываются связанными с определенным микроорганизмом (например, клебсиелла, кишечная палочка, стафилококк), однако часто не удается выявить определенного возбудителя.
Факторы, вызывающие деградацию кишечника
Некротизирующие изменения возникают в результате воздействия внешних, внутренних факторов на плод в процессе развития и рождения:
- устойчивые нарушения кровообращения – асфиксия, гипоксия;
- многоплодная беременность, роды при неправильном положении плода;
- врожденные болезни легких, приводящие к нарушению газообмена;
- врожденная непроходимость кишечника и другие патологии;
- ишемия кишечника, гипотензия, гиповолемический шок (чрезмерное уменьшение уровня крови);
- послеоперационные нарушения в результате лечения других органов;
- фетоплацентарная недостаточность и другие осложнения беременности;
- переливание крови;
- врожденные пороки сердца с нарушением интенсивности движения крови, которое приводят к недостаточной циркуляции внутри кишечника.
- Преждевременные роды
- Острая гипоксия в родах
- Заболевания легких
- Гемолитическая болезнь новорожденных
- «Агрессивное энтеральное кормление»
- Катетеризация пупочной вены
- Анемия новорожденных
- Охлаждение
- Наркозависимость матери
- Врожденные пороки развития – болезнь Гиршпрунга, гастрошизис, кишечная непроходимость.
Развитие энтероколита наблюдается при злоупотреблении лекарствами во время беременности, в результате лечения тяжелых заболеваний.
Причины развития
Причины энтероколита довольно многочисленны. Чаще всего недуг провоцируют следующие неблагоприятные факторы:
- аллергия на некоторые продукты питания или на лекарственные препараты;
- ранее перенесённые кишечные инфекции, такие как дизентерия, сальмонеллез, ротавирусная инфекция. В этом случае у больного прогрессирует инфекционный энтероколит;
- наличие первичных или же вторичных патологий органов ЖКТ (гастрит с гиперплазией, холецистит и другие);
- неполноценное питание, употребление слишком большого количества жареных, копчёных, солёных блюд;
- гельминтозы – частая причина энтероколита у детей;
- внутриутробное заражение плода – основная причина развития стафилококкового энтероколита у новорожденных детей;
- дисбактериоз;
- пагубное влияние на слизистую токсических веществ;
- травматизация слизистой тонкого или же толстого кишечника.
Стадии энтероколита у новорожденных и классификация патологии
Развивается некротический энтероколит у новорожденных в 4 стадии:
- Продромальная стадия. Нарушения в работе кишечника взаимосвязаны с неврологическими, дыхательными, сердечно-сосудистыми нарушениями. Самостоятельно процессы отмирания клеток пока никак не проявляются, но могут быть обнаружены в процессе диагностики.
- Клиническое проявление НЭК. Симптомы становятся очевидны наблюдающему персоналу на 6-9 сутки после рождения. Возникает потеря аппетита, расстройство пищеварения, болезненность живота и вздутие. В примесях каловых и рвотных масс заметна кровь, желчь, слизь. Развивается дисбактериоз с неравномерным распределением газов в кишечнике – это показывают рентгенологические снимки.
Общая картина выглядит нездорово: по длине кишечника чередуются нормальные отсеки и спазмированные участки, выраженные затемнениями на снимках. Кишечные петли начинают выпрямляться, появляется отек, начинается воспаление стенок.
- Предперфорация (серьезный перитонит). Возникает остро, сопровождается резким прогрессированием симптомов. Нарастает токсикоз и болезненные ощущения, чаще возникает рвота. Стул и газы полностью отсутствуют, вызывая большее вздутие и отек кишечника. Появляются тяжелые симптомы: алые выделения из прямой кишки, рвота приобретает кофейный оттенок. На рентгене виден рост воспалительных процессов, пораженные области теряют четкость, появляется локальное затемнение брюшины.
- Перфоративный перитонит. Острая стадия, на которой развивается язвенно-некротический энтероколит. Наступает перитонеальный шок, газы, не имеющие шанса выйти, распространяются над печенью в диафрагме.
Для диагностики стадии некротического энтероколита существует комплекс аппаратных и лабораторных обследований.
Классификация НЭК по Bell (1978) в модификации Walsh and Kliegman (1987):
I стадия – начальных проявления: изменения поведения ребенка (возбудимость или вялость), вздутие живота, отделяемое по желудочному зонду, задержка стула.
I а – скрытая кровь в стуле.
I б – явная кровь в стуле.
II стадия – разгар заболевания: вялость, гипотония, адинамия, изменение частоты и глубины дыхания, учащенное сердцебиение, нарастание вздутия живота, отсутствие перистальтики кишечника, застойное отделяемое по желудочному зонду, задержка стула или увеличение патологических примесей (слизь, кровь) в стуле. Появляются рентгенологические признаки (пневматоз стенок кишечника), и ультразвуковые признаки (снижение перистальтики, отек стенки кишки, появление статичной петли кишки).
II а – среднетяжелое течение.
Источник: https://uni-cons.ru/patologii/nekroticheskij-enterokolit-u-detej.html
Некротический энтероколит новорожденных
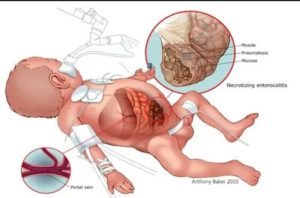
Некротический энтероколит новорожденных (НЭК) – это неспецифическое заболевание воспалительного характера, которое вызывается инфекционными агентами на фоне повреждения слизистой оболочки кишечника или ее функциональной незрелости.
Симптомы включают соматические реакции и абдоминальные проявления. При длительном течении наблюдаются признаки перфорации кишечника и клиника перитонита. Диагностика НЭК сводится к физикальному обследованию, оценке симптомов по шкале Walsh и Kliegman и рентгенографии.
Лечение зависит от стадии заболевания, может быть как консервативным, так и хирургическим.
Некротический энтероколит новорожденных или «болезнь выживших недоношенных» – это гетерогенная патология, которая характеризуется развитием язв и некрозов стенки кишечника с дальнейшей перфорацией. Более 90% больных детей – недоношенные, с массой тела до 1500г. Общая заболеваемость составляет 0,5-3 на 1000 новорожденных. Прогноз, как правило, неясен, т. к.
для НЭК характерно резкое ухудшение состояния на фоне мнимого благополучия. Часто требуется хирургическое вмешательство. Летальность в зависимости от формы колеблется от 25 до 55%. Даже после успешного проведения операции показатель смертности составляет свыше 60%.
При условии выживания ребенка наблюдается тяжелый период реабилитации, остается высокий риск послеоперационных осложнений.
Некротический энтероколит новорожденных
Некротический энтероколит новорожденных – полиэтиологическое заболевание.
Основными патогенетическими факторами являются гипоксия и ишемия в перинатальном периоде, нерациональное питание новорожденного и заселение кишечника аномальными микроорганизмами.
К способствующим факторам относятся преждевременные роды, эклампсия, травмы ЦНС при родах, иммунодефицитные состояния у ребенка, аномалии развития кишечника, отягощенный семейный анамнез.
Ишемия кишечника может быть обусловлена внутриутробной асфиксией плода, при которой наблюдается централизация кровообращения, постановкой катетера в пупочную артерию, влекущей за собой спазм артерий и их тромбоэмболию, явлением «сгущения крови» и артериальной гипотензией, при которых нарушается ток крови и поступление питательных веществ.
К алиментарным причинам развития некротического энтероколита новорожденных относят питание ребенка искусственными смесями и их резкую смену, использование гипертонических растворов, повреждающих слизистую оболочку кишечника, врожденную непереносимость молока, непосредственную инвазию патогенных агентов через ЖКТ. Наиболее часто причиной НЭК становятся Kl. pneumonia, E.
coli, клостридии, стафилококки, стрептококки и грибы рода Candida.
Классификация НЭК новорожденных
По скорости развития выделяют следующие формы некротического энтероколита новорожденных:
- Молниеносная. Перфорация стенки кишечника возникает на протяжении 36-48 часов после проявления первых симптомов – незначительного нарушения общего состояния ребенка. Характерна для доношенных детей с аномалиями развития ЖКТ (гастрошизис), гемолитической анемией, травмами ЦНС.
- Острая. Дебют характеризуется абдоминальными симптомами. Как правило, спустя 8-16 часов присоединяются соматические проявления, резко ухудшается общее состояние ребенка. Без соответствующего лечения НЭК быстро переходит в 3 стадию. Наблюдается у детей с массой тела при рождении свыше 1500 г.
- Подострая. Первичные абдоминальные проявления имеют перемежающийся характер, возникают поэтапно. Соматические расстройства развиваются медленно. Для этой формы характерно рецидивирующее течение. Обычно возникает у глубоко недоношенных детей с массой тела менее 1500 г.
В зависимости от массивности поражения различают следующие варианты НЭК:
- Локальный. Патологические изменения наблюдаются на ограниченном отрезке кишечника.
- Полисегментарный. Характерно поражение сразу нескольких участков.
- Паннекроз или тотальный. В патологический процесс втягивается весь кишечник.
Некротический энтероколит новорожденных может возникать в первые 24 часа после родов (ранняя форма) или после 1 месяца жизни (поздняя форма), средний возраст детей на момент появления симптомов – 1-2 недели.
Все проявления данной патологии можно разделить на 3 группы: соматические, абдоминальные, генерализованные. Первыми, как правило, появляются абдоминальные симптомы, которые почти сразу дополняются соматическими.
Генерализованные проявления НЭК отмечаются при прогрессировании заболевания и возникновении перфорации кишечника, что, в зависимости от формы, может происходить через 1-3 дня.
В группу соматических симптомов входят патологические реакции организма на развитие НЭК: приступы апноэ, респираторный дистресс, олигурия, ухудшение микроциркуляции (позитивный симптом «белого пятна»).
К абдоминальным признакам НЭК относятся симптомы раздражения брюшной полости и дисфункция ЖКТ: потеря аппетита, метеоризм, рвота желчью и кровью, отсутствие перистальтических шумов, мелена, асцит, покраснение кожи, отечность подкожной жировой клетчатки и резкое напряжение мышц передней брюшной стенки. Нарушения в организме ребенка, возникшие в результате прогрессирования некротического энтероколита новорожденных, объединяют в группу генерализованных проявлений. Сюда входят гипертермия, переходящая в гипотермию, артериальная гипотония, бледность и диффузный цианоз, выраженная вялость и сонливость, ДВС-синдром, дыхательная и сердечно-сосудистая недостаточность.
Большинство осложнений некротического энтероколита новорожденных, как правило, развиваются после проведенного хирургического лечения.
Наиболее часто после оперативного вмешательства возникает кишечный свищ, синдром «укороченной кишки», хроническая диарея, демпинг-синдром, обезвоживание, синдром мальабсорбции, стриктура толстого кишечника, абсцесс, задержка физического развития.
Также при НЭК могут встречаться патологические состояния, вызванные полным парентеральным питанием: дефицит витамина D (рахит), поражение печени (гепатит) и костей (деминерализация).
Диагностика некротического энтероколита новорожденных включает в себя сбор анамнеза, клиническое, лабораторное и инструментальное обследование. Анамнестические данные могут помочь педиатру и детскому хирургу установить возможную этиологию, проследить за динамикой заболевания.
При объективном осмотре выявляются присутствующие на данный момент клинические симптомы – абдоминальные, соматические и генерализованные проявления. Специфических лабораторных тестов для подтверждения НЭК не существует.
Информативными являются следующие данные, полученные при проведении лабораторных исследований: лейкоцитоз со сдвигом формулы влево, лейкопения и тромбоцитопения в ОАК, ацидоз и гипоксемия при определении газового состава крови, гиперкалиемия и гипонатриемия в электролитном спектре, диспротеинемия и выявления С-реактивного протеина в белковом спектре, обнаружение крови в кале при пробе Грегерсена. С целью выявления инфекционного возбудителя проводится бактериальный посев, ИФА и ПЦР.
Ведущую роль в диагностике некротического энтероколита новорожденных играют инструментальные методы: рентгенография, УЗИ, КТ и МРТ.
Они дают возможность визуализировать отек стенок кишечного тракта, плюс-ткань, наличие воздуха в брюшной полости, в просвете портальной или печеночной вен, а также отсутствие перистальтики на серии последовательных снимков.
В педиатрии для подтверждения диагноза «некротический энтероколит новорожденных» и определения стадии заболевания применяется шкала Walsh и Kliegman.
При использовании данной шкалы учитываются присутствующие у ребенка соматические симптомы, проявления со стороны желудочно-кишечного тракта и рентгенологические признаки. В зависимости от количества и выраженности проявлений выделяют подозреваемый НЭК (1а и 2а ст.), явный НЭК (2а и 2б ст.), прогрессирующий НЭК (3а и 3б ст.). Это имеет существенное значение при выборе тактики лечения.
Дифференциальная диагностика некротического энтероколита новорожденных проводится с такими патологиями как неонатальный сепсис, пневмония, пневмоперитонеум, кишечная непроходимость различного генеза, аппендицит новорожденного, бактериальный перитонит и спонтанная перфорация кишечника.
Тактика лечения некротического энтероколита новорожденных зависит от тяжести состояния ребенка и стадии заболевания. Детям с 1а, 1б и 2а стадиями показана консервативная терапия. С момента постановки диагноза отменяется энтеральное питание и проводится постановка назо- или орогастрального зонда с целью декомпрессии.
Ребенок переводится на полное парентеральное питание (TPN) в соответствии с клиническими протоколами. Параллельно назначаются антибактериальные препараты из групп пенициллинов (ампициллин) и аминогликозидов II поколения (гентамицин) в комбинации с медикаментами, действующими на анаэробную микрофлору (метронидазол).
При неэффективности выбранной антибиотикотерапии применяют цефалоспорины III-IV поколения (цефтриаксон) в сочетании с аминогликозидами III поколения (амикацин). Таким детям рекомендованы пробиотики и эубиотики для нормализации кишечной микрофлоры. Также проводят СВЧ-терапию, вводят иммуномодуляторы и гамма-глобулины.
Детям с 2б, 3а и 3б стадиями показано хирургическое вмешательство. Объем операции зависит от распространенности поражения кишечника.
Как правило, проводится экономная резекция пораженного участка с формированием энтеростомы или колостомы. При локальных формах НЭК возможно наложение анастомоза по типу «конец в конец».
После операции назначается инфузионная терапия и медикаментозное лечение, аналогичное более ранним стадиям.
Прогноз и профилактика НЭК новорожденных
Исход НЭК зависит от тяжести общего состояния ребенка и стадии заболевания. Так как данные показатели почти всегда отличаются нестабильностью, прогноз считается сомнительным даже на фоне полноценного лечения.
Профилактика некротического энтероколита новорожденных включает в себя антенатальную охрану здоровья плода, рациональное ведение беременности, грудное вскармливание в физиологических объемах.
Согласно некоторым исследованиям, риск развития заболевания снижается при использовании эубиотиков, пробиотиков и IgA у детей из группы риска. При высоком риске преждевременных родов применяют глюкокортикостероиды с целью профилактики РДС.
Источник: https://www.KrasotaiMedicina.ru/diseases/children/necrotizing-enterocolitis
Чем опасен некротизирующий энтероколит у новорожденных детей
Одной из наиболее тяжёлых патологий младенцев является некротизирующий энтероколит.
Если раньше некротический энтероколит диагностировали преимущественно у недоношенных новорождённых, то сейчас подобная патология выявляется у младенцев с нормальным сроком гестации.
Некроз поражает кишечник до 1-4% младенцев, поступающих в отделения интенсивной терапии. К сожалению, выживаемость новорожденных с некротизирующим энтероколитом крайне низкая – летальность составляет до 40%.
Некротизирующий энтероколит – что это за болезнь?
Некрозом называют отмирание тканей вследствие прекращения их питания, необратимого повреждения.
На отмирающие ткани кишечника «набрасывается» условно патогенная микрофлора – кишечная палочка, кокки, клостридии, грибы Кандида. Микробы отравляют организм ядовитыми продуктами распада.
Развивается сепсис – обширное поражение токсинами. Первые упоминания в медицинской литературе о некрозах кишечника у недоношенных детей относятся к 1964 году.
Некротизирующий энтероколит у новорожденных (НЭК) диагностируется на первых двух неделях жизни. Однако у 15% грудничков некротизирующий энтероколит прогрессирует сразу после рождения.
Известны случаи болезни в месячном возрасте. Врачи называют некротический энтероколит участью выживших недоношенных.
Патология представляет собой быстро нарастающее воспаление кишечника с отмиранием и разрывом стенки кишки.
Некротический энтероколит у младенцев начинается с поражения слизистой оболочки тонкого или толстого отдела. Чаще всего некротизирующий процесс поражает подвздошную и слепую кишку, восходящую и поперечную часть ободочной кишки. На последней фазе некрозу подвергается тощая, 12-перстная кишка и желудок.
Очаги отмирания разбросаны хаотично – относительно здоровая ткань перемежается с некротизированными участками. Образуется отёк, отслойка эпителия, разрушение кишечных ворсинок. Процесс скоро переходит со слизистого слоя на подслизистый. Серозная (внешняя)оболочка кишки утолщается из-за отёка.
Основные признаки заболевания
Течение некротизирующего процесса отличается широкой вариативностью – от лёгких форм до тяжёлых случаев перфорации кишечника, обширного воспаления брюшины и септического поражения организма.
Стадии НЭК младенцев:
- 1 – клинические проявления выражаются во вздутии живота, задержке стула. Малыш часто срыгивает молоком, отказывается от еды, вялый, капризный, беспокойный. Стенки живота напряжённые, болезненные. На 1а стадии в стуле находят скрытую кровь, стул жидкий, пенистый. На 1б стадии обнаруживают явную кровь в кале;
- 2 – по мере развития острого живота ухудшается состояние ребёнка. Давление понижается, учащается сердцебиение, малыш вялый и малоподвижный. Прогрессирует кишечная непроходимость. Врач отмечает наличие отека брюшной стенки. Признаки некротизирующего энтероколита 2а стадии характеризуются вздутым животом, атонией кишечника, прожилками слизи и крови в кале. Симптомы проявления 2б стадии – сильный отёк кишечника;
- 3 – начинается некротический язвенный энтероколит. Состояние грудничка крайне тяжёлое. Малыш почти не двигается, дыхание поверхностное. Количество мочи на 3 стадии заболевания снижается до скудных капель. Развиваются тяжёлые нарушения уровня воды и электролитов. На стенке кишечной трубки образуются глубокие язвы, ведущие к перфорации. Перистальтика кишечника отсутствует. Возможно появление множественных тромбов. На 3а стадии развивается некроз кишечника. Для 3б стадии характерна перфорация кишечника, некроз брюшной полости.
По скорости развития симптомов некротизирующего энтероколита у новорожденных детей различают молниеносную (за 2 суток), острую и подострую форму. Некротизирующий энтероколит может захватывать ограниченный участок, несколько сегментов или почти весь кишечник малыша.
Почему малыши болеют некротизирующим энтероколитом
НЭК – болезнь новорожденных, среди которых 80-90% недоношенных. Имеются сведения о случаях энтероколита у доношенных грудничков.
Ведущими факторами развития некротизирующего энтероколита у новорожденных являются:
- гипоксия или кислородное голодание плода в утробе матери;
- сложные, затяжные роды повышают риск развития НЭК новорожденного;
- нарушение иннервации и кровоснабжения кишечника;
- заселение кишечника «неправильной» микрофлорой;
- слабый иммунитет новорожденного;
- позднее прикладывание к груди;
- кормление неподходящими смесями, перекармливание/недокармливание;
- врождённые аномалии ЖКТ;
- иногда непереносимость молока – лактазная недостаточность;
- нарушение гигиенических требований к кормлению – плохо промытые бутылочки и соски, длительное неправильное хранение готовой смеси.
Причины НЭК у новорождённых связаны с нарушением кровообращения кишечника и нехваткой кислорода в органах и тканях ЖКТ. Среди детей, вскормленных грудным молоком, случаи некротизирующего энтероколита встречаются гораздо реже, чем у малышей, растущих на смесях.
Как определить патологию у грудничка
Важно провести диагностику некротизирующего энтероколита у новорожденного быстро и точно. Над диагностикой некротизирующего энтероколита грудничка трудится команда детских специалистов: педиатр, хирург, гематолог, гастроэнтеролог, инфекционист, пульмонолог, эндоскопист.
Комплекс исследований включает:
- осмотр врача, сбор анамнеза;
- анализ кала, крови, мочи;
- проводится ректоскопия;
- рентгенография, УЗИ, компьютерная и магниторезонансная томография покажут скопление жидкости в брюшной полости, некроз кишечника.
Врачам надо отличать некротизирующий энтероколит новорожденного от других заболеваний тонкой и толстой кишки, очень похожих на НЭК. Такими патологиями являются: гнойно-септическое поражение, воспаление лёгких, атония и непроходимость кишечника, перитонит, аппендицит.
Что делать с больным ребёнком
Схема лечения некротического энтероколита разрабатывается с учётом стадии заболевания у новорожденного. Если процесс находится на 1а, 1б, 2а этапе, показана консервативная терапия:
- кормят новорождённого только по зонду, введённому через нос или рот;
- через зонд проводят декомпрессию желудка;
- назначают ампициллин, гентамицин, метронидазол;
- пробиотики Линекс, Бифидумбактерин и другие для восстановления микробного сообщества кишечника;
- иммуностимулирующие мероприятия – введение иммуноглобулинов, физиотерапия.
Хирургическое вмешательство целесообразно на 2б, 3а, 3б фазе некротизирующего энтероколита. Хирург удаляет некротизированную часть кишки, стараясь сохранить как можно больше структуру и размер органа. Сначала проводят лапароскопию с диагностическими и лечебными целями.
Если объём поражения большой, приходится разрезать живот традиционным способом. Иногда в ходе операции накладывают гастростому – отверстие из желудка для питания через него. Колостома выводится при значительном иссечении толстого кишечника. Через полгода стомы могут убрать.
После операции на некротизирующий энтероколит питание через зонд сохраняется до тех пор, пока не пройдет болевой синдром и не восстановится работа ЖКТ.
Естественное питание вводят постепенно, следя за состоянием ребёнка. Лучшим питанием новорожденного после лечения некротизирующего энтероколита является грудное молоко.
Если малыш искусственник, используют смеси без лактозы, но с гидролизированным белком.
В будущем необходимо строго следить за питанием детей, перенёсших некротизирующий энтероколит. Для них сохраняется дробное питание с маленькими объёмами порций. Необходимо избегать определённых пищевых продуктов – жирного, острого, жареного, копчёного, сладкого. При должном уходе и соблюдении врачебных рекомендации прогноз по прооперированному некротизированному энтероколиту благоприятный.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Задайте вопрос врачу
Источник: https://gastrot.ru/kishechnik/nekrotiziruyushhij-enterokolit-u-novorozhdennyh
Некротизирующий энтероколит у новорожденных: причины, симптомы, диагностика и лечение

Некротизирующий энтероколит у новорожденных является наиболее частой причиной гибели в раннем неонатальном периоде. Основным звеном в развитии является ишемия кишечной стенки. Классификация НЭК новорожденных включает в себя три стадии, на которые родители должны обратить внимание при малейших подозрениях на эту болезнь.
Причины
Существует множество причин НЭК новорожденных. Это:
- Перинатальная гипоксия плода — хроническая фетоплацентарная недостаточность, интоксикация плода вследствие приема наркотических средств, врожденный порок сердца по синему типу (когда сброс крови происходит справа налево), тяжелая анемия беременной (нарушается транспорт кислорода к плоду).
- Заселение кишечника бактериальной флорой с всасыванием эндотоксинов (патологическая контаминация кишечника, инфекционные заболевания матери, длительная катетеризация пупочных сосудов).
- Физиологические особенности недоношенных детей (в силу его незрелости снижена барьерная функция слизистой кишечника, низкая концентрация фактора защиты слизистой оболочки – секреторного иммуноглобулина А).
- Введение катетера в пупочную артерию по ошибке (ятрогенное действие).
- Микротравмы слизистой оболочки кишечной стенки (кормление через зонд смесями с высокой осмолярностью, быстрое увеличение объема энтерального питания).
- Ишемия кишечной стенки (гемотрансфузия крови через пупочные сосуды — пупочную вену, введение слишком холодных и гиперосмолярных растворов).
Факторы риска
Факторы риска выделяют следующие:
- недоношенность;
- гемолитическая болезнь новорожденных, при которой проводят ОЗПК (операцию заменного переливания крови);
- респираторный дистресс новорожденного (дефицит сурфактанта);
- ЗВУР (задержка внутриутробного развития).
Все вышеперечисленные причины приводят к повреждению слизистой оболочки кишечной стенки и запускают патогенетические звенья энтероколита.
Опасные факторы
НЭК — серьезная проблема, которая сопровождается очень слабым состоянием ребенка. Есть легкие формы болезни. При них поражен лишь маленький участок в области кишечника.
После того как ребенка принялись лечить, по истечении первых дней он идет на выздоровление. При сложных вариациях болезни повреждаются важные участки кишечника.
В таких случаях толстый кишечник функции не исполняет, это несет опасность для дальнейшей жизни ребенка, и обязательно нужно вмешательство хирурга.
Во время хирургической операции, как правило, ликвидируется пораженная область кишечника. Если поражен весь кишечник, то здесь медицина может оказаться беспомощной. Это самый печальный расклад, при котором малыша уже невозможно спасти.
Симптомы
На ранних стадиях развития болезни НЭК обладает очень скудным набором диагностических симптомов, поэтому изменение кишечной стенки легко перепутать с обычной младенческой коликой. По мере роста поражающих элементов – воспалительного процесса в тканях — у грудничка обнаруживаются вынужденные двигательные рефлексы:
- поджимание ног к животу;
- переворачивание на бок;
- дрожание рук и полный отказ от еды в сочетании с надрывным плачем, истерическими всхлипами.
Если поднести руку к животу и поводить вокруг пупка ладонью, состояние возбуждения резко усиливается, что свидетельствует о возникновении острого болевого синдрома.
Наиболее распространенные признаки
Клинические рекомендации некротизирующего энтероколита у новорожденных указывают, что настораживать молодую маму должны еще и такие признаки:
- вздутие живота;
- постепенное увеличение его объема;
- повышенное газообразование;
- невозможность вывести продукты обмена без предварительного распаивания;
- нарушение сна;
- капризы и нервное возбуждение при переворачивании на живот;
- резкий подъем температуры тела;
- признаки интоксикации (рвота, понос, бледность кожных покровов, желтые круги под глазами, вялость);
- многократные жидкие испражнения зеленоватого цвета с резким запахом также свидетельствуют о возникновении сложного воспалительного процесса, причиной которого служит попадание в организм инфекции.
При возникновении подобной клинической картины следует незамедлительно вызывать скорую помощь и собирать сумку для экстренной госпитализации.
Игнорирование ситуации и промедление до утра, чтобы вызвать участкового врача-педиатра, могут стоить малышу жизни, так как самым частым осложнением некротизирующего энтероколита является перитонит, гнойное содержимое попадает в брюшную полость, заражая и отравляя все жизненно важные органы.
Диагностика
Некротизирующий энтероколит (НЭК) – это заболевание, связанное с тотальным повреждением стенок кишечника инфекционными агентами и остро протекающим воспалительным процессом.
Достоверная причина возникновения некротических изменений у новорожденных не установлена.
Вероятным возбудителем НЭК становятся медиаторы (патогенные клетки), которые запускают процесс токсического воздействия на плод.
Как определяется подобное состояние:
- На основании данных осмотра, предоставленных детским хирургом, будут установлены такие отклонения, как кишечные шумы, динамическое сопротивление при пальпации в результате болезненных ощущений, покраснение франков, которые указывают на перитонит. В такой ситуации пациента готовят к срочной операции – госпитализируют.
- Использование рентгена брюшной стенки и УЗИ-диагностики. На снимках и мониторе аппарата очень четко будут прослеживаться утолщение брюшной стенки, скопление газов в кишечнике, заброс крови и газов в воротную вену, феномен «стремянки».
- Применение лабораторных тестов. Проводят забор крови на выявление внутриутробных инфекций, бактерий и вирусов, способных поражать грудного ребенка на момент рождения, в первые недели жизни; исследуется лейкоцитарная формула, которая отражает полные данные о состоянии организма пациента на момент обращения.
- Дополнительно назначаются скриниговые исследования на выявление опухолевых процессов, так как нередко стенозы и некротические повреждения кишечника вызваны именно перекрытием путей выведения продуктов обмена и их токсических компонентов. Если наличие опухоли подтверждается, ребенка передают врачам-онкологам. Они проводят уточняющие исследования и делают операцию.
Лечение
Некротизирующий энтероколит у новорожденных — это тяжелый воспалительный процесс слизистой кишечника, который характеризуется наличием мембранных образований с появлением поверхностных язв. Такое заболевание часто обозначают следующей аббревиатурой – НЭК.
Чаще всего оно поражает недоношенных детей, появившихся на свет раньше запланированного срока. Когда ребенок получает пищу, то воспаляется слизистая оболочка кишечника и микробы проходят в его стенки.
Зачастую родители не знают, сколько должен есть новорожденный ребенок, и перекармливают его. Вследствие этого проявляется данное заболевание. Ведь функции кишечника (тонкого и толстого) при этом нарушаются.
Микробы порождают инфекцию, вследствие чего воспаляются стенки кишечника. С помощью снимка брюшной полости можно выявить данное заболевание.
При первых признаках некротизирующего энтероколита у новорожденного должны взять кровь на анализы, в том числе бактериологический. Еще требуется тестирование для выявления уровня С-реактивного белка.
С-реактивный белок – признак различных воспалений. Для этого требуется проконсультироваться с детским хирургом.
Даже при качественном лечении очень трудно предугадать, как будет развиваться болезнь, несмотря на правильно поставленный диагноз. Нужно пристально наблюдать за только что родившимся младенцем в течение первых двух дней.
Часто самочувствие ребенка может ухудшаться, когда казалось, что все идет на поправку. Когда поставлен диагноз «НЭК» или есть подозрение, то следует воспользоваться консультацией неонатолога.
Не помешает осмотр других специалистов, в том числе хирурга.
После того как ребенок выздоровел, но у него нет прибавления в весе или нарушена печеночная деятельность, то немедленно нужно обратиться к гастроэнтерологу.
Терапия некротического энтероколита
Терапия НЭК предполагает отказ от энтерального питания и прием антибиотиков. Ребенок переводится на полное парентеральное питание. Еще следует принимать препараты, улучшающие давление и ключевые элементы в крови. Такими являются плазма и тромбоциты. Они предотвращают кровотечение и поддерживают стабильное дыхание.
Также необходимо каждые шесть часов брать кровь на анализ, делать снимки органов брюшной зоны. Нужен постоянный контроль над общим состоянием организма. При обнаружении отверстия в кишечнике требуется работа хирурга. Он проводит операцию по устранению пораженных мест в кишечнике.
В случае нестабильного состояния ребенка врач может поставить в область брюшной полости резиновую дренажную трубку, чтобы новорожденному было легче переносить операцию.
Если малыш хорошо реагирует на лекарственные препараты, то на выздоровление может потребоваться около двух недель.
Последствия НЭК
При приеме многих препаратов нужно все время держать под контролем их уровень в крови, поскольку из-за чрезмерной их концентрации малыш начать плохо слышать. Причина кроется в негативном воздействии антибиотиков на нерв во внутреннем ухе. Наиболее распространенные последствия НЭК таковы:
- Язва кишечника.
- Затруднение дыхания.
- Нарушение работы почек.
- Понижается давление крови.
В срочном порядке назначается операция, если самочувствие ребенка плохое и не исполняет свои функции толстый кишечник наряду с тонким. Недостаток крови и жидкости, который происходит во время кровотечения или воспаления, лишь затрудняет положение.
Из-за пониженного давления может пострадать мозговая деятельность. В таком случае малыш будет нуждаться в парентеральном питании на неопределенный срок. Это может навредить работе печени.
Примерно через 3-6 месяцев после перенесенного недуга возможна следующая патология – замедление функций тонкого кишечника, язва. Здесь необходимо вмешательство хирурга.
Если у малыша НЭК, можно ли кормить его грудью?
Молодых родителей интересует, сколько должен есть новорожденный ребенок. Малышу, страдающему этим недугом, подобное кормление строго противопоказано.
При первых признаках, а тем более когда диагноз подтвержден, любое энтеральное вскармливание категорически запрещено. Главной терапией некротического энтероколита считается покой ЖКТ и антибиотики.
При первых признаках заболевания кормление следует прекратить примерно на неделю. Когда болезнь подтвердится, срок увеличивается еще на неделю.
Последующий контроль над ребенком, перенесшим это заболевание
При первых признаках на то, что кишечник сузился или закупорился, проводится контрастный рентген под присмотром хирурга.
Когда есть предположение на невозможность усваивания еды, то следует обратиться к гастроэнтерологу. Прогресс лечения НЭК может быть только при совместной деятельности разных специалистов.
Для малыша, болевшего некротическим энтероколитом, главную роль имеет дальнейшее наблюдение за его развитием.
Источник: https://FB.ru/article/394191/nekrotiziruyuschiy-enterokolit-u-novorojdennyih-prichinyi-simptomyi-diagnostika-i-lechenie





