Нормы показателей первого скрининга при беременности: расшифровка результатов
Процедура, называемая «скрининг» (от англ. – screening – просеивание), почему-то вызывает тревогу у большинства будущих мам, некоторые из которых отказываются от процедуры лишь потому, что боятся услышать неприятное известие о ее результатах.
Но ведь скрининг, особенно с использованием современных компьютерных систем и высокоточных приборов, это не гадание на кофейной гуще, а возможность заглянуть в будущее и узнать какова вероятность того, что через положенное время родится малыш с неизлечимым заболеванием.
Для родителей же это возможность заранее решить, готовы ли они заботиться о ребенке, которому потребуется колоссальное внимание и уход.
Нормы первого скрининга при беременности
Скрининг первого триместра, по сути, состоит из двух уже знакомых для женщины процедур: УЗИ и забора крови на анализ.
При подготовке к процедурам важно соблюдать рекомендации врача и постараться сохранять спокойствие.
Нормы УЗИ
Во время ультразвукового исследования специалист подробно рассматривает строение эмбриона, уточняет срок беременности на основе таких показателей, как копчико-теменной размер эмбриона (КТР) и бипариентальный размер головки плода (БПР).
А, самое главное, делает необходимые замеры, информативные для оценки состояния плода.
Это, прежде всего:
- Толщина воротникового пространства (ТВП) – важнейший показатель при УЗИ для выявления риска хромосомных патологий.
Нормы для ТВП в зависимости от возраста эмбриона
| Возраст плода (нед) | Толщина (мм) |
| 10 | 1,5 – 2,2 |
| 11 | 1,6 – 2,4 |
| 12 | 1,6 – 2,5 |
| 13 | 1,7 – 2,7 |
Если ТВП превышает нормальную величину, то это повод подозревать наличие хромосомной аномалии у плода.
Для определения этого показателя важно знать точный срок беременности (в неделях и днях) и не опоздать с обследованием, так как со второго триместра ТВП определить невозможно.
- Определение носовой кости – она визуализируется уже на 10 – 11 неделе беременности, а на 12-ой неделе она должна быть не менее 3-х мм. Это справедливо для 98 % здоровых эмбрионов.
- Частота сердечных сокращений плода (ЧСС) – в зависимости от недельного срока беременности, нормальными показателями считаются:
| Возраст плода (нед) | ЧСС (уд/мин) |
| 10 | 161 – 179 |
| 11 | 153 – 177 |
| 12 | 150 – 174 |
| 13 | 147 – 171 |
Повышенная ЧСС у плода также является одним из признаков наличия синдрома Дауна.
- Спектр кровотока в аранциевом (венозном) протоке у плода. Реверсная форма волны кровотока встречается лишь у 5 % эмбрионов без хромосомных аномалий.
- Размер верхнечелюстной кости плода – отставание ее в размерах характерно для эмбрионов с трисомией.
- Объем мочевого пузыря – в возрасте 12 недель мочевой пузырь определяется у большинства здоровых эмбрионов лишь с 11-ой недели. Увеличенный мочевой пузырь является дополнительным возможным признаком синдрома Дауна у плода.
Нормы биохимического анализа крови
Сдавать кровь для скринингового обследования следует, по возможности, в день проведения генетического УЗИ либо, если это невозможно, на следующий же день.
В идеале, кровь на скрининговый тест забирают с утра натощак, в крайнем случае, не менее чем, через 4 часа после приема пищи.
В первом триместре скрининг на выявление степени риска наличия пороков развития эмбриона состоит из оценки двух показателей: свободная β-субъединица ХЧГ и РАРР-А.
«Разбег» значений указанных маркеров крови, приемлемых на каждом сроке беременности (по неделям) довольно широк и может разниться в локусах проведения скрининга в зависимости от этнического состава региона.
Однако по отношению к медиане данного региона – среднему нормальному значению для конкретного срока беременности – уровень анализируемых показателей должен составлять от 0,5 до 2 МоМ.
Причем, при расчете рисков в каждом отдельном случае берется не чистая МоМ, а рассчитанная с поправкой на анамнез будущей мамы, т.н. скоррегированная МоМ.
Свободная β-субъединица ХЧГ
При оценке риска развития хромосомных заболеваний плода анализ свободной β-ХЧГ более информативен, чем уровень, собственно, гормона ХЧГ.
Т.к. причиной изменения ХЧГ у женщины могут быть состояния, не связанные с вынашиванием малыша (гормональные заболевания, прием некоторых препаратов и т.д.).
Тогда как предсказуемое изменение уровня β-субъединицы ХЧГ специфично для состояния беременности.
При нормально развивающемся эмбрионе показатели свободной β-ХЧГ в крови женщины будут примерно следующими:
| Возраст плода (нед) | Уровень β-ХЧГ (нг/мл) |
| 10 | 25,8 – 181,6 |
| 11 | 17,4 – 130,4 |
| 12 | 13,4 – 128,5 |
| 13 | 14,2 – 114,7 |
Определение уровня свободной субъединицы β-ХЧГ на ранних сроках беременности несет в себе информацию не только о возможной патологии развития плода, но и о прочих состояниях беременности или изменениях в организме женщины.
При условии, что срок беременности установлен верно и, пренебрегая возможностью ложного результата, причинами несоответствия уровня β-ХЧГ в крови женщины сроку беременности могут быть совершенно иные причины, не связанные с аномалии в развитии плода.
| Повышенный уровень β-субъединицы ХЧГ (возможные причины) | Пониженный уровень β-субъединицы ХЧГ (возможные причины) |
| Многоплодная беременность | Внематочная беременность |
| Острый токсикоз | Неразвивающаяся беременность |
| Синдром Дауна | Угроза выкидыша |
| Сахарный диабет | Синдром Эдвардса |
| Прием некоторых препаратов | |
| Опухолевые заболевания | |
| Пузырный занос |
Нормы РАРР-А
Специфический для состояния беременности протеин вырабатывается наружным слоем плаценты и наблюдается в крови женщины в течение всей беременности.
Уровень его растет соответственно сроку беременности.
Отставание его уровня от нормы для конкретного срока беременности может выступать как один из признаков риска патологий по хромосомному набору плода: синдромов Дауна, Эдвардса.
Границы показателей РАРР-А в крови пациентки при нормально развивающейся беременности
| Возраст плода (нед) | Уровень РАРР-А (мЕД/мл) |
| 10 | 0,46 – 3,73 |
| 11 | 0,79 – 4,76 |
| 12 | 1,03 – 6,01 |
| 13 | 1,47 – 8,54 |
Значение РАРР-А, как маркера хромосомных патологий плода, вызывает тревогу при более низком, чем средние в регионе, значении (МоМ ниже 0,5). В первом триместре это может означать риск развития синдромов Дауна, Эдвардса.
Повышенный уровень РАРР-А может сигнализировать о возможной замершей беременности и угрозе выкидыша.
Надо иметь в виду, что после 14-ой недели беременности для определения риска развития синдрома Дауна у плода, уровень РАРР-А не информативен, т.к. сравнивается с показателями здоровой беременности даже при наличии трисомии по 21 хромосоме.
Расшифровка результатов первого скрининга
Для оценки результатов пренатальных скрининговых тестов используются сертифицированные компьютерные программы, разработанные специально для этих целей и настроенные для работы в родной лаборатории.
Поэтому, все исследования должны быть пройдены в одном учреждении.
Только комбинированный скрининг – оценка данных УЗИ в совокупности с анализом биохимических маркеров крови – становится залогом получения высокоточного прогноза.
Показатели двойного биохимического теста, проводимого в первом триместре беременности, рассматриваются в сочетании друг другом.
Так, низкий уровень РАРР-А в сочетании с повышенным уровнем β-ХЧГ в крови женщины, при прочих равных условиях, дает серьезные основания подозревать развитие у плода синдрома Дауна, а в сочетании с пониженным уровня β-ХЧГ – риск развития синдрома Эдвардса.
В этом случае решающими для принятия решения о направлении женщины на инвазивную диагностику становятся данные протокола УЗИ.
Если УЗИ не выявило патологических отклонений у плода, то, как правило, будущей маме рекомендуют пройти повторный биохимический скрининг, если позволяет срок беременности, либо дождаться возможности прохождения скрининга второго триместра .
Неблагоприятные результаты первого скрининга
Данные скрининга обрабатываются «умной» компьютерной программой, которая выдает свой вердикт об уровне риска по развитию хромосомных патологий у плода: низкий, пороговый или высокий.
В нашей стране высоким считается значение риска менее 1:100. Это значит, что у одной из ста женщин с подобными результатами первого скрининга рождается ребенок с пороками развития.
И такой риск является однозначным показанием для проведения инвазивного метода обследования, чтобы с уверенностью в 99,9 % диагностировать хромосомные заболевания эмбриона.
Пороговый риск означает, что возможность рождения ребенка с неизлечимыми отклонениями в развитии составляет от 1:350 до 1:100 случаев.
В этой ситуации, женщине требуется консультация врача-генетика, задача которого после индивидуального приема уточнить в группу высокого или низкого риска относится по вынашиванию плода с пороками развития будущая мама.
Как правило, генетик предлагает женщине успокоиться, подождать и пройти дополнительные неинвазивные обследования во втором триместре (второй скрининг), после чего приглашает на повторный прием для рассмотрения результатов второго скрининга и определения необходимости инвазивных процедур.
К счастью, счастливиц, которым скрининг первого триместра показывает низкий риск вынашивания больного ребенка: более чем 1:350, подавляющее большинство среди будущих рожениц. Им дополнительные обследования не требуются.
Что делать при неблагоприятных результатах
Если по итогам результатов пренатального скрининга у будущей мамы обнаружился высокий риск рождения ребенка с врожденными пороками развития, то первоочередной задачей для нее становится сохранение душевного равновесия и планирование своих дальнейших действий.
Будущие родители должны определить, насколько важна для них точная информация о наличии патологий развития будущего ребенка, и в связи с этим решить продолжать ли обследования для постановки точного диагноза.
Что же делать при получении после первого скрининга плохих результатов?
- Не следует проводить повторно первый скрининг в другой лаборатории.
Так вы только потеряете драгоценное время. И уж тем более не следует ждать второго скрининга.
- При получении плохих результатов нужно (при риске 1:100 и ниже) нужно немедленно обратиться за консультацией к генетику.
- Не следует ждать планового приема в ЖК и добиваться направления или записи к генетику.
Нужно немедленно найти квалифицированного специалиста и посетить платный прием. Дело в том, что генетик, скорее всего, назначит вам инвазивную процедуру. Если срок еще маленький (до 13 недель), то это будет биопсия ворсин хориона.
- Всем женщинам с высоким риском рождения ребенка с генетическими отклонениями лучше пройти именно биопсию ворсин хориона, так как остальные процедуры, позволяющие выявить генотип плода амниоцентез, кордоцентез проводятся на более поздних сроках.
Результаты любой инвазивной процедуры следует ждать около 3 недель. Если делаешь анализ платно, то чуть меньше.
- Если же аномалии развития плода подтверждены, то, в зависимости, от решения семьи, доктором может быть выписано направление на прерывание беременности.
В этом случае прерывание беременности будет проводиться на сроке 14-16 недель.
А теперь представьте, если вы делаете амниоцентез в 16-17 недель. Ждете еще 3 недели результатов. А в 20 недель вам предлагают прервать беременность, когда плод уже активно двигается, когда уже наступает полное осознание того, что в вашем теле живет новая жизнь.
На сроке свыше 20 недель в хорошей клинике может родиться жизнеспособный ребенок. На сроке свыше 20 недель не делают аборты, а проводят искусственные роды по медицинским показаниям.
Такие вмешательства ломают психику женщины и отца ребенка. Это очень тяжело. Поэтому именно на сроке 12 недель следует принять нелегкое решение – узнать истину и сделать аборт как можно раньше. Либо принять рождение особенного ребенка как данность.
Достоверность скринингов и необходимость их проведения
От будущих мам в очередях к врачу в женских консультациях, на тематических форумах, а порой от самих медиков можно услышать весьма расхожие мнения о целесообразности проведения скринингов при беременности.
И действительно. Скрининги мало информативны. Они не дают точного ответа на вопрос, есть ли у вашего ребенка генетические отклонения. Скрининг дает лишь вероятность, а также формирует группу риска.
Результаты скрининга это не диагноз и, тем более, не приговор.
Первый скрининг дает родителям возможность провести более точную диагностику и прервать беременность на малом сроке или максимально подготовиться к появлению особенного ребенка.
Отсутствие рисков по развитию отклонений в развитии плода, вследствие хромосомных патологий, по скринингу позволит молодой маме спокойно донашивать свою беременность, будучи на 99 % уверенной, что ее малыша миновала беда (ибо вероятность ложноположительных результатов по скринингу ничтожна).
Споры о необходимости прохождения скринингов, об их моральной стороне, видимо, стихнут не скоро. Однако, отвечая на вопрос о том, стоит ли принимать врачебное направление на скрининг, будущие родители должны мысленно перенестись на несколько месяцев вперед и представить себе ситуацию, что риски оправдались.
И лишь осознав свою готовность принять особенного малыша, мама и папа могут уверенно писать отказную или соглашаться на обследования.
Источник: https://in-waiting.ru/normyi-pervogo-skrininga-pri-beremennosti.html
Скрининговое и объемное исследование плода
→ Гинекология и акушерство → Беременным → Ведение беременности → Скрининговое и объемное исследование плода
Весь период беременности – это непростой путь для будущего малыша, который пытается набраться сил перед родами.
Чтобы все прошло благополучно, будущей маме необходима помощь врача, который в течение беременности будет следить за развитием плода, замечать любые неполадки и по возможности оперативно их устранять.
Подробно узнать о состоянии здоровья малыша и его внутриутробном развитии можно при помощи скринингового и объемного исследования плода. Это даст возможность с большой долей точности выявить или исключить отклонения в развитии будущего ребенка.
Если Вы хотите, чтобы ведением Вашей беременности занимались опытные специалисты в сфере акушерства и гинекологии – приглашаем Вас в Международный медицинский центр ОН КЛИНИК. Наша клиника оснащена новейшим оборудованием от лучших мировых производителей, что позволяет проводить полноценный скрининг и объемное исследование плода.
Стоимость услуг
| Скрининговое исследование плода в 1 триместре | 2850 |
| Скрининговое исследование плода во 2 триместре | 3300 |
| Скрининговое исследование плода в 3 триместре | 3500 |
| Скрининговое исследование плодов при многоплодной беременности в 1 триместре | 3450 |
| Скрининговое исследование плодов при многоплодной беременности во 2 триместре | 4350 |
| Скрининговое исследование плодов при многоплодной беременности в 3 триместре | 4650 |
| Скриннинговое и объемное исследования плода (2-3 триместр) | 5300 |
| Скриннинговое и объемное исследования плода с допплерографией (2-3 триместр) | 6000 |
| Скриннинговое и объемное исследования плодов (2-3 триместр) при многоплодной беременности | 7950 |
| Скриннинговое и объемное исследования плодов с доплерографией (2-3 триместр) при многоплодной беременности | 9000 |
| Запись исследования на электронный носитель (DVD или флеш-накопитель организации) | 350 |
Уважаемые пациенты! С полным перечнем услуг и прейскурантом Вы можете ознакомиться в регистратуре или задать вопрос по телефону.
Администрация старается своевременно обновлять размещенный на сайте прейскурант, но во избежание возможных недоразумений, советуем уточнять стоимость услуг на день обращения в регистратуре или в колл-центре по телефону 8(495)223-22-22.
Размещенный прейскурант не является офертой.
| Запись на прием | Запишитесь на прием по телефону 8(495)223-22-22 или заполнив форму online |
Администратор свяжется с Вами для подтверждения записи. ММЦ «ОН КЛИНИК» гарантирует полную конфиденциальность Вашего обращения.
Что такое скрининг плода?
Скрининг, проводимый при беременности, является комплексом неинвазивных диагностических исследований в целях обнаружения аномалий и заболеваний плода на самых ранних стадиях развития. В большинстве случаев скрининг для беременных женщин проводят три раза – в первом, втором и третьем триместрах.
Врач, который ведет беременность, в процессе проведения скрининга для беременных назначает анализы крови, УЗИ и кардиографию. При выявлении патологических состояний количество исследований может быть увеличено в целях уточнения диагноза и поиска методов наиболее эффективных методов лечения мамы и малыша.
Объемное исследование плода: первое знакомство с ребенком
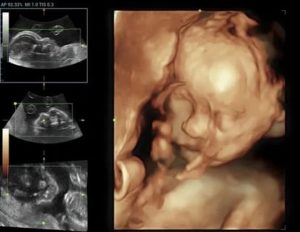
3D УЗИ отличается от традиционного 2D УЗИ тем, что ультразвук при отражении от органов обеспечивает получение трехмерного (объемного) изображения, которое отображается на экране аппарата.
3D УЗИ максимально приближено к восприятию человеческим глазом контуров, форм, объемов и пропорций.
Это значит, что после проведения трехмерного ультразвукового исследования Вы увидите первую практически полноценную фотографию малыша.
Если же Вы хотите получить видеоролик с Вашим малышом в главной роли, стоит провести 4D УЗИ, которое позволяет увидеть будущего ребенка в движении в настоящем времени. В процессе исследования можно понаблюдать, как малыш двигает ручками и ножками, морщится или пытается улыбаться. Первую видеосъемку Вашего малыша можно записать на любой цифровой носитель.
Любой вид УЗИ поможет выявить возможные аномалии и отклонения от нормального развития.
Скрининговое и объемное исследование плода в ОН КЛИНИК
Попасть на прием к гинекологам нашей клиники и пройти необходимое обследование можно в любой день недели, включая выходные и праздники.
Для каждой пациентки наши гинекологи составляют индивидуальную программу ведения беременности с учетом всех физиологических особенностей будущей мамы, ее состояния здоровья, возраста и личных предпочтений.
Мы предлагаем широчайший спектр программ медицинского сопровождения беременности, отвечающих всем современным стандартам, и делаем все, чтобы у наших пациенток рождались здоровые дети.
Насонова Н.В. Услуги по гинекологии в ОН КЛИНИК.
Все видеоролики с участием врачей смотрите здесь.
Доверяйте Ваше здоровье и здоровье детей профессионалам! ОН КЛИНИК
Источник: https://www.OnClinic.ru/ginekologiya_i_akusherstvo/beremennost_i_materinstvo/vedenie_beremennosti/skriningovoe_i_obemnoe_issledovanie_ploda/
Медико-генетическое консультирование беременных
Медико-генетическое консультирование беременных женщин – комплекс мероприятий, направленных на предотвращение рождения ребёнка с каким-либо наследственным заболеванием.
Стоит обратить внимание на то, что этот вид специализированной помощи носит исключительно рекомендательный характер – врач, оглашая будущим родителям результат медико-генетического обследования, консультирует, а не принуждает к какому-либо решению.
Зачем нужно медико-генетическое консультирование беременных?
Нередко назначение медико-генетической консультации (МГК) вызывает у беременной женщины панику и страх. Давайте разберёмся, в каких случаях оно необходимо – может, негативные эмоции преждевременны?
- Консультацию назначают парам, кровные родственники которых имеют «в активе» какое-либо наследственное заболевание в той или иной форме.
- Если будущие родители состоят в близком родстве, МГК призвано изучить возможные генетические последствия подобного союза.
- Если в ходе беременности женщина подвергалась рентгенологическому облучению или принимала определённые препараты – также потребуется МГК.
- Если будущие родители до зачатия трудились на вредных производствах или сталкивались с воздействие опасных веществ.
- В случае, когда женщина забеременела в результате экстракорпорального оплодотворения, ситуация требует внимательного контроля.
- Не секрет, что поздний ребёнок находится в зоне определённого риска – в таких случаях отказываться от медико-генетического консультирования нельзя!
- Если женщина имела прецеденты невынашивания беременности, обследование поможет увеличить шансы на рождение здорового малыша.
- Направление также может быть получено от ведущего беременность специалиста в результате биохимических тестов и ультразвукового обследования.
Когда лучше проходить медико-генетическое консультирование?
В случае если беременным назначено медико-диагностическое консультирование, тянуть с обращением к специалистам не стоит по нескольким важным причинам:
- Для некоторых тестов важно угадать момент — пренатальный скрининг в обязательном порядке основан на схеме внутриутробного развития ребёнка.
- Некоторые методики тестирования дают результаты не сразу, а через несколько дней или даже недель, а ведь знать ответ нужно как можно раньше!
- Негативные результаты тестов заставят пару задуматься над формированием отношения к ситуации – лучше, если в их распоряжении будет больше времени.
Кроме того, любые обследования всегда заставляют женщину волноваться – чем раньше пара получит квалифицированную консультацию, тем меньше тревог будут омрачать её беременность!
Как проходит медико-генетическое консультирование во время беременности?
Пренатальная генетическая диагностика предусматривает двухуровневую схему.
- Первый этап медико-диагностического консультирования беременных проходит в женской консультации – обследуя пациенток, врач собирает информацию и выявляет пары, которым может потребоваться помощь генетика. В комплекс мероприятий включают троекратное УЗИ, биохимический анализ крови женщины, тест на ХГЧ и плазменный белок, а немного позже – на ХГЧ, АФП и Е3.
- Второй уровень диагностики – поле деятельности генетиков и конкретных специалистов по заболеваниям. Здесь применяют более тщательное экспертное УЗИ, берут на анализ ткани и клетки плодной оболочки или самого плода – всё это делается для определения конкретной формы поражения плода. Результатом становится составление прогноза по здоровью ребёнка.
Важной частью медико-диагностического консультирования беременных женщин является их психологическая поддержка — с некоторыми проблемами и страхами непросто справляться в одиночку. Консультация специалиста помогает трезво оценить ситуацию и отмежеваться от разрушительных эмоций.
Что важно сделать, отправляясь на медико-генетическое консультирование?
Многие будущие родители расценивают приглашение на консультацию к генетику как приговор. Это в корне не верно, но чем больше женщина волнуется, тем больше вреда она наносит своему будущему ребёнку. Перво-наперво успокойтесь – поводов для паники пока нет. Постарайтесь хорошо подготовиться к медико-генетическому консультированию.
- Соберите все необходимые документы. Помимо страхового полиса возьмите обменную карту и другие медицинские документы: результаты анализов, информацию о прививках, карту из поликлиники – чем больше у врача информации, тем точнее он поймёт ситуацию.
- Проведите беседы с родственниками – выясните наследственные заболевания, имеющиеся в вашей семье, узнайте о том, случались ли в роду выкидыши, мертворождения, младенческие смерти и другие настораживающие события.
- Заручитесь поддержкой близкого человека. В сложные моменты жизни никому не хочется оставаться с проблемой один на один – возьмите с собой подругу, а ещё лучше мужа или другого родственника. Кроме психологической поддержки такой партнёр полезен с информационной точки зрения – у него могут быть сведения, которых нет у вас.
Помните о том, что никто ни от чего не застрахован. Случается, что у здоровых родителей рождается больной малыш, но нередко у больных пар появляются абсолютно здоровые дети. Верьте в лучшее – и оно обязательно случится!
Источник: https://www.rebenokdogoda.ru/mediko-geneticheskoe-konsultirovanie-beremennyx.html
Кубанская межрегиональная медико-генетическая консультация
| Матулевич Светлана АлексеевнаЗаведующая отделением.Доктор медицинских наук, главный внештатный генетик министерства здравоохранения Краснодарского края. |
| Контактная информация. Зав. отделением тел.:орд(861)252-75-44;Регистратиура:(861)252-78-34. |
Специализированная Медико-генетическая помощь населению Краснодарского края оказывается Кубанской межрегиональной медико-генетической консультацией (КММГК), организованной и функционирующей с 1980г. на базе ГБУЗ НИИ Краевая клиническая больница №1.
Возглавляет консультацию заслуженный врач России, доктор медицинских наук, главный внештатный генетик министерства здравоохранения Краснодарского края Матулевич Светлана Алексеевна.
В консультации трудятся высококвалифицированные сотрудники (врачи высшей и первой квалификационной категории, 1 доктор и 3 кандидата медицинских наук): врачи-генетики, биологи, врачи – лабораторные генетики, врачи ультразвуковой диагностики, акушеры-гинекологи, эндокринолог, психолог, невролог.
В структуру медико-генетической консультации входят:
|
Основные виды деятельности медико-генетической консультации:
|
Врачи КММГК ежегодно консультируют более 10 тысяч семей по различным вопросам (бесплодие, невынашивание беременностей, уточнение диагноза наследственного заболевания, прогноз потомства и др.).
Ежегодно обследуется более 99% новорожденных в родильных домах края на 5 наследственных болезней, выявляется до 50 больных, которым с первых дней жизни проводится своевременное квалифицированное лечение.
При проведении дородовой диагностики в год выявляется более 600 пороков развития у плода, проводится около 1000 инвазивных процедур для выявления хромосомных и генетических болезней у плода (синдром Дауна и др.). Своевременная дородовая диагностика позволит семьям принять правильное решение о судьбе беременности.
Ведение регистра семей с врожденной и наследственной патологией и мониторинг врожденных пороков развития позволяет планировать мероприятия по профилактике врожденной и наследственной патологии.
С целью улучшения и доступности специализированной плановой медико-генетической помощи населению Краснодарского края и улучшения качества медицинского обслуживания прием пациентов в медико-генетической консультации осуществляется по предварительной записи по телефону.
Предварительную запись пациентов проводит сотрудник лечебно–профилактического учреждения по месту жительства.
Сотрудники регистратуры КММГК могут задавать наводящие вопросы для выбора оптимальной даты записи на прием.
При обращении в МГК необходимо иметь:
- направление из муниципального лечебно-профилактического учреждения с печатью и штампом (направление действительно 1 месяц)
- документ, удостоверяющий личность (паспорт с постоянной регистрацией в Краснодарском крае)
Детям необходимо иметь свидетельство о рождении, документ, удостоверяющий личность одного из родителей или законного представителя (паспорт с постоянной регистрацией в Краснодарском крае)
При отсутствии направления, без предварительной записи на прием, иностранные граждане (в том числе — меющие регистрацию, вид на жительство), могут получить помощь за счет личных средств.
Граждане, проживающие в других субъектах РФ, временно зарегистрированные в Краснодарском крае, плановую медико-генетическую помощь могут получить по договорам с исполнительными органами государственной власти субъектов или в рамках гражданско-правовых договоров.
Прием пациентов ведется также на основании договоров по добровольному медицинскому страхованию и договоров с учреждениями на оказание услуг, заключенных с «НИИ – ККБ №1»
Для консультации у врача-генетика необходимо знать свою родословную, информацию о болезнях родственников, иметь медицинскую документацию по своим заболеваниям (выписка из истории болезни, данные лабораторного и инструментального обследования и т.д.). Беременным иметь протокол ультразвукового исследования.
Медико-генетическая консультация располагается на 5 этаже краевой диагностической поликлиники ГБУЗ НИИ ККБ №1 им. С.В.Очаповского.
Регистратура КММГК (кабинет №524) работает с 7 часов. Запись на прием осуществляется медицинскими работниками районных и участковых больниц и поликлиник ежедневно, кроме субботы и воскресенья с 13 до 17 по телефону 8(861) 252-78-34
Прием ведется с 7 часов 30 мин. до 15 часов, кроме субботы и воскресенья.
Лабораторные, ультразвуковые и другие исследования в КММГК проводятся только по назначению врача-генетика после проведенной консультации.
Источник: https://kkbo1.ru/konsultativno-diagnosticheskij-tsentr/69-branches/interregional-medico-genetic-counseling/27-kubanskaya-mezhregionalnaya-mediko-geneticheskaya-konsultatsiya
Допплерометрия плода: расшифровка показателей при беременности, нормы УЗИ
УЗИ в период беременности – это стандартная скрининговая процедура. Благодаря ультразвуковой диагностике, во многих случаях женщина впервые узнает о своем положении, или получает достоверное подтверждение беременности.
В середине второго триместра в рамках диагностического алгоритма ведения беременности женщина направляется на допплерометрию.
Что такое допплерография?
Допплерография – диагностическая процедура, позволяющая оценить кровоток по магистральным сосудам (артериям и венам), его характеристики в количественном и качественном выражении.
Что такое допплерометрия? — это другое название допплерографии. Результат исследования – допплерограмма, строится на основании анализа разницы частот посланного зондирующего и отраженного сигналов от движущихся объектов, в данном случае форменных элементов крови (эритроцитов).
Во время процедуры допплерометрии регистрируется ультразвуковой сигнал, анализируются его спектральные и частотные характеристики, изучается разница центрального и пристеночного потоков. Выявляются УЗИ-признаки патологических отклонений «звучания» сигнала.
Допплерометрия позволяет получать данные за счет разницы между зондирующим и отраженным сигналом, посланным датчиками. В качестве среды-проводника используется движение эритроцитов в сосудах
Допплерометрия проводится в спектральном, импульсно-волновом режимах, а также ЦДК (цветное допплеровское картирование) с анатомическим М-режимом. Для проведения исследования используются несколько типов датчиков.
Сроки допплерометрии при беременности
УЗИ исследования назначаются при наличии показаний не зависимо от срока беременности. Что касается допплерометрии, то она имеет строго установленные сроки. Это период с 21-й по 22-ю неделю. В эти сроки проводится:
- допплерометрия маточно-плацентарно-плодового кровотока;
- определение положения плода;
- определение наличия/отсутствия пуповинного обвития и признаков гипоксии;
- определение состояния сердца и магистральных артерий плода.
Для определения состояния малыша в утробе матери, характеристики кровотока наиболее информативны в указанные сроки. По степени безопасности, комфорту, отсутствию болевых ощущений, последствий в отдаленном периоде для матери и ребенка допплерометрия ничем не отличается от любой другой процедуры УЗИ.
Максимально информативной допплерометрия для будущей роженицы будет в период с 21 по 22 неделю, поэтому процедура проводится в рамках этого срока
Подготовка к диагностике допплеровским методом
Специфическая подготовка, диета, прием или отмена препаратов не требуется. Процедура допплерометрии при беременности проводится в положении лежа (на спине или на боку), кожа обрабатывается специальным гелем, это облегчает скольжение датчика и улучшает его контакт с кожей. Таким образом достигается максимальный по качеству эффект отображения полученных сигналов на мониторе.
Если пациентка продолжает курить во время беременности, воздержаться от этого нужно в течение нескольких часов до УЗИ. Ангиоспазм, вызванный отравлением организма никотином, искажает результаты ультразвуковой допплерографии.
Допплерография может быть проведена в стандартном режиме или сопровождаться цветным картированием, при котором направления движения потока крови отображены в цвете. При наличии цветовой картины облегчается обнаружение патологических процессов в артериях и венах.
Показания к допплерографии плода
Причинами к назначению допплерографии может стать:
- наличие вредных привычек (алкогольная и наркотическая зависимость, табакокурение);
- наличие хронических заболеваний, осложняющих течение беременности (эндокринные заболевания, заболевания почек, сердца и т.п.
);
- гестоз;
- аутоиммунные заболевания;
- наличие самоабортов и патологии беременности в акушерской истории;
- многоплодие, крупный плод;
- резус-конфликт;
- подозрение на отслойку плаценты;
- превышение сроков вынашивания.
Помимо этого, УЗИ диагностика плода может быть назначено повторно, в случае наличия патологических изменений, полученных при предыдущем исследовании:
- много-, маловодие;
- синдром ЗРП;
- обвитие пуповиной плода, подозрение на гипоксию;
- патология плаценты/пуповины;
- патологии внутриутробного развития плода.
При многоводии допплерография может быть назначена повторно, чтобы отследить изменения состояния и вовремя принять необходимые меры
Допплерометрия плода может быть назначена при неблагоприятном течении беременности, или наличии внешнего источника негативного воздействия на будущую мать:
- травмы брюшины, полученные в период беременности;
- острая психологическая травма (потеря близкого человека, авария без травматических последствий и т.п.);
- угроза срыва вынашивания;
- возраст матери (до 18-ти лет и более 35-ти лет);
- отличные от нормы характеристики кардиотокография (КТГ) плода.
Что оценивает допплерометрия плода?
Допплерометрия при беременности — незаменимая процедура по обследованию артерий ребенка утробе матери. Допплерографическое исследование плода дает возможность оценить кровоток в следующих системах сосудов:
- МПК — маточно-плацентарной (в обеих артериях, обеспечивающих кровью матку);
- ППК — плодово-плацентарной;
- ПК — плодной.
Плодный кровоток включает в себя аортальное кровоснабжение и кровоснабжение посредством внутренней сонной артерии и средней головной артерии.
Плодный кровоток нарушается, как правило, при развитии плацентарной недостаточности и артериальной недостаточности.
Результаты допплерометрии: показатели
Расшифровка допплерометрических характеристик кровотока позволяет оценить его скорости: максимальную в фазе сжатия сосудистой стенки и минимальную в фазе расслабления сосудистой стенки. На основе этой информации рассчитываются относительные характеристики кровотока (ИСС – индексы сосудистого сопротивления):
- RI – индекс резистентности;
- PI – индекс пульсации;
- СДО (систолодиастолическое отношение).
RI — отношение разницы скоростей (максимальной, в период сжатия, и минимальной, в период расслабления), к максимальной скорости в период сжатия.
PI — отношение разницы скоростей максимальной, в период сжатия, и минимальной, в период расслабления, к усреднённой скорости кровотока.
СДО — отношение максимальной скорости, в период сжатия (систолы), и минимальной, в период расслабления (диастолы).
Кроме того проводится расшифровка и качественная оценка полученных кривых скоростей. Скорости зависят от срока беременности. Патологические изменения кровотока в системе «матка-плацента-плод» имеют характерную эхо-картину на допплерограмме. Полученные значения сравнивают с показателями нормы.
Патологические изменения кровотока внутри системы «матка-плацента-плод» отлично регистрируются на допплерографии. Расшифровываются они путем сравнения с показателями нормальной гемодинамики
Нарушения кровотока (по М.В. Медведеву)
Величина отклонений относительных индексов (ИСС) рассчитывается на основе информации, которая была получена в процессе УЗИ. Отклонения индексов от нормы говорит о степени нарушений МПК и ППК.
При I-й степени нарушения кровотока возможна доношенная беременность, естественные роды, в случае если нет серьезного ухудшения состояния кровотока по показателям допплерометрии и ЧСС по показателям кардиотокографии. Существует два варианта патологического изменения кровотока:
- МПА – нарушен при сохраненном ППК;
- ППК – нарушен при сохраненном МПК.
При II-й степени кровоток нарушается как в артериальной системе матки, так и в пуповинной артерии.
Такое состояние требует не только постоянного врачебного наблюдения, мониторинга с помощью ультразвуковой допплерографии и кардиотокографии, но госпитализации беременной в стационар.
А также назначения специфического лечения для профилактики и лечения состояния кислородного голодания ребенка в утробе, СЗРП.
При III-й степени нарушения кровообращения системы сосудов «матка-плацента-плод», изменения кровотока достигают критического значения. Скоростные количественные характеристики стремятся к нулю, в некоторых случаях достигают нулевой отметки, и отмечается обратный (реверсный) кровоток в фазе расслабления сосудистой стенки (в период диастолы). В подобной ситуации если:
- Беременность достигла 30-ти недельного срока – рекомендовано экстренное оперативное родоразрешение.
- Беременность не достигла 30-ти недельного срока – интенсивная, комплексная поддерживающая терапия системы «плацента-плод», с целью продления вынашивания до 30-ти недель. Терапия проводится при постоянном УЗИ и КТГ мониторинге.
При III степени нарушения гемодинамики могут быть показаны экстренные роды, если беременность уже достигла срока 30-ти недель
Оценка степени кислородного голодания плода
При обнаружении с помощью УЗИ нарушений кровотока в системе «матка-плацента-плод» проводится диагностика ребенка в утробе матери с целью установить наличие и степень его кислородного голодания. При наличии гипоксии относительные индексы (ИСС) аорты и артерий плода на допплерограмме четко покажут отклонения имеющихся показателей от нормативов.
В случае обнаружения гипоксии плода на УЗИ устанавливается его степень. Согласно выявленной степени кислородного голодания проводятся терапевтические мероприятия:
- I степень – изменения кровоснабжения плода регистрируются, но сопровождаются компенсаторными изменениями индексов сосудистого сопротивления в артериях плода. Такое состояние требует терапии. Его можно обратить и довести беременность до состояния доношенности и естественного родоразрешения. При отсутствии грамотной и своевременной терапии состояние ухудшается и уже через 3 недели последствия можно увидеть на допплерограмме.
- II степень – затруднен кровоток по сосудистой системе плода, присутствует кислородное голодание. Состояние быстро усугубляется.
- III степень – тяжелое состояние, нарушается сердечная деятельность плода, ПК стремиться к нулю, развивается тяжелая гипоксия, состояние достигает степени необратимости. Риск гибели плода велик и достигает 40%. Возможность сохранить жизнь ребенку зависит от срока беременности и своевременности проведения кесарева сечения.
Допплерография способна выявить патологию движения крови и причины изменения кровоснабжения плода. Основным достоинством УЗИ является возможность диагностики патологи кровоснабжения плода на доклинической стадии.
Источник: https://vedmed-expert.ru/prenatal/dopplerometrija-sosudov-placenty-ploda.html





