Искусственная вентиляция легких — Благотворительный фонд помощи недоношенным детям «Право на чудо»
» База знаний » Недоношенные дети » Искусственная вентиляция легких
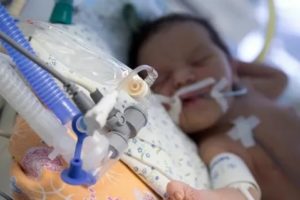
Ваш ребенок на искусственной вентиляции легких (ИВЛ). Это значит, что аппарат помогает ему дышать. В некоторых случаях аппарат полностью «дышит» за ребенка. Искусственная вентиляция легких бывает трех видов:
- Традиционная,
- Неинвазивная,
- Высокочастотная осцилляторная.
Традиционная или классическая ИВЛ.
Проводится тогда, когда ребенок не может самостоятельно дышать, когда его дыхание недостаточно эффективно или в том случае, если дыхание отнимает у него слишком много сил.
Система ИВЛ представляет собой интубационную трубку, установленную в трахею ребенка через рот (или через нос), подключенную к 2-м трубкам, одна из которых подает воздушно-кислородную смесь, а другая забирает образовавшийся в процессе дыхания углекислый газ.
В результате этого происходит искусственное дыхание и кровь ребенка в достаточной степени насыщается кислородом.
Аппараты ИВЛ – это очень сложные (иногда компьютерные) системы и врачи изменяют параметры их работы ежедневно, а иногда и ежечасно в зависимости от состояния ребенка. Можно изменить концентрацию кислорода во вдыхаемой смеси от 21% до 100%, можно изменить частоту и продолжительность вдохов, можно менять степень раздувания легких и много-много различных параметров.
Современные аппараты ИВЛ умеют подстроиться под самостоятельное дыхание ребенка и только помогать ему. Постепенно, по мере выздоровления и роста, ребенок начинает дышать сам и аппарат становится не нужен. Тогда ребенка экстубируют (вынимают трубочку из трахеи) и переводят на неинвазивную ИВЛ или (если малыш справляется) оставляют на самостоятельном дыхании.
Неинвазивная ИВЛ.
Проводится в тех случаях, когда ребенок хорошо дышит самостоятельно, но ему сложно поддерживать легкие в расправленном состоянии. Мы с вами не задумываемся о том, что на самом деле это довольно сложная работа.
Кроме того такой режим ИВЛ используют когда, вследствие незрелости, в дыхании ребенка бывают продолжительные паузы (апноэ). Система для неинвазивной ИВЛ — это специальная трубка, подведенная к носу ребенка.
Трубка соединяется с насадкой, которая представляет собой или две маленькие трубочки в каждую ноздрю (назальные канюли), или маленькую масочку, которая плотно прилегает к носу.
Неинвазивная ИВЛ, в свою очередь, подразделяется на два вида:
- СРАР – Continuous Positive Airway Pressure
- BIPAP – Biphasic Positive Airway Pressure
СРАР это аббревиатура, расшифровывается как постоянное положительное давление в дыхательных путях.
СРАР нагнетает постоянный поток воздушно-кислородной смеси, облегчая ребенку дыхание и доставку кислорода к легким, поддерживая легкие в расправленном состоянии.
В этом случае от аппарата к ребенку подходит только одна трубка, по которой поступает воздушно-кислородная смесь для вдоха, а выдох происходит самостоятельно.
BIPAP, или как его часто называют Biphasic (бифазик). Biphasic Positive Airway Pressure в переводе означает двухфазное положительное давление в дыхательных путях. Этот режим неинвазивной вентиляции отличает от описанного выше тем, что помимо постоянно создаваемого в легких расправляющего давления, аппарат делает несколько вдохов.
При вдохе, аппарат нагнетает воздушно-кислородную смесь с заданным врачом давлением, а при выдохе, клапан в трубке, через которую поступает воздушно-кислородная смесь, закрывается и давление уменьшается в дыхательных путях, но остается положительным, что важно, для того чтобы легкие ребенка всегда оставались в «расправленном» состоянии.
Высокочастотная осцилляторная ИВЛ.
Высокочастотная ИВЛ – это особый, очень высокотехнологичный метод проведения ИВЛ. Проводится при неэффективности традиционной ИВЛ. При ИВЛ отсутствуют привычные дыхательные движения, так как здесь не происходит привычного вдоха и выдоха. Газообмен происходят за счет высокочастотных колебаний – осцилляций.
По причине высоких частот колебаний создаваемых аппаратом, грудная клетка малыша колеблется. Это выглядит очень непривычно, но, поверьте, не доставляет ребенку неудобств или неприятных ощущений.
При этом методе газообмен в легких происходит непрерывно, что очень важно в тех случаях, когда легкие ребенка незрелые или в них имеется инфекционный процесс.
*статья подготовлена при поддержке Фонда Президентских грантов
Крючко Дарья Сергеевна
Начальник Отдела анализа и координации работы по совершенствованию оказания неонатологической помощи
Национального медицинского исследовательского центра имени академика Кулакова,
Директор дирекции социальных проектов Фонда социально-культурных инициатив.
Научный редактор журнала «Неонатология. Новости, мнения, обучение».
Доктор медицинских наук.
Ссылка на источник
01.11.2019
Источник: https://pravonachudo.ru/baza-znanii/iskusstvennaya-ventilyatsiya-legkih/
Искусственная вентиляция легких: особенности проведения процедуры новорожденному или взрослому и где купить ручной аппарат для этого
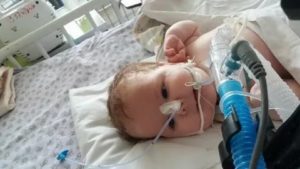
При нарушении дыхания у больного проводится искусственная вентиляция легких или ИВЛ.
Ее применяют для жизнеобеспечения, когда пациент не может самостоятельно дышать или когда лежит на операционном столе под анестезией, которая вызывает нехватку кислорода.
Подключение к аппарату искусственной вентиляции легких — показания и проведение
Выделяют несколько видов ИВЛ – от простой ручной до аппаратной. С первой может справиться практически любой человек, вторая – требует понимания устройства и правил применения медицинского оборудования
Что такое искусственная вентиляция легких
В медицине под ИВЛ понимают искусственное вдувание воздуха в легкие с целью обеспечения газообмена между окружающей средой и альвеолами.
Применяться искусственная вентиляция может в качестве меры реанимации, когда у человека серьезные нарушения самостоятельного дыхания, или в качестве средства для защиты от нехватки кислорода.
Последнее состояние возникает при анестезии или заболеваниях спонтанного характера.
Формами искусственной вентиляции являются аппаратная и прямая. Первая использует газовую смесь для дыхания, которая закачивается в легкие аппаратом через интубационную трубку.
Прямая подразумевает ритмичные сжимания и разжимания легких для обеспечения пассивного вдоха-выдоха без использования аппарата. Если применяется «электрическое легкое», мышцы стимулируются импульсом.
Показания для ИВЛ
Для проведения искусственной вентиляции и поддержания нормального функционирования легких существуют показания:
- внезапное прекращение кровообращения;
- механическая асфиксия дыхания;
- травмы грудной клетки, мозга;
- острое отравление;
- резкое снижение артериального давления;
- кардиогенный шок;
- астматический приступ.
После операции
Интубационную трубку аппарата искусственной вентиляции вставляют в легкие пациента в операционной или после доставки из нее в отделение интенсивной терапии или палату наблюдения за состоянием больного после наркоза. Целями и задачами необходимости ИВЛ после операции считаются:
- исключение откашливания мокроты и секрета из легких, что снижает частоту инфекционных осложнений;
- уменьшение потребности в поддержке сердечно-сосудистой системы, снижение риска нижнего глубокого венозного тромбоза;
- создание условий для питания через трубку для снижения частоты расстройства ЖКТ и возвращения нормальной перистальтики;
- снижение отрицательного влияния на скелетную мускулатуру после длительного действия анестетиков;
- быстрая нормализация психических функций, нормализация состояния сна и бодрствований.
При пневмонии
Если у больного возникает тяжелая пневмония, это быстро приводит к развитию острой дыхательной недостаточности. Показаниями применения искусственной вентиляции при этой болезни считаются:
- нарушения сознания и психики;
- снижение артериального давления до критического уровня;
- прерывистое дыхание более 40 раз в минуту.
Проводится искусственная вентиляция на ранних стадиях развития заболевания, чтобы увеличить эффективность работы и снизить риск летального исхода. ИВЛ длится 10-14 суток, через 3-4 часа после ввода трубки делают трахеостомию.
Если пневмония носит массивный характер, ее проводят с положительным давлением к концу выдоха (ПДКВ) для лучшего распределения легких и уменьшения венозного шунтирования.
Вместе с вмешательством ИВЛ проводится интенсивная терапия антибиотиками.
При инсульте
Подключение ИВЛ при лечении инсульта считается реабилитационной мерой для больного и назначается при показаниях:
- внутреннее кровотечение;
- поражение легких;
- патология в области дыхательной функции;
- кома.
При ишемическом или геморрагическом приступе наблюдается затрудненное дыхание, которое восстанавливается аппаратом ИВЛ с целью нормализации утраченных функций мозга и обеспечения клеток достаточным количеством кислорода.
Ставят искусственные легкие при инсульте на срок до двух недель. За это время проходит изменение острого периода заболевания, снижается отечность мозга. Избавиться от ИВЛ нужно по возможности, как можно раньше.
Виды ИВЛ
Современные методы искусственной вентиляции разделяют на две условные группы. Простые применяются в экстренных случаях, а аппаратные – в условиях стационара. Первые допустимо использовать при отсутствии у человека самостоятельного дыхания, у него острое развитие нарушения ритма дыхания или патологический режим. К простым методикам относят:
- Изо рта в рот или изо рта в нос – голову пострадавшего запрокидывают назад до максимального уровня, открывают вход в гортань, смещают корень языка. Проводящий процедуру становится сбоку, рукой сжимает крылья носа больного, отклоняя голову назад, другой рукой держит рот. Глубоко вдохнув, спасатель плотно прижимает губы ко рту или носу больного и резко энергично выдыхает. Больной должен выдохнуть за счет эластичности легких и грудины. Одновременно проводят массаж сердца.
- Использование S-образного воздуховода или мешка Рубена. До применения у больного нужно очистить дыхательные пути, после чего плотным образом прижать маску.
Режимы ИВЛ в реанимации
Аппарат искусственного дыхания применяется в реанимации и относится к механическому методу ИВЛ. Он состоит из респиратора и интубационной трубки или трахеостомической канюли.
Для взрослого и ребенка применяют разные аппараты, отличающиеся размером вводимого устройства и настраиваемой частотой дыхания.
Аппаратная ИВЛ проводится в высокочастотном режиме (более 60 циклов в минуту) с целью уменьшения дыхательного объема, снижения давления в легких, адаптации больного к респиратору и облегчения притока крови к сердцу.
Методы
Высокочастотная искусственная вентиляция делится на три способа, применяемые современными врачами:
- объемная – характеризуется частотой дыхания 80-100 в минуту;
- осцилляционная – 600-3600 в минуту с вибрацией непрерывного или прерывистого потока;
- струйная – 100-300 в минуту, является самой популярной, при ней в дыхательные пути с помощью иглы или тонкого катетера вдувается кислород или смесь газов под давлением, другие варианты проведения – интубационная трубка, трахеостома, катетер через нос или кожу.
Помимо рассмотренных способов, отличающихся по частоте дыхания, выделяют режимы ИВЛ по типу используемого аппарата:
- Автоматический – дыхание пациента полностью подавлено фармакологическими препаратами. Больной полностью дышит при помощи компрессии.
- Вспомогательный – дыхание человека сохраняется, а подачу газа осуществляют при попытке сделать вдох.
- Периодический принудительный – используется при переводе от ИВЛ к самостоятельному дыханию. Постепенное уменьшение частоты искусственных вдохов заставляет пациента дышать самому.
- С ПДКВ – при нем внутрилегочное давление остается положительным по отношению к атмосферному. Это позволяет лучше распределять воздух в легких, устранять отеки.
- Электростимуляция диафрагмы – проводится через наружные игольчатые электроды, которые раздражают нервы на диафрагме и заставляют ее ритмично сокращаться.
Аппарат ИВЛ
В режиме реанимации или постоперационной палате используется аппарат искусственной вентиляции легких. Это медицинское оборудование нужно для подачи газовой смеси из кислорода и сухого воздуха в легкие.
Используется принудительный режим с целью насыщения клеток и крови кислородом и удаления из организма углекислого газа. Сколько разновидностей аппаратов ИВЛ:
- по виду применяемого оборудования – интубационная трубка, трахеостома, маска;
- по применяемому алгоритму работы – ручной, механический, с нейроконтролируемой вентиляцией легких;
- по возрасту – для детей, взрослых, новорожденных;
- по приводу – пневмомеханический, электронный, ручной;
- по назначению – общего, специального;
- по применяемой сфере – отделение интенсивной терапии, реанимации, послеоперационное отделение, анестезиологии, новорожденных.
Техника проведения искусственной вентиляции легких
Для выполнения искусственной вентиляции врачи используют аппараты ИВЛ. После осмотра больного доктор устанавливает частоту и глубину вдохов, подбирает газовую смесь.
Газы для постоянного дыхания подаются через шланг, связанный с интубационной трубкой, аппарат регулирует и держит под контролем состав смеси. Если используется маска, закрывающая нос и рот, аппарат снабжается сигнализационной системой, оповещающей о нарушении процесса дыхания.
При длительной вентиляции интубационная трубка вставляется в отверстие через переднюю стенку трахеи.
Проблемы в ходе искусственной вентиляции легких
После установки аппарата искусственной вентиляции и в ходе его функционирования могут возникнуть проблемы:
- Наличие борьбы пациента с аппаратом ИВЛ. Для исправления устраняют гипоксию, проверяют положение вставленной эндотрахеальной трубки и саму аппаратуру.
- Десинхронизация с респиратором. Приводит к падению дыхательного объема, неадекватной вентиляции. Причинами считаются кашель, задержка дыхания, патологии легких, спазмы в бронхах, неправильно установленный аппарат.
- Высокое давление в дыхательных путях. Причинами становятся: нарушение целостности трубки, бронхоспазмы, отек легких, гипоксия.
Отлучение от искусственной вентиляции легких
Применение ИВЛ может сопровождаться травмами из-за повышенного давления, пневмонии, снижения работы сердца и прочих осложнений. Поэтому важно прекратить искусственную вентиляцию как можно быстрее с учетом клинической ситуации. Показанием для отлучения является положительная динамика выздоровления с показателями:
- восстановление дыхания с частотой менее 35 в минуту;
- минутная вентиляция сократилась до 10 мл/кг или меньше;
- у пациента нет повышенной температуры или инфекции, апноэ;
- показатели крови стабильны.
Перед отлучением от респиратора проверяют остатки мышечной блокады, сокращают до минимума дозу успокаивающих препаратов. Выделяют следующие режимы отлучения от искусственной вентиляции:
- тест на спонтанное дыхание – временное отключение аппарата;
- синхронизация с собственной попыткой вдоха;
- поддержка давления – аппарат подхватывает все попытки вдоха.
Если у больного наблюдаются следующие признаки, его невозможно отключить от искусственной вентиляции:
- беспокойство;
- хронические боли;
- судороги;
- одышка;
- снижение дыхательного объема;
- тахикардия;
- повышенное давление.
Последствия
После использования аппарата ИВЛ или другого метода искусственной вентиляции не исключены побочные эффекты:
- бронхиты, пролежни слизистой бронхов, свищи;
- пневмония, кровотечения;
- снижение давления;
- внезапная остановка сердца;
- мочекаменная болезнь (на фото);
- психические нарушения;
- отек легких.
Осложнения
Не исключены и опасные осложнения ИВЛ во время применения специального аппарата или длительной терапии при помощи него:
- ухудшение состояния больного;
- потеря самостоятельного дыхания;
- пневмоторакс – скопление жидкости и воздуха в плевральной полости;
- сдавливание легких;
- соскальзывание трубки в бронхи с образованием раны.
Источник:
Принципы реанимации у детей: ИВЛ и НМС
Под реанимацией понимают восстановление жизнедеятельности при полной остановке сердца и дыхания. Возобновление сердечной деятельности и дыхания еще не означает окончательного оживления. Более сложно дальнейшее лечение, направленное на полное восстановление всех функций организма, главным образом центральной нервной системы.
Простыми методами восстановления сердечной деятельности и дыхания должны владеть все врачи, средний медицинский персонал и даже некоторые организованные группы населения. Объясняется это тем, что клетки коры головного мозга без кислорода погибают в обычных условиях через 3—5 мин.
Источник: https://kashmu.ru/lekarstva-i-preparaty/kogda-provoditsya-iskusstvennaya-ventilyatsiya-legkih.html
Реанимация новорожденного:оборудование, набор лекарств
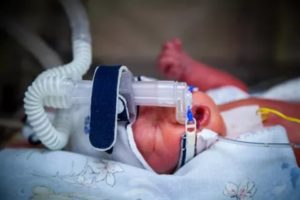
Любые роды, в том числе плановые, должны проходить под надзором врача-реаниматолога. Встречаются случаи, когда требуется экстренная реанимация новорожденного. Для ее проведения существуют особые показания.
Когда нельзя откладывать с реанимацией новорожденного
Во время родов в организме младенца происходят серьезные изменения: по-другому начинают работать сердечная и легочная системы, а также ЦНС. Поэтому одно неправильное движение акушеров и самой роженицы может стоить крохе здоровья и даже жизни. В экстренных ситуациях может потребоваться реанимация малыша, чтобы восстановить его жизнедеятельность. Показания к ней таковы:
- асфиксия (наблюдается по количеству вдохов и выдохов). У здорового новорожденного количество вдыханий колеблется в диапазоне 30-60 раз в минуту;
- низкая ЧСС. У малышей, рожденных в срок, частота сокращений сердечной мышцы составляет 120-160 раз, если малыш не доношен или имеет врожденную сердечную патологию, пульс снижается до 100 единиц и менее;
- нездоровый цвет кожи. В идеале ребенок рождается с розовым оттенком кожи, синюшность рук и ног сохраняется на протяжении первых 90 с жизни. Если наблюдается общий цианоз – это показатель осуществить первичную реанимацию;
- отсутствие мышечного тонуса. У здоровых малышей он сохраняется от рождения до 1-2 месяцев, если же тонус отсутствует сразу после родов, медики расценивают это как внутриутробное поражение ЦНС и прибегают к этапам реанимации;
- отсутствие врожденных рефлексов. Если кроха рожден в срок без патологий, он активно реагирует на стимуляцию (морщится и плачет при вытягивании слизи из носа или одевании), а когда малыш слабо реагирует – это очередной показатель для интубирования ребенка.Реанимация новорожденного бывает показана в нескольких случаях, угрожающих жизни ребенка
Обратите внимание! Полную оценку состояния новорожденного дает шкала Апгар. Как правильно проводить оценку и какими характеристиками отличается данная методика, смотрите в этой статье.
Реанимация новорожденного в родзале: что представляет, этапы
Министерством здравоохранения был издан приказ о проведении реанимирования младенцев после рождения. Это комплекс мероприятий, направленных на возвращение жизненных функций плода при преждевременном его извлечении из матки, а также если в родах возникли сложности.
Обязательно при низкой оценке по шкале Апгар и нарушении сердечно-легочной активности выхаживать младенца с помощью интенсивной терапии.
Говорят дети! Ребёнок после просмотра мультика про трёх богатырей:
— Мама, вы всё равно пока в магазин за братиком не собираетесь, может пока хоть лошадь говорящую заведём?
Сначала проводится первый этап реанимации: сюда включается полноценная оценка состояния ребенка. Аспирация меконием и диафрагмальная грыжа считаются неоспоримым показателем к мероприятиям по спасению жизни новорожденного.
Искусственная вентиляция легких необходима при реанимации новорожденного, если он не делает самостоятельных вдохов
В данном этапе участвуют реаниматологи, анестезиолог, неонатолог и две детских медсестры. Каждый выполняет строго поставленные задачи. Если кроха самостоятельно не дышит, переходят к искусственной вентиляции легких (ИВЛ) до появления розового оттенка кожи. Если состояние ребенка остается прежним или ухудшается, переходят к интубированию трахеи.
Обратите внимание! В том случае, если малыш в течение 15-20 минут реанимационных мероприятий так и не делает самостоятельного вдоха, манипуляции прекращают и фиксируют гибель новорожденного. При положительной динамике переходят ко второму этапу реанимации.
После налаживания дыхательной и сердечной функций младенца переводят в отделение реанимации, помещают в кувез с подачей кислорода. Здесь ведется контроль над работой почек, сердечным ритмом, свертываемостью крови и функционированием кишечника.
Анализируется наличие белка, кальция и магния в крови. Первое кормление реанимированного новорожденного разрешено спустя 12 часов после рождения сцеженным молоком.
Питание подается из бутылочки или через зонд, в зависимости от тяжести состояния малыша.
Аналогичные мероприятия по спасению жизни новорожденного проводятся в домашних родах или при рождении малыша в депрессивном состоянии. Рекомендуем посмотреть обучающее видео, где указан алгоритм проведения всех действий.
Набор для реанимации новорожденных: оборудование и медикаменты
При восстановлении важных жизненных функций организма младенца его помещают в кювез так, чтобы голова находилась ниже уровня легких. Это предупреждает попадание в легкие жидкости и аспирацию желудочным содержимым, что может перейти в воспалительный процесс и, как следствие, развитие пневмонии.
Обязательно проводится контроль пульса, для этого к запястью новорожденного или к стопе крепится специальный датчик, способный быстро определить состояние сердечных сокращений.
Чтобы раскрылись легкие при реанимации новорожденного вводят сурфактант
Регулярно проводится анализ крови, которая забирается через установленный пупочный катетер, при необходимости в него вводят инфузию и нужные медикаменты.
Искусственная вентиляция легких (ИВЛ) у новорожденных контролируется аппаратурой. Важна правильная подача кислорода, предотвращающая залипание дыхательных клапанов. Поддержка дыхания должна быть не более 150 вдохов и выдохов в минуту с адекватным содержанием газового потока.
Говорят дети! Сын долго смотрел на себя в зеркало, потом тяжко так вздохнул и сказал:
— Наверное, я все-таки красивый…
Во время инкубации движение грудной клетки новорожденного должно быть равномерным и ритмичным, без присутствия шумов.
Наличие шума в легочных тканях или пищеводе говорит об осложнениях или недоформированности тканей и органов. Для недоношенных деток, у которых долго не раскрываются легкие, прописывают введение сурфактанта.
При спонтанном дыхании детей и дальнейшей самостоятельной работе легочной системы аппарат вентиляции отключается.
При реанимации новорожденного часто вводится глюкоза на втором этапе лечения
Медикаменты для реанимации новорожденных в родильном зале
При оживлении младенца, находящегося в тяжелом состоянии сразу после рождения, принимают решение по введению лекарственных средств, чтобы предупредить отек головного мозга после асфиксии и других патологий, затрагивающих жизненно важные органы и системы.
- Введение адреналина для поддержания ЧСС в дозировке 0,1-0,3 мл/кг веса новорожденного. Такое решение в реанимации новорожденного применяют, если частота ударов составляет менее 60 уд./мин.
- Вводятся кровезаменители, если у малыша прослушивается глухое сердцебиение, наблюдается бледность кожных покровов. В качестве таких препаратов выступают физраствор и Лактат Рингера в дозировке 10 мл/кг массы тела новорожденного.
- Применение Наркана. Это наркотический препарат, который не разрешается использовать младенцам, если мать является хронической наркоманкой или ей были введены препараты подобного содержания за несколько часов до родов.
- Инъекция глюкозы допустима малышам, если мать имеет хронический сахарный диабет. Дозировка препарата составляет 2 мг на 1 кг веса ребенка. Обязательно использовать 10-процентную глюкозу, растворенную водой.
- Бикарбонат натрия применяется для новорожденных, перенесших реанимацию и вентиляцию лёгких, только для того, чтобы поддержать нормальную рН крови. Если ввести препарат ранее, может произойти ухудшение состояния ребенка.
Обращаем внимание, что применение атропина в современной реанимации грудничков не разрешено, и это прописывается в обновленном европейском протоколе.
Перед реанимацией новорожденного обязательно оценивается его состояние по шкале Апгар
Реабилитация и выхаживание новорожденных после реанимации
Можно ли попасть маме в реанимацию к новорожденному и сколько он проведет там времени, зависит от сложности течения спасательных мероприятий: чем успешнее была проведена процедура восстановления жизненных функций, тем скорее кроха пойдет на поправку. Теперь малышу необходимы тщательный уход и восстановление.
После перевода ребенка в обыкновенную палату маме важно наладить с ним телесный контакт, при этом попытайтесь всеми силами сохранить грудное вскармливание. Чем чаще кроха будет находиться на руках у мамы, тем скорее он адаптируется к окружающей среде.
Дети после длительной реанимации должны питаться по времени, если они недоедают, обязательно докармливайте их из шприца не менее чем 20 кубиками грудного молока.
Обязательно посмотрите видео, где рассказывается об этапах восстановления после реанимации.
Источник: https://dearmummy.ru/sposoby-reanimacii-novorozhdennyx-pokazaniya-k-ekstrennym-meram.html
Алгоритм реанимационных действий новорожденным деткам: ИВЛ, прочие способы
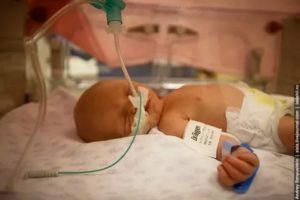
Новорожденные часто рождаются с самыми разнообразными патологиями. В большинстве современных роддомов имеется все необходимое для выхаживания больных и родившихся раньше срока младенцев. Алгоритм реанимации малышей отлажен, врачи выполняют все действия четко, спасая маленькую жизнь.
Тренировка на манекене
Понятие о реанимации новорожденных
Молодые люди, которые еще только готовятся стать родителями, обычно мало знают о реанимации новорожденных – каждый надеется, что «его это не коснется».
Однако на практике это может коснуться каждого, потому что роды – процесс непредсказуемый, и всегда что-то может пойти не так. Именно по этой причине врачи категорически не рекомендуют женщинам рожать дома.
В отличие от домашних условий, в каждом современном роддоме имеется отделение интенсивной терапии, или реанимации, для новорожденных.
Благодаря своевременной реанимации больных и недоношенных малышей и координированным действиям, врачам удается:
- снизить процент детской смертности;
- помочь выжить детям, которые родились с серьезными врожденными пороками и патологиями;
- предотвратить развитие у грудничков заболеваний;
- выходить недоношенных детей, которые появились на свет намного раньше положенного срока.
Известно, что в некоторых случаях на свет появляются дети меньше 500 граммов весом. Это происходит, если ребенок родился на шестом-седьмом месяце беременности. Еще несколько лет назад такие малыши были обречены на смерть сразу после рождения, теперь их успешно выхаживают в реанимации, помогая им набрать нужный вес и научиться самостоятельно питаться.
Ребенок может попасть в реанимацию по разным показаниям, чаще всего это недоношенность, переношенность или желтуха.
Внимание! Сильная послеродовая желтуха в первые дни жизни является абсолютным показанием для реанимации. Если не снять желтуху вовремя, повышенное количество билирубина в крови может привести к глухоте и слабоумию ребенка.
В реанимации нуждаются недоношенные и больные дети
Когда необходима реанимация
Почему нет реакции на Манту у ребенка — все, что нужно знать о прививке
Есть много причин для реанимации новорожденного, каждый раз врачи используют индивидуальный подход к конкретному младенцу, в зависимости от его патологии. Чаще всего интенсивная терапия нужна малышу по следующим поводам:
- глубокая недоношенность с неполным раскрытием легких;
- гипогликемия;
- тяжелые врожденные пороки сердца;
- травмы головного мозга и центральной нервной системы, вызванные сложными родами;
- экстренное кесарево сечение у матери;
- клиническая смерть малыша;
- плохой набор веса;
- переношенная беременность (42-43 недели).
В каждом из этих случае врачи и акушерки обязаны объяснить матери, по какой причине ребенок попал в отделение интенсивной терапии. Когда малыш находится в реанимации, к нему никого не пускают, это правило неукоснительно соблюдается. Первое время большинство таких детей питается через зонд, потому что не может самостоятельно сосать грудь из-за патологий в развитии.
Когда ребенок поправится, он сможет без проблем питаться самостоятельно. Поэтому молодая мать, пока малыша лечат, должна начать сцеживать молоко, чтобы успешно наладить грудное вскармливание.
Естественное кормление особенно важно для больных и недоношенных малышей, потому что с молоком матери кроха получает ее иммунитет и полезную микрофлору кишечника.
При некоторых пороках сердца ребенку тяжело сосать грудь, в этом случае малыша следует кормить сцеженным молоком в сочетании со смесью.
Что необходимо для реанимации новорожденных
Если в реанимации новорожденный, врачи заранее готовят все необходимое для сохранения жизни и здоровья грудничка. Для возвращения к жизни больного или ослабленного малыша необходимо:
- прогреть стол, на котором осуществляется реанимация, и пеленки для заворачивания малыша, потому что больные и недоношенные дети могут легко замерзнуть;
- проверить, достаточно ли кислорода, выбрать нужную скорость его подачи, в соответствии с весом и состоянием малыша;
- заранее подготовить оборудование, используемое для отсасывания слизи из дыхательных путей, чтобы ребенок своевременно задышал;
- подготовить шприцы и зонд для удаления содержимого желудка и первородного кала в том случае, если ребенок случайно вдохнул каловые массы;
- проверить, работает ли набор для интубации.
Царапки для новорожденных — до скольки месяцев нужно одевать ребенку
После этого можно начинать работу по возвращению к жизни больного или недоношенного младенца. Реанимацию ведет детский неонатолог – специалист по новорожденным, совместно с реаниматологом и медсестрой. Присутствие реаниматолога в зале на каждых родах является обязательным.
Успех мероприятий во многом зависит от того, насколько слаженно работает бригада медиков. К работе в отделении интенсивной терапии допускаются только самые квалифицированные специалисты с большим опытом работы, имеющие соответствующее удостоверение.
Каждому младенцу, попадающему в отделение, присваивается регистрационный номер.
Первичная реанимация включает в себя отсасывание слизи изо рта и носа младенца. Если ребенок так и не смог задышать самостоятельно, врач выполняет интубацию трахеи. Когда дыхание, наконец, появляется, но не прослушивается четкий ритм, младенца подключают к аппарату искусственной вентиляции легких.
Этот аппарат есть в каждом роддоме, он помогает спасти жизнь самым больным и слабым малышам. Главное – начать необходимые мероприятия вовремя по заданной схеме, чтобы не упустить драгоценные секунды.
Вентиляцию легких проводят не только при отсутствии дыхания – если грудничок дышит, но пульс достигает менее 100 ударов в минуту, подключение к аппарату является обязательным условием реанимации.
Внимание! Все лекарства в реанимации малыш получает бесплатно. Однако родителей могут попросить приобрести искусственную смесь для кормления младенца, так как в это время ребенок разлучен с мамой и не может сосать материнскую грудь.
В современных роддомах и отделениях реанимации есть все необходимое оснащение для спасения малышей
Ивл у новорожденных
Сепсис новорожденных: причины, последствия, профилактика
При Ивл у новорожденных алгоритм всегда будет один и тот же. Процедура проводится поэтапно, в строгом соответствии с утвержденными нормативами и инструкциями. Краткая последовательность первичных реанимационных манипуляций, утвержденных приказами и протоколами:
- врач запрокидывает набок головку младенца;
- на лицо ребенку надевают кислородную маску;
- если в желудок попадает воздух, его убирают при помощи специального зонда;
- врач осуществляет наблюдение за ребенком до тех пор, пока у него ни нормализуются дыхание и пульс.
Если искусственная вентиляция легких в течение одной минуты не дает результатов, врач обязан выполнить интубацию трахеи. Когда малыш делает вдох, медик вводит ему в рот инкубационную трубку и проводит ее через ые связки в тот момент, когда их створки открываются.
После этого воздух попадает в легкие, и грудная клетка начинает сокращаться. Затем младенца подключают к системе снабжения кислородом. Как правило, мероприятие проходит успешно, когда малыш начинает дышать сам, его жизни уже ничего не угрожает.
Теперь главное – постоянно контролировать состояние ребенка и обеспечить ему надлежащие условия для развития, роста и питания.
Если у малыша не до конца раскрылись легкие, ему требуется искусственная вентиляция
Если сразу после рождения малыша увезли в отделение интенсивной терапии, то есть в реанимацию, паниковать не стоит.
Без сомнения, врачи родильного дома сделают все возможное, чтобы ребенок поправился, а его дальнейшее развитие протекало благополучно. От родителей требуется только одно: выполнять все назначения медиков.
После выписки из роддома следует сразу же вызвать на дом участкового педиатра, он подскажет алгоритм дальнейших действий по уходу за младенцем и даст рекомендации.
Источник: https://kpoxa.info/zdorovie-pitanie/o-reanimatsii-novorozhdennykh.html
Ивл у новорожденных: когда применять реанимационный метод терапии?
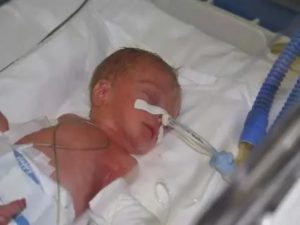
По своей сути ИВЛ один из реанимационных инвазивных (основный на введении в полость организма медицинских инструментов) методов. Задача ИВЛ у детей поддерживать оптимальный уровень кислорода в крови, в случаях, когда органы дыхания с этим не справляются. Аппарат ИВЛ для новорожденных спасает жизни, однако, неправильное проведение процедуры может повлечь серьезные осложнения.
Типы процедуры
Вентиляцию легких разделяют на три основных типа:
- Высокочастотная.
- Неинвазивная.
- Классическая.
Высокочастотная (ВЧО ВЛ) – самый новый и высокотехнологичный способ искусственной вентиляции. К нему прибегают в ситуациях, когда два других метода не показывают результата. Во время процедуры не производится стандартный вдох — выдох, что означает, нет и привычных дыхательных движений.
Если вы заметили, что у ребенка колеблется грудная клетка, для ВЧО ВЛ в этом нет ничего удивительного, эффект вызван высокой частотой колебаний во время работы аппарата.
Однако, у родителей нет поводов для беспокойства, работа устройства высокочастотной вентиляции не вызывает никаких неудобств для ребенка.
Неинвазивная – этот вид искусственной вентиляции используется, когда малыш в состоянии дышать самостоятельно, но для него сложно поддерживать легкий в расправленном состоянии, иногда, к неинвазивной ИВЛ прибегают, и когда новорожденный делает значительные паузы в дыхании.
Существует два типа мероприятия:
- CPA, что означает постоянное давление в дыхательных путях. Аппарат поддерживает постоянный поток кислорода, что в свою очередь не позволяет легким свернуться. В этом случае вдох происходит при помощи машины, а вот вдох ребенок делает самостоятельно.
- BIPAP, что расшифровывается как двухфазное давление в дыхательных путях. Этот инструмент предназначен для более сложных случаев, поскольку, кроме давления во внутренних органах, BIPAP выполняет и дыхательные движения.
Классическая или традиционная ИВ. К такому методу прибегают, если
- Малыш тратит слишком много сил и энергии на вдох и выдох;
- Когда он не может самостоятельно дышать;
- Если природный процесс дыхания проходит недостаточно эффективно.
Применение этого вида ИВЛ у новорожденных должно насыщать кровь кислородом и помогать в процессе дыхания.
Что качается параметров ИВЛ у детей, они зависят от вида мероприятия и от состояния пациента.
Когда уместно назначать вентиляцию
Чаще всего процедуру врачи назначают для решения целого ряда проблем, например:
- Снижение нагрузок с дыхательной системы.
- Минимизировать травмы дыхательных органов.
- Помочь новорожденному наполнять легкие кислородом и сохранять его на достаточном уровне.
Что касается заболеваний, когда применение процедуры уместно, то к ним относятся:
- Отек мозга.
- Остановка дыхания, шок сразу после рождения.
- Судорожный статус.
- Травмы спинного мозга и (или) спинальные.
- Дыхательная недостаточность, вызванная респираторным дистресс синдромом.
Это список не исчерпывающий, поскольку такое мероприятие медицинского характера может быть назначено, если у пациента наблюдается пониженное содержание кислорода в крови (гипоксемия) или переизбыток этого вещества (гиперкапния).
Современные аппараты не причиняют никакого дискомфорта для больного, кроме того благодаря высокой чувствительности они подстраиваются под параметры малыша. Со временем, когда состояние ребенка улучшится, его отключают от машины.
Показаниями для начала процедуры служат следующие факторы:
- Частота сердечных сокращений менее ста ударов в минуту;
- Отсутствие дыхания;
- Судорожное нерегулярное дыхание.
Аппараты для вентиляции легких
Все медицинские машины для оптимизации работы легких – это высокотехнологичные запрограммированные устройства. Скорость подачи воздуха, регуляция температуры и влажности и другие параметры регулируются двумя процессорами.
Одним из наиболее важнейших элементов аппарата является монитор, с помощью которого можно наблюдать интенсивность вентилирования.
Прибор оснащен чувствительными датчиками и сигнальными системами, таким образом, медицинские работники могут постоянно вести наблюдение за изменениями в состоянии.
Процедура условно подразделяют на три этапа:
- Дебют – инкубация, стабилизация, оксигенизация.
- Миттельшпиль – по мере улучшения работы легких, снижение параметров вентилирования.
- Эндшпиль – полное отключение от аппарата.
Говоря о мероприятиях в родильном зале – они проводятся при помощи следующих инструментов:
- Поточнораспростроняющегося мешка.
- Ручного аппарата искусственной вентиляции.
- Саморасправляющегося мешка.
- Традиционного аппарата ИВЛ.
Независимо от того, какие типы устройств используются для вентиляции легких у новорожденных, врачи могут применять эндотрахеальную трубку либо маску.
Первая помощь вне медучреждений
Когда новорожденный требует неотлагательной помощи вне медицинского учреждения – эффективными будут методы «рот в рот» и «рот в нос». Во время выполнения мероприятий новорожденный должен лежать на спине.
При этом под спину малыша нужно положить на какой-либо валик, например сложенное покрывало, если нет возможности сделать валик, то достаточно подвести руку под спину младенца и немного приподнять тело, в таком случае, важно, чтобы головка малыша была немного запрокинута.
Для новорожденных частота вдуваний должна соответствовать норме частоты дыхания, которая составляет сорок движений в минуту.
Очень важно не вдувать чрезмерное количество воздуха, так как это может привести к тяжелым последствиям – разрыву органов дыхательной системы, что влечет за собой попадание воздуха в плевральную полость.
Осложнения после мероприятий
Иногда, в случае неправильного или неуместного применения, длительное использование приборов ИВ, а так же некоторых индивидуальных особенностей организма могут возникать осложнения.
Они могут возникать со стороны:
- легких,
- дыхательных путей,
- сердечно-сосудистой системы.
Легочные осложнения – это, в первую очередь, пневмонии, они развиваются у более чем 30% случаев. Ателектаз после ИВЛ встречается гораздо реже. На долю этого заболевания приходится около 6% случаев. Пневматоракс – наиболее редкий вид осложнений. Число заболевших пневматораксом не превышает 1,5% от общего числа детей, прошедших через процедуру.
Осложнения, приходящиеся на дыхательные пути, тоже довольно распространены. Сюда можно отнести трахеиты и бронхиты, они возникают в 30-40% случаев.
Еще одно, довольно распространенное заболевание – пролежни слизистой оболочки трахеи. Эту болезнь переносят приблизительно 13% детей.
Заболевания сердечно-сосудистой системы наиболее опасное осложнение. Порой, у детей, перенесших сеанс, может возникнуть внезапная остановка сердца. Причиной может послужить не устраненная тяжелая гипоксемия.
Источник: https://detskiebolezni.com/terapiya-neotlozhnyx-sostoyanij-u-detej/ivl-u-novorozhdennyx





