Увеличенный мочевой пузырь у плода: причины и чем это опасно
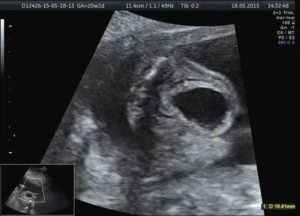
Как известно, мочевой пузырь считается непарным полым органом, который представлен в организме человека в виде резервуара. Основная функция его заключается в накоплении и удерживании мочи в организме.
Размер и вместительность мочевого пузыря варьируются в зависимости от его наполненности и половой принадлежности. Однако размеры могут меняться в связи с патологическими процессами.
О чем говорит увеличенный мочевой пузырь
Увеличенный мочевой пузырь говорит о заболеваниях мочевыводящей системы, например, задержке мочи (ишурии), гидронефрозе, а при пальпации его по ошибке принимают за опухолевое образование в брюшной полости, кисту, заворот кишечника.
В некоторых случаях во время УЗИ диагностики у беременной женщины обнаруживается увеличенный мочевой пузырь у плода. Если размер органа увеличивается свыше 8 мм, то врач диагностирует о мегацистисе.
Но для точного определения болезни, женщине предлагают пройти исследование везикоцентез, при котором через плаценту прокалывают стенку мочевого пузыря, чтобы обследовать мочу ребёнка.
Раннее выявление болезни предотвращает дальнейшее ее развитие.
Мочевыделительная система у плода находится в нижнем отделе туловища, напоминает грушу или круг. Размер увеличивается по мере роста ребёнка и к доношенному сроку достигает до 30 мл. Опорожнение у ребёнка происходит 1 раз в 30 40 минут. Если он не выявляется или увеличен у малыша, назначают повторное УЗИ.
Формируются мочевой пузырь у зародыша на 25−27 сутки беременности, окончательно на 21−22 неделе. Пороки возникают на фоне хромосомных отклонений.
Факторы влияющие на увеличение органа
Чем опасно увеличение мочевого пузыря у плода
Заболевания уретры и мочевого пузыря у плода выявляются в редких случаях, различают:
- Экстрофию мочевого пузыря.
- Уретероцеле.
- Атрезию уретры.
- Клапан задней уретры.
- Синдром prune-belly
Под заболеванием экстрофия понимают отсутствие или недоразвитие передней стенки мочевого пузыря, что ведёт к дефектологии нижней брюшной стенки. Заболевание обнаруживается в связи с отсутствием изображения сканограмме, при этом структура почек и их размеры не меняются. Порок диагностируется на 16 20 неделе, лечат хирургическим путём.
Экстрофия
В конце беременности при исследовании выявляют уретероцеле, характеризующиеся расширением мочеточника, болезни сопутствуют циститы, пиелонефриты, уретриты. Новорожденного направляют в специальное медучреждение для проведения терапии.
Атрезия уретры — называют редким заболеванием, обнаруживают на 14 15 неделе. На снимках выявляют мочевой пузырь значительных размеров у ребенка, что ведет к увеличению живота у плода, а у матери отсутствие околоплодных вод.
Дивертикул мочевого пузыря характеризуется утолщением стенок органа из за неполноценности мышечного слоя. На снимке врач определяет кистозное образование круглой или овольной формы. Порок встречается чаще у мальчиков. Крупные образования удаляют оперативно.
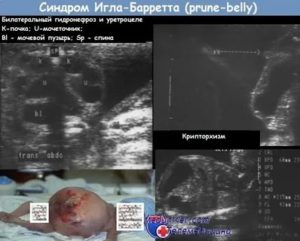
Синдром Пруне-Белла объединяет в себе 3 патологии: врожденную гипоплазию или недостаточность (отсутствие) мышц брюшной стенки, мегацистис, дилатацию мочеточника и простатического отдела мочеиспускательного канала (аномальные явления) и двусторонний крипторхизм. Проявляется каждая категория у всех пациентов в разной степени, поражения брюшины варьируются.
Аномальное развитие мочевыводящих путей препятствует нормальному функционированию всей мочевыделительной системы у малыша, болезнь может закончится смертельным исходом для плода.
Методы диагностирования
Ультразвуковое исследование доступный, современный способ выявить отклонения плода во время беременности. Он не требует дополнительных условий подготовки. Бывает двух видов: абдоминальный, через половые пути женщины(влагалище).
Для уточнения точного диагноза больному назначают обследования: экскреторную урографию, цистоскопию, хромоцистоскопию.
Лечение недуга
При воспалительных заболеваниях беременной назначают антибактериальные препараты, в более сложных ситуациях прерывание беременности.
Несмотря на благоприятный исход, врачи наблюдают роженицу, развитие мочевыделительной системы у ребёнка. Тяжелые осложнения негативно сказываются на общем состоянии плода и женщины. Чтобы спасти жизнь малыша, специалисты применяют хирургическое вмешательство.
Профилактика
В медицинской практике не встречаются профилактические меры по предотвращению синдрома увеличенного мочевого пузыря у зародыша. Врачи советуют женщинам, планирующих зачать ребёнка, полноценно подготовиться: сдать все анализы, обследоваться у всех узких специалистов, пропить комплекс витаминов. При обнаружении любого заболевания обязательно начать лечение.
Беременным женщинам рекомендуют выполнять и соблюдать все предписания доктора, дабы избежать серьезных осложнений.
У мальчиков во время УЗИ диагностики можно наблюдать такое явление, как струя турбулентности в амниотическую жидкость. За счёт переполненного мочевого пузыря у плода легко принимают его за гидронефроз, кисту яичника, мультикистоз, мегацистис. Повторное обследование даёт точное описание органа.
Загрузка…
Источник: https://KardioBit.ru/pochki/lechenie/uvelichennyj-mochevoj-puzyr-u-ploda-prichiny-i-chem-eto-opasno
Гипоплазия почек у плода и другии аномалии
- Последствия
- Лечение гипоплазии
- Мегацистис
- Другие нарушения
Гипоплазия почек обычно является врожденным заболеванием, поэтому его и обнаруживают еще в утробе матери.
В таком случае почка весьма значительно меньше по размерам. Со своей функцией она справляется, поскольку нефроны (почечные клетки) не изменены, хотя их и меньше в 2 раза. Чаще всего фиксируется гипоплазия одной почки у плода.
Отметим, что патология встречается чаще у мальчиков, чем у девочек.
Возникновение порока происходит как из-за внешних, так и из-за внутренних причин. Внешние негативные факторы, с которыми сталкивается беременная женщина, неблагоприятно сказываются на развитии всех органов и систем будущего малыша.
Сюда можно отнести:
- вредные привычки(алкоголь, никотин);
- прием препаратов, запрещенных во время вынашивания ребенка;радиация;
- физическое давление на матку других органов;
- инфекционные заболевания матери во время беременности(грипп, токсоплазмоз, краснуха).
Если говорить о внутренних факторах, то гипоплазия почки плода
возникает еще на этапе деления клеток.
Последствия
Как мы уже упоминали, уменьшенная почка работает как и та, которая нормальных размеров. Хотя ее производительность ниже.
Ребенок не будет испытывать никаких симптомов. Лишь при очередном ультразвуковом исследовании данное отклонение будет заметно. Но здесь есть некоторый нюанс. Важно, чтобы вторая почка была полноценной.
В некоторых случаях возможно частые пиелонефриты у малышей. Следует вовремя купировать болезнь, чтобы нефроны не погибали. Иначе они заменяются соединительным материалом и с течением времени почка полностью утратит свою функцию.
Если сдавливается артерия почки, тогда будет диагностирована гипертензия.
Гипоплазия почек у плода — редкое состояние. При нем обе почки уменьшены, а правая — сильнее. В этом случае ребенку грозит почечная недостаточность. Необходимо будет регулярно следить за состоянием здоровья ребенка, сдавать анализы и стоять на учете у специалиста. К сожалению, при прогрессирующей патологии младенец может погибнуть.
Лечение гипоплазии
Пока плод находится в утробе матери, то никакого лечения не требуется. После рождения врач обязан оценить состояние новорожденного. Если вторая почка работает нормально и анализы в норме, то терапия не показана. Если жизнь ребенка под угрозой, тогда специалисты принимают срочные меры.
Гипоплазия почки плода не является приговором. Ребенок будет нормально расти и развиваться. При правильном образе жизни, исключающем чрезмерные нагрузки на одну почку, в будущем также проблем может не быть. Главное, не переохлаждаться и не допускать пиелонефритов.
Кроме того, наиболее точный результат УЗИ получают уже после родов. Многие диагнозы отсеиваются.
Мегацистис
При проведении УЗИ иногда врач может увидеть, что мочевой пузырь увеличен у плода. Патология заметна на ранних сроках гестации. По статистике такая аномалия встречается у 0,06% детей. Об увеличении свидетельствует размер пузыря, равный 8 мм.
Зачастую мегацистис — это результат заболеваний мочевыводящих путей, для которых характерна обструктивные процессы. Есть еще и такая патология, называемая синдромом подрезанного живота. При ней обычно мочевой пузырь у плода увеличивается. Зачастую аномалия несовместима с жизнью. Диагноз можно подтвердить во втором триместре. И затем беременность рекомендуют прервать.
Есть и хорошая новость. В некоторых случая мочевой пузырь сам возвращается к нормальному размеру.
Другие нарушения
Аномалии мочеполовой системы плода могут потребовать уточнения. Тогда необходим анализ мочи будущего ребенка. Исследование носит название везикоцентез. При нем делают прокол пузыря.
Четверть пороков развития — это патологии мочевыводящей системы. При рождении их частота равна 0,2-0,6%.
Возникают аномалии из-за каких-то сбоев во время развития плода. Причины могут быть следующие:
- смещение почек;
- неполадки в канальцах почечных;
- обструкция путей, выводящих мочу или устья;
Обычно пороки мочеполового тракта встречаются в одиночном виде. Но бывает и так, что это у плода довольно много нарушений, затрагивающих разные органы и системы.
При обструкциях мочевыводящей системы выделяется мало мочи. В результате возникает маловодие. Если так происходит до двадцатой недели гестации, тогда высока вероятность поражений разных частей тела.
Благодаря ультразвуковой диагностике можно обнаружить порядка 80% неполадок в работе мочеполового тракта. И сразу же после родоразрешения можно приступать к лечению.
Беременным женщинам обязательно нужно проходить все обязательные скрининги. Постоянный контроль за развитием плода поможет избежать серьезных проблем в будущем.
Источник: https://Pro-MD.ru/uran/diseases/gipoplaziya-pochek-u-ploda/
Аномалии развития мочеполовой системы и их особенности
Аномалии развития мочеполовой системы в структуре врожденных пороков занимают первое место. Чаще всего они формируются на ранних этапах эмбриогенеза и представляют собой стойкие изменения органов или тканей, выходящих за пределы вариаций их строения.
Некоторые из этих патологий в силу тяжести развития несовместимы с жизнью, что приводит к гибели младенца в утробе матери либо сразу после рождения. Другие не столь опасны и поддаются консервативной терапии или хирургическому воздействию.
Третьи же не доставляют беспокойства на протяжении всей жизни и выявляются случайно при обследовании по поводу других болезней или во время операции на брюшной полости.
Отклонения в развитии элементов мочеполовой системы
Несмотря на развитие медицины, актуальность проблемы не снижается. Мочевыделительная и репродуктивная системы тесно взаимосвязаны между собой анатомически и функционально, кроме того их выводные протоки открываются в общий мочеполовой синус.
Вследствие этого аномалии первой сочетаются с пороками второй почти в 40% случаев.
Нарушения, формирующиеся в период онтогенеза, предполагают отклонения в развитии или функционировании одного или нескольких органов, из-за чего и появляются множественные патологии.
Почечные аномалии
Нарушения почек возникают в период эмбрионального развития или после рождения. Они проявляются в структуре и месторасположении парного органа. Подробно ознакомиться с темой можно, изучив руководство по урологии А.В Люлько и Н.А. Лопаткина. Согласно классификации МКБ, различают аномалии количества, локализации и формы.
Сращенные почки
Группа пороков включает различные модификации парного органа. Наиболее часто встречаются следующие формы:
- галетообразная – объединение медиальной поверхности;
- подкова – сращивание верхней или нижней части.
В практике реже, но все же выявляется парный орган в виде палочки или буквы S. Такая форма обусловлена особенностями соединения поверхностей.
Отсутствие почки
В ходе диагностического исследования довольно часто выявляется недостаток одной почки или ее полную неработоспособность вследствие недоразвития. При этом наблюдаются аномалии ее мочеточника.
Поскольку признаки отсутствуют, патология первое время считается вариантом нормы.
Выполнение всех функций берет на себя здоровый орган, но постоянные перегрузки постепенно приводят к его изнашиванию, что проявляется характерными симптомами.
Гипоплазия органа
Довольно часто выявляется патологическое нарушение, проявляющееся нестандартными размерами почки. Если, несмотря на миниатюрные габариты, она прекрасно справляется со своими функциями, и отток через мочеточниковый канал не затруднен, терапевтического лечения или оперативного вмешательства не требуется.
Дистопия
Врожденный порок характеризуется нестандартным анормальным расположением одной или обеих почек.
Различают следующие нетипичные локализации органа:
- поясничную;
- подвздошную;
- торокальную;
- тазовую;
- перекрестную.
Для любого типа аномалии характерными считаются абдоминальные боли. В зависимости от конкретной формы они могут сочетаться с нарушениями в работе кишечника, мочевыделительной системы, в частности, с затрудненным оттоком урины. Патология оказывает влияние на строение опорно-двигательного аппарата.
Дополнительная почка
Врожденная количественная аномалия проявляется в виде формирования третьего органа, обладающего меньшими размерами, и локализующегося ниже основной топографической линии.
Как правило, он функционирует самостоятельно, поскольку имеет собственный мочеточник и систему кровоснабжения.
Корригирующая операция показана в случае расширения почечной лоханки, развития пиелонефрита или опухолевого процесса.
Дисплазия
Подобный синдром характеризуется аномальным развитием паренхимы. Патологические изменения затрагивают непосредственно ткани почки, в которых при микроскопическом исследовании можно обнаружить хрящевые включения, а также элементы эмбриональной, клубочковой нефробластомы. Нередко дисплазия сочетается со стенозом мочеточника, что затрудняет отток урины.
Сосудистые патологии
Врожденные пороки развития мочеполовой системы могут быть обусловлены не только особенностями расположения внутри тела, структурой и количеством органов, но также и нетипичным строением их собственной сети кровоснабжения.
В клинической практике наблюдаются следующие патологии сосудов, снабжающих почки кровью.
- Врожденные видоизменения почечных вен. По количеству они делятся на добавочные и множественные, по локализации и форме – экстракавальные, ретроаортальные, кольцевидные.
- Количество и топография почечных артерий. Выделяют добавочные, двойные или множественные сосуды.
- Отклонения в структуре и форме артериальных столов. К ним относятся: фибромускулярный стеноз – избыточное количество мышечной ткани, аневризма – трансформация сосудистых стенок и их утолщение вследствие отсутствия волокон мускулатуры, артериовенозные фистулы – «перекрытия» в устье обеих систем.
Удвоение органа
Патология, характеризующаяся сращением двух почек по вертикали верхней и нижней плоскости. Таким образом, орган становится вдвое длиннее, но одна из его половин оказывается недоразвитой. При этом каждая часть имеет собственный мочеточник и систему кровоснабжения. Различают одно- или двустороннее удвоение, полное или неполное.
Патологии, связанные с мочевым пузырем и уретрой
При рассмотрении патологий формирования мочеполовой системы нельзя не обратить внимание на органы, столь значимые для осуществления функции выведения урины. Специалисты отмечают следующие аномалии развития мочевого пузыря:
- аплазия или агенезия – частичное или полное отсутствие органа;
- редупликация – фрагментарное или целое удвоение мочевого пузыря;
- дивертикул – выпячивание стенки органа;
- экстрофия – дефект передней стенки брюшины и выпадение слизистой наружу.
Последнее состояние считается наиболее тяжелым и опасным для жизни, оно затрагивает не только сам мочевой пузырь, но также брюшную полость, тазовые кости и уретральный канал. Кстати, последний часто подвергается патологическим изменениям в процессе онтогенеза.
Аномалии внутриутробного развития уретры, отклонения в структуре и строении мочеиспускательного канала нарушают функциональность всей системы мочевыведения. Состояния, возникающие на фоне данной патологии, ухудшают работу почек, поэтому лечение следует начинать сразу после обнаружения проблемы.
В таблице отражены типы аномалий уретрального канала и их описание.
| Увеличение количества | Множественное строение уретры | Отмечается у мужчин, женщин, детей |
| Гипоспадия | Наружное отверстие мочеиспускательного канала располагается ниже основной линии | Выявляется только у лиц мужского пола |
| Эписпадия | Выходное окончание уретры находится на половом органе выше положенного в норме | Диагностируется у представителей обоих полов |
Врожденные пороки половых органов
Пороки мочеполовой системы формируются в период внутриутробного развития плода независимо от половой принадлежности. Это означает, что с одинаковой частотой пороки выявляются как у мальчиков, так и у девочек.
В раннем периоде они характеризуются структурными дефектами, недоразвитостью половых органов, а позже – нарушением полового созревания. Причинами выступают внешние и внутренние тератогенных факторы. В первую категорию входят вредные привычки, прием фармпрепаратов, плохое питание, вирусные и бактериальные инфекции.
Ко второй группе относятся различные мутации, отягощенная наследственность, соматические заболевания и эндокринные нарушения.
Женские проблемы
Основной причиной патологических отклонений в развитии женских половых органов считаются нарушения органогенеза на ранних сроках гестации. Вариантами, часто встречающимися в клинической практике, могут служить аномалии следующих структурных элементов репродуктивной системы:
- наружных половых органов;
- девственной плевы и влагалища;
- матки;
- яичников и маточных труб.
С учетом особенностей анатомического строения различают следующие виды врожденных пороков половой сферы женщины:
- отсутствие органа: полное – агенезия, частичное – аплазия;
- изменение размеров: увеличение – гиперплазия, уменьшение – гипоплазия;
- нарушение просвета: сужение – стеноз, недоразвитие или полное заращение – атрезия.
Увеличение количества целых органов, как правило, удвоение, носит название мультипликации. Образование цельной анатомической структуры вследствие их сращивания именуется слиянием. При необычном топографическом расположении принято говорить об эктопии.
Мужские проблемы
Основным фактором, влияющим на развитие патологических отклонений мужских половых органов, являются различные хромосомные нарушения. Реже всего в клинической практике встречаются аномалии полового члена.
- Отсутствие только головки или самого пениса.
- Эктопия органа – расположение скрытое или позади мошонки и крайне малые размеры.
- Раздвоение пениса – характеризуется наличием двух стволов или головок.
- Врожденный фимоз – сужение отверстия крайней плоти.
Намного чаще выявляются пороки мошонки или яичек. В медицинской практике можно встретить следующие случаи:
- грыжа мошонки:
- отсутствие одного или двух яичек или, наоборот, мультипликация;
- крипторхизм – задержка тестиса в брюшине или паховой области;
- гипоплазия или эктопия яичка.
Внимание! Тяжелым пороком развития считается гермафродитизм – характеризующийся наличием женских и мужских половых органов одновременно. В этом случае определение пола становится затрудненным, и выявляется только после генетического исследования.
Практически все вышеперечисленные аномалии (особенно в сочетании с пороками мочевыделительной системы) доставляют мужчине физический и психоэмоциональный дискомфорт, а также становятся причиной нарушений их функционирования, и приводят к бесплодию.
Возможные причины аномалий
Формирование органов мочеполовой системы происходит на 4-8 неделе беременности, и именно в этот период эмбрион особенно незащищен. Медиками установлен ряд факторов, способных оказать влияние на данный процесс и спровоцировать патологические отклонения. Наиболее распространенными считаются следующие.
- Инфекционно-воспалительные заболевания, которые женщина перенесла в первом триместре беременности, в том числе ОРВИ и ИППП.
- Чрезмерное употребление алкоголя, наркотических веществ, курение.
- Патогенные выбросы промышленных предприятий.
- Ионизирующее облучение или отравление токсичными ядами.
- Злоупотребление фармпрепаратами, в том числе, гормональными противозачаточными средствами.
- Вредная профессиональная деятельность.
Все это может оказать влияние на процесс эмбрионального формирования плода. В случае обнаружения сочетанных пороков, врачи говорят о генетических мутациях или наследственности. Так как существует несколько факторов их возникновения (кровосмешение, резус-конфликт матери и плода), то необходима помощь специалиста, который проведет тщательный анализ заболеваний в семье.
Методы выявления отклонений
Поскольку многие врожденные пороки развития клинически никак не проявляются, то для их определения рекомендуется проведение диагностики с применением ряда инструментальных манипуляций:
- гистология биоптата;
- УЗИ органов малого таза;
- рентгенография с введением контрастного вещества;
- экскреторная урография;
- ангиография;
- ретроградная пиелография;
- цистография;
- сцинтиграфия;
- уретроскопия;
- фистулография;
- КТ или МРТ.
Ряд аномалий врач может определить при визуальном осмотре ребенка с применением таких манипуляций, как пальпация и перкуссия. Иные пороки (и их большинство) выявляются только в ходе обследования на наличие заболеваний мочеполовой сферы.
Варианты лечения
При случайном выявлении пороки с отсутствием характерных симптомов лечения не требуют. Человеку рекомендуется наблюдение у специалиста и выполнение мер по профилактике заболевания. Аномалии мочеполовой системы можно вылечить методами консервативного воздействия или хирургическим путем.
Консервативные методы терапии применяются в случае запущенности патологии, когда наблюдается развитие инфекционного процесса или образование камней в почках или мочевом пузыре.
Симптоматическая терапия предполагает назначение пациенту антибактериальных, противовирусных, болеутоляющих препаратов.
Использование средств из арсенала народной медицины можно применять только после консультации с лечащим врачом.
Все хирургические процедуры различаются по объему и сложности и проводятся исключительно по жизненным показаниям либо в случае неэффективности методов консервативной терапии. Но существуют ситуации, когда радикальные меры тоже не приносят 100% результата, и врач вынужден провести повторную операцию.
В постоперационном периоде больному необходимо соблюдать рекомендации врача, являться на плановые осмотры с целью проверки функциональности органов.
Предупреждение мочеполовых пороков
Для нормального протекания беременности, а также полноценного развития органов плода женщина должна скорректировать свое поведение и образ жизни. В частности, ей рекомендуется следующее:
- правильно питаться в период вынашивания;
- избегать заражения инфекционными агентами;
- полностью отказаться от курения, употребления спиртсодержащих напитков, наркотиков;
- воздержаться от приема медикаментозных препаратов, заменив их народными средствами;
- регулярно посещать гинеколога, сдавать анализы и проводить УЗИ органов малого таза.
Заключение
Современная медицина располагает большими возможностями для избавления малыша от аномалий внутриутробного формирования органов. Эффективные методы позволяют не только сохранить жизнь ребенку, но дают ему шанс полноценно развиваться, ничем не отличаясь от сверстников.
Источник: https://UroMir.ru/nefrologija/prochie/anomalii-razvitija-mochepolovoj-sistemy.html
Гастрошизис плода: фото, причины, симптомы, диагностика и лечение
Оставьте 4,714
Патологии мочевого пузыря и уретры — явление довольно редкое. Их возможно выявить во время беременности с помощью УЗИ. Если у плода выявляется порок, в большинстве случаев беременность подвергается прерыванию. Некоторые аномалии поддаются лечению и в данном случае важно следить за размерами рассматриваемого органа по неделям беременности.
Мочевой пузырь у плода: формирование и его размеры по неделям
Формирование органа у плода начинается на 25−27 день беременности. В данный период из внутреннего зародышевого лепестка формируется мочеполовой синус.
Окончательное формирование органа происходит, когда плод находится на 21−22 неделе развития. Норма размера — 8 мм.
Аномалии мочевыделительной системы в большинстве случаев возникают из-за заболеваний хромосомного типа. Пороки, появившиеся в момент формирования, представлены ниже.
Дивертикул
Дивертикул характеризуется выпиранием стенки мочевого пузыря. Главным симптомом является двойное мочеиспускание. Патология возникает из-за неполноценности мышечного слоя.
Для лечения используется хирургическое вмешательство, во время которого удаляется дивертикул. Врожденные дивертикулы чаще одиночны, реже бывают 2 или 3. Опорожнение мочи из дивертикула может быть полным или неполным.
Маленькие дивертикулы без симптомов не требуют лечения.
Мегацистис и гипоплазия
Мегацистис — это порок, при котором увеличен мочевой пузырь. Своевременное обследование позволит поставить этот диагноз на начальных стадиях беременности и вовремя обнаружить увеличенный орган. При мегацистите мочевой больше стандартной нормы.
Эта аномалия может информировать о наличии синдрома подрезанного живота, который чаще всего имеет неблагоприятный прогноз. Для начала лечения используется диагностирование — везикоцентез. Это анализ мочи плода, которую берут во время прокола стенки мочевого пузыря.
Везикоцентез, проведенный на ранних сроках, уменьшает риск потери плода.
Гипоплазия характеризуется врожденным уменьшением мочевого пузыря, часто с почечной недостаточностью. Очень часто данную патологию путают с агенезией. Емкость органа составляет несколько миллилитров, что с момента рождения проявляется недержанием мочи. В зависимости от ситуации, проводится пластика или накладывание цистостомы.
Экстрофия, атрезия и агенезия
Экстрофия встречается у мужского пола чаще, чем у женского. Характеризуется отсутствием передней брюшной стенки мочевого пузыря или ее дефектом. Экстрофия на эхографической картине проявляется отсутствием мочевого пузыря на сканограмме, в то время, когда структура почек остается нормальной, без изменений количества амниотической жидкости. Лечение проводится только хирургическим путем.
Атрезия уретры — это редкий порок, при котором главными показателями являются увеличение, растяжение мочевого пузыря и недостаток амниотической жидкости.
Мочевой пузырь плода может увеличиваться настолько, что это приводит к увеличению живота.
При данной патологии показано прерывание беременности, при ее сохранении в большинстве случаев рождается мертвый ребенок или наблюдается тяжелая гипоплазия легких.
Агенезия — крайне редкая аномалия и характеризуется отсутствием развития органа. Рождаемость с этой патологией очень низкая. Это заболевание обычно сопровождается другими пороками, несовместимыми с внутриутробной жизнью. У новорожденных функция мочеиспускания сохранена, но присутствует постоянная частичная задержка мочи, а при пальпации выявляется растянутый мочевой пузырь.
УЗИ-диагностика мочевыделительной системы плода
Мочевой пузырь плода на УЗИ проявляется как тонкостенное образование в нижних участках туловища, имеющее округлую или грушевидную форму. Его размер увеличивается на протяжении беременности. Для оценки размера нужно учитывать возможность его опорожнения, полный он или нет Если эхотень отсутствует, нужно провести УЗИ через 30−40 минут.
Врожденные патологии плода помогает диагностировать скрининговое УЗИ. Нормы показателей для определенного срока сравниваются с полученными при обследовании. По ощущениям оно не отличается от обычного ультразвукового обследования. Выявление аномалий мочевыделительной системы на поздних сроках может повлиять на тактику ведения беременности.
Камни почек плода — очень редкая патология. У взрослого человека на сканограммах они определяются как гиперэхогенньге образования овальной формы, дающие акустическую тень, если их толщина превышает 5 мм.
У плода, в связи с небольшими размерами камей, акустическую течь за ними никогда не наблюдают.
На сканограммах у плода они определяются как овальной формы гиперэхогенные образования, длина которых обычно составляет 3-5 мм, толщина — 2 -3 мм.
Мочевой пузырь плода на сканограммах начинают выявлять в 12-13 нед гестации. На поперечных сканограммах он определяется как круглое, а на продольных — как эхонегативное образование овальной формы с четкими ровными контурами, полностью лишенное внутренних эхоструктур.
Величина мочевого пузыря подвержена значительным индивидуальным колебаниям и зависит от степени его наполнения. Опорожнение мочевого пузыря происходит полностью или фракционно, т.е. по частям.
В некоторых случаях в околоплодных водах в месте расположения половых органов можно наблюдать появление турбулентного потока, возникновение которого обусловлено опорожнением мочевого пузыря.
Аномалии мочевого пузыря и уретры встречают редко. В антенатальном периоде в основном наблюдают следующие пороки их развития: экстрофию мочевого пузыря, уретероцеле, атрезию уретры, клапан задней уретры, синдром pmne-bUy.
Экстрофия мочевого пузыря — врожденное заболевание, характеризующееся дефектом нижней брюшной стенки и отсутствием передней стенки мочевого пузыря. Данный порок развития встречают крайне редко — 1:45 000 новорожденных.
У мальчиков этот порок часто сочетается с тотальной эписпадией, а у девочек — с аномалиями развития матки и влагалища.
Основной эхографический признак экстрофии мочевого пузыря — отсутствие его изображения на сканограммах, в то время как размеры и структура почек остаются нормальными.
Количество околоплодных вод также не изменено. Диагноз экстрофии может быть поставлен уже в 16-18 нед беременности. Лечение только хирургическое. С учетом большого числа неудовлетворительных отдаленных результатов вопрос о целесообразности дальнейшего сохранения беременности необходимо решать совместно со специалистами, работающими в области детской урологии.
Уретероцеле чаще выявляют только в конце беременности и в основном при выраженном расширении мочеточника. В связи с тем, что данная патология почти всегда сопровождается пиелонефритом, уретритом и циститом. в ближайший период после рождения ребенка необходимо направить в специализированный стационар для дальнейшего обследования и лечения.
Атрезия уретры — крайне редкий порок развития. Основной эхографический признак данной патологии — резко выраженное увеличение мочевого пузыря при полном отсутствии околоплодных вод. Увеличение мочевого пузыря начинают выявлять с 14-15 нед беременности.
К концу II и началу III триместра беременности мочевой пузырь увеличивается настолько, что может заполнять всю брюшную полость. В свою очередь, это приводит к значительному увеличению живота.
В большинстве случаев при этом отмечают разной выраженности гидронефротическую трансформацию почек и расширение мочеточников. При атрезии уретры и двустороннем выраженном гидронефрозе показано прерывание беременности.
Дивертикул мочевого пузыря — слепо заканчивающееся выпячивание его стенки. Дивертикулы могут быть одиночными и множественными. Стенка дивертикула состоит из тех же слоев, что и пузырь, мышечный слой гипоплазирован. Патогенез объясняют врожденной неполноценностью мышечного слоя. На сканограммах он определяется как небольшое круглое или, реже, овальное кистозное выпячивание мочевого пузыря.
Чаще заболевание встречают у пациентов мужского пола. Маленькие бессимптомные дивертикулы обычно не требуют лечения, более крупные подлежат иссечению.
В большинстве наблюдений пои этом пороке развития удается выявить расширенную проксимальную часть уретры, которая на сканограммах изображается в виде небольшой трубчатой структуры, расположенной в нижних отделах мочевого пузыря.
Во многих случаях наблюдают мегауретер и гидронефроз.
Учитывая, что клапан уретры служит причиной интравезикальной обструкции, приводящей к тяжелому нарушению уродинамики, и в большинстве наблюдений сопровождается пузырным мочеточниковым рефлюксом, при тяжелых формах порока следует считать целесообразным прерывание беременности.
Синдром prune-belly представляет собой сочетание гипоплазии мышц передней брюшной стенки, обструкции мочевых путей и крипторхизма. Он проявляется гипотензией и атрофией мышц передней стенки живота, большим атоничным мочевым пузырем, расширением мочеточников и крипторхизмом.
Частота встречаемости порока: один случай на 40 000 новорожденных. У мальчиков его наблюдают приблизительно в 15 раз чаще, чем у девочек.
При диагностике данной патологии следует иметь в виду, что, в отличие от атрезии уретры, при синдроме prune-belly определяются околоплодные воды. Ультразвуковая диагностика синдрома возможна уже с 15 нед беременности.
Мочевой пузырь начинает развиваться из зародышевого лепестка с 25 дня с момента зачатия и окончательно формируется к 22 неделе беременности. К этому сроку мочевой пузырь достигает размера 8 мм. При трансвагинальном УЗИ орган виден уже на 11 неделе, при трансабдоминальном — с 16-й недели.
патологии мочевого пузыря у плода
» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-mochevogo-puzyirya-u-ploda.jpg?fit=450%2C300″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-mochevogo-puzyirya-u-ploda.jpg?fit=790%2C527″ class=»alignnone size-large wp-image-9236″ src=»https://i2.wp.
com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-mochevogo-puzyirya-u-ploda.jpg?resize=790%2C527″ alt=»патологии мочевого пузыря у плода» width=»790″ height=»527″ srcset=»//i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-mochevogo-puzyirya-u-ploda.jpg?resize=825%2C550 825w, https://i2.wp.com/medcentr-diana-spb.
ru/wp-content/uploads/2018/05/patologii-mochevogo-puzyirya-u-ploda.jpg?resize=450%2C300 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-mochevogo-puzyirya-u-ploda.jpg?resize=768%2C512 768w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/patologii-mochevogo-puzyirya-u-ploda.
jpg?w=900 900w» sizes=»(max-width: 790px) 100vw, 790px» data-recalc-dims=»1″ />
Аномалии мочеполовой системы встречаются крайне редко. Часто они связаны с хромосомными нарушениями и сопровождаются целым спектром нарушений и синдромов.
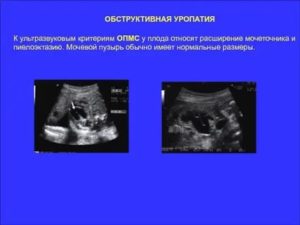
Ультразвуковая диагностика на 2 триместре выявляет 85% патологий. Наиболее часто встречающиеся аномалии мочевого пузыря:
Патологии и аномалии мочевого пузыря у плода
- Мегацистис. Это увеличение мочевого пузыря свыше 8 мм в продольном срезе на УЗИ. Патология обнаруживается на 10-15 неделе беременности. Вместе с ней обычно выявляется нарушение соотношения мочевого пузыря к копчико-теменной зоне (10,4% вместо 5,4%). Мегацистис имеет хромосомную природу и выражается в нарушении уродинамики вследствие закупорки или сращения уретры.
- Обструкция детрузора. Выражается в отсутствии сократительной способности мышечного слоя мочевого пузыря, отвечающего за изгнание мочи. На УЗИ мочевой пузырь имеет грушевидную форму, стенки тонкие, а сам орган увеличен в размерах. В случае обнаружения эхографических признаков патологии плод исследуется методом везикоцентеза. Затем проводят кариотипирование плода, и в случае подтверждения хромосомных отклонений женщину отправляют на аборт. То же самое происходит и при увеличении органа до 20-30 мм вместо положенных 8 мм. Существует вероятность нормализации после 13 недели беременности.
- Экстрофия. Это отсутствие передней стенки мочевого пузыря. На УЗИ мочевой пузырь отсутствует вовсе, но при этом структура почек остаётся без изменений.
- Атрезия. Отсутствие мочевого канала приводит к увеличению мочевого пузыря до таких размеров, что у плода значительно увеличивается объём животика. Женщине рекомендуют прервать беременность, потому что малыш может родиться с тяжёлой гипоплазией лёгких или умереть внутриутробно.
- Задний уретральный клапан. Эта проблема встречается только у мальчиков. У девочек встречается синдром pmne-bUy, который имеет схожие симптомы. Аномалия заключается в том, что из-за внутриутробного нарушения нижняя часть мочеиспускательного канала, выходящая в мочевой пузырь, слишком узкая, из-за чего происходит обратный отток мочи в почку. В результате возникает гидронефроз — скопление в почках лишней жидкости. У плода на УЗИ будут увеличены почки, а мочевой пузырь будет маленьким. Патология исправляется сразу после рождения малыша методом иссечения места патологического сужения уретры. Существует высокий риск гибели младенца из-за гипоплазии лёгких на фоне почечной недостаточности.
- Пузырно-мочеточниковый рефлюкс. В норме мочеточник входит в мочевой пузырь таким образом, что мышечная стенка органа служит клапаном, препятствующим оттоку мочи обратно в почку.
Если мочеточник входит в мочевой пузырь неправильно, то возникает рефлюкс — забросе мочи обратно в мочеточник. Аномалия не является основанием для прерывания беременности, потому что исчезает сама собой в первые 2 года жизни малыша. В тяжёлых случаях проводится хирургическое вмешательство.
Патологии мочевого пузыря у плода хорошо видны на скрининговом УЗИ, поэтому такое обследование нельзя игнорировать. Делать скрининговое УЗИ плода нужно только с помощью хорошего оборудования.
Источники: http://etopochki.ru/mochevoy-puzyir/dopolnitelno/razmery-mochevogo-puzyrya-u-ploda.html, http://medservices.info/the-bladder-of-the-fetus/, http://medcentr-diana-spb.ru/beremennost/patologii-mochevogo-puzyirya-u-ploda-chto-mozhno-opredelit-na-skriningovom-uzi/
Источник: https://jktzdorov.ru/mochevoj-puzyr/patologiya-mochevogo-puzyrya-u-ploda.html
Гипоплазия мочевого пузыря
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Многие пациенты интересуются, можно ли точно установить диагноз на УЗИ печени при гепатите С? Печень — это один из главных органов человеческого тела.
Ее задача — выводить из организма накопившиеся и угрожающие здоровью и жизни человека токсины и вредные вещества. Но случается так, что она сама находится в опасности. Одним из самых грозных заболеваний этого важного органа является гепатит С.
Основным методом диагностики гепатита является УЗИ печени, которое показано при малейшем подозрении на данный недуг.
Когда назначают УЗИ при гепатите С?
Этот метод диагностики весьма информативен, абсолютно безопасен и безболезнен. УЗИ печени позволяет обнаружить даже незначительные изменения в органе и поставить точный диагноз. Ультразвуковое сканирование печени показывает врачу степень распространения инфекции, общее состояние, работу органа и характер поражения.
Если диагностирован гепатит С, то пациенту назначается дополнительное УЗИ с цветным допплеровским картированием. Такая разновидность ультразвукового исследования позволяет специалистам проследить работу сосудов, которые питают железу, ток крови в динамике. Этот метод дает возможность отследить движение крови по сосудам печени в реальном времени и в цветном изображении.
Специалист диагностики увидит направление движения жидкости и скорость, а также отследит места, где кровоснабжение отсутствует.
УЗИ в сочетании с ЦДК (цветным допплеровским картированием) — это один из самых информативных, востребованных и распространенных видов диагностики заболеваний печени.
Для формирования полного представления о характере и степени заболевания, помимо УЗИ, назначают анализ крови пациента.
Что показывает ультразвуковое исследование?
Пациент обычно жалуется на:
- недомогание;
- тошноту;
- боли в суставах;
- желтизну или серый оттенок кожи и белков глаз;
- запах из пищевода;
- горечь во рту;
- снижение аппетита;
- чувство тяжести;
- боль в боку (не всегда).
При этом врач может заподозрить гепатит С и назначить УЗИ органов брюшной полости. Но подобные симптомы не всегда указывают на это заболевание. Ультразвуковое исследование может с точностью определить наличие или отсутствие вирусной инфекции или выявить другие патологии печени. Можно по УЗИ определить следующие заболевания:
- гепатит С (его острую или хроническую форму);
- опухоль печени;
- различные гематомы и гемангиомы;
- наличие кист;
- цирроз.
Так как печень тесно связана сосудами с таким органом брюшной полости, как желчный пузырь, то сканирование печени может выявить желчекаменную болезнь или холецистит.
Более того, при таком заболевании, как гепатит С, немаловажную роль играет состояние желчного пузыря, поэтому при подозрении на эту патологию исследуют и его.
При гепатите проблемы с общим состоянием здоровья зачастую связаны именно с функционированием желчного пузыря. Такой симптом, как боль при патологии железы появляется редко, а вот желчный пузырь сигнализирует болевыми ощущениями о нарушениях в диете.
Холецистит может стать следствием или неким осложнением гепатита С, что потребует отдельного лечения.
Что показывает УЗИ при гепатите? УЗИ печени может помочь диагностировать различные стадии гепатита С и цирроз печени. На мониторе видно, как выглядит печень, ее размеры, плотность, посторонние включения и прочие различные параметры органа. Каждое из заболеваний, в том числе гепатит С и его различные стадии, имеют свои особенные УЗИ-признаки.
По результатам этого исследования можно увидеть:
- При остром гепатите С на УЗИ видно слегка увеличенные размеры органа, его поверхность гладкая и ровная. Видны несколько очагов некроза, выявляются очаги жировой дистрофии. Хорошо виден кровоток, который не нарушен.
- Хронический гепатит на УЗИ определяется следующими показателями. Большое количество очагов некроза. Печеночная ткань почти разрушена, на ее месте — разросшаяся соединительная ткань. Видны фиброзные тяжи.
- При циррозе печени на УЗИ будет видно нарушение кровообращения, варикозное расширение вен и образование дополнительных сосудов, по которым некоторая часть крови циркулирует, минуя железу.
Благодаря ультразвуковой диагностике можно диагностировать гепатит на ранней стадии и начать лечение незамедлительно, не дожидаясь осложнений и цирроза. Основное, что может показать УЗИ в начальной стадии заболевания, это то, что размеры печени при гепатите сразу становятся увеличенными.
Но опасность и коварство этой болезни заключается в том, что на ранних стадиях она протекает чаще всего бессимптомно, хотя воспаление в печени из-за инфекции идет полным ходом.
Тревожащие признаки могут появиться лишь на поздних стадиях заболевания: при обострении хронического гепатита С или циррозе печени. Поэтому рекомендовано проходить обследование регулярно с тем, чтобы контролировать состояние печени и поведение вирусной инфекции.
Как подготовится к УЗИ печени?
Для того чтобы показания УЗИ были максимально точными и информативными, следует правильно подготовиться к процедуре. В этом случае рекомендовано воздержаться от приема пищи в течение нескольких часов. Для того чтобы освободить брюшную полость от лишних газов, не стоит употреблять в течение 3 суток до процедуры следующие продукты:
- бобовые;
- молоко;
- газированные напитки;
- свежие овощи;
- капусту.
За сутки до исследования нужно провести очищающую клизму (особенно тем пациентам, которые страдают избыточным весом). В каждом конкретном случае врач может порекомендовать принять еще какие-либо меры для того, чтобы правильно подготовится к УЗИ при гепатите С.
Как проходит исследование?
УЗИ печени проводится ультразвуковым датчиком. Пациент должен лечь, задержать дыхание. В это время врач, проводя датчиком по животу, получает на экране монитора данные об исследуемом органе.
На экране в реальном времени отражается состояние печени исследуемого, ее структура, размер и прочие параметры. Чаще всего при исследовании печени используют ультразвук 2 D. Этот аппарат показывает на экране двухмерную, плоскую черно-белую картинку, которая имеет высоту и длину. В последнее время все более широкое распространение получают трехмерные аппараты ультразвука — 3D и 4D.
Эти обе разновидности исследования отличаются от предыдущего объемным изображением и цветом. Между собой они отличаются тем, что 3D картинка показывает объемное изображение органа с одной точки зрения. При проведении 4D исследования врач может разворачивать объемное изображение органа и рассматривать его со всех сторон, поэтому параметры печени будут видны очень хорошо.
Когда показано 3D и 4D исследование? Иногда достаточно проведения двухмерного УЗИ для постановки точного диагноза, но бывают случаи, когда диагноз нужно уточнить, дополнить или подтвердить. Перед плановым хирургическим вмешательством показано проведение трехмерного УЗИ.
Подготовка к такому УЗИ должна быть тщательной, с соблюдением всех вышеперечисленных рекомендаций и еще одного немаловажного момента: если накануне проводилось рентгенологическое исследование, то необходимо сообщить об этом врачу, так как результаты могут быть искажены.
Агенезия и аплазия почек: методы устранения патологии
Агенезия почки – врожденная аномалия, при которой у человека отсутствует орган мочевыделения, а также мочеточник и сосуды. Аплазия почки — разновидность агенезии, при которой ножка органа присутствует, но сама почка представляет собой дисфункциональный зачаток. Всю работу выполняет единственный здоровый орган.
Причины врожденной патологии
Редко у людей встречается аплазия, и это заболевание, развивающееся внутриутробно, чаще всего приводит к смерти малыша.
Болезнь возникает при недоразвитии протока метанефроса, который не дорастает до своей бластемы. Аномалия характеризуется укорочением или полным отсутствием мочеточника.
Если орган мочевыделения не берет на себя компенсаторную функцию, младенец погибает еще в утробе матери.
При нормальной работе здорового органа такое патологическое явление могут диагностировать в старшем или даже пожилом возрасте. Агенезия почек вызывает осложнения: МКБ, артериальную гипертензию, пиелонефрит. Выделяется аплазия левой почки или органа справа. Также возможно их полное отсутствие.
Причины аномалии
Причиной появления аплазии является наследственная предрасположенность. Существует еще перечень факторов, вызывающих развитие болезни:
- перенесение матерью в первые три месяца вынашивания ребенка таких заболеваний, как краснуха, грипп и другие инфекции, венерические болезни;
- длительное употребление противозачаточных препаратов до наступления беременности;
- частое употребление спиртных напитков;
- наличие болезней эндокринной системы.
Важно помнить, что все вредные привычки будущей матери оставляют свой отпечаток на малыше и нередко приводят к развитию пороков.
Разновидности патологических состояний
Существует классификация врожденного заболевания. Это двухсторонняя аномалия, при которой плод гибнет внутриутробно или спустя пару часов после родов. Выделяется также агенезия правой почки, когда нет органа справа, и агенезия левой почки, когда отсутствует орган мочевыделения слева. Также есть такой вид аномалии, как аплазия правой почки или органа слева.
По статистике, этот порок развития чаще выявляют у женщин с правой стороны, предположительно из-за меньшего размера правой почки и ее большей подвижности.
Аномалия проявляется зачастую в первые месяцы жизни малыша, для нее характерны:
- наличие полиурии;
- частые срыгивания и обезвоживание организма младенца;
- формирование почечной недостаточности;
- появление приступов гипертонии.
Источник: https://philosophytoday.ru/gipoplazija-mochevogo-puzyrja/





