Медицина плода: современные возможности фетальной хирургии

Эксперт: к.м.н., врач УЗИ Национального медицинского исследовательского Центра акушерства, гинекологии и перинатологии имени В.И. Кулакова Кирилл Витальевич Костюков.
Что такое медицина плода?
Современные технологии позволяют врачам решать проблемы, которые возникают у плода еще в утробе матери — пока ребенок еще не родился.
Медицине известны пороки или патологические состояния, угрожающие внутриутробной жизни ребенка, которые не всегда могут быть связаны именно с плодом, а, к примеру, с плацентой или пуповиной.
В таких ситуациях врач предлагает пациентке выбрать одну из двух возможностей:
- если позволяет срок, провести экстренное родоразрешение и выходить недоношенного ребенка;
- помочь малышу, выполнив операцию внутриутробно.
Таким образом, фетальная хирургия — это операция, которую делают плоду, находящемуся в утробе матери.
Существует Международная Ассоциация фетальной хирургии, которая курирует направления, связанные с фетальной хирургией и регулярно обновляет критерии, связанные с внедрением на территорию плода ради спасения его жизни и здоровья. Для этого врачи:
- должны быть уверены в диагнозе;
- знать прогноз своих действий — к чему они в результате приведут;
- понимать, что их действия эффективны и безопасны для состояния беременной и плода.
Возможности фетальной хирургии существуют далеко не в каждой клинике мира. К примеру, в США только в 25 медицинских центрах оперируют плод в утробе матери. Фетальной хирургией в России занимаются 5 крупных медицинских центров.
Идут переговоры об открытии еще одного крупного учреждения на Дальнем Востоке в Южно-Сахалинске. Первую внутриутробную операцию на территории России провели еще в СССР — в 1989 году в Ленинградском НИИ акушерства и гинекологии имени Д. О.
Отта.
Какие заболевания у плода можно лечить внутриутробно?
Среди таких патологий:
- патологии развития головного мозга;
- задержка внутриутробного развития;
- пороки сердца; пороки развития легких;
- диафрагмальная грыжа;
- синдром фето-фетальной трансфузии при многоплодной беременности;
- опухоли и другие проблемы.
Среди этих патологий встречаются состояния, довольно распространенные в мире, о которых врачам точно известно: если не сделать внутриутробную операцию — ожидание приведет к большим проблемам.
Каким образом врач может добраться к плоду, чтобы ему помочь?
В медицине возможность добраться до цели операции называется «доступом».
В фетальной хирургии доступов бывает несколько: открытая фетальная хирургия (во время беременности делают «мини-кесарево сечение», частично извлекают плод, на котором производится операция); фетоскопическая хирургия (с помощью мини-камеры); пункционным доступом (с помощью иглы);
фетальная терапия (лекарство вводится либо маме внутривенно, либо плоду — в амниотическую жидкость, кровоток или вену пуповины).
Когда необходимо выбрать фетальную операцию?
Любая операция всегда несет риск для состояния матери и ребенка. Но в условиях угрозы жизни плода врач всегда «взвешивает» возможности спасения и анализирует: что принесет меньше риска — операция или ожидание?
К примеру, спинномозговая грыжа не является летальным заболеванием. Однако оно чаще всего приводит к тяжелой инвалидизации у ребенка.
Поэтому внутриутробная операция при таком диагнозе значительно снижает риск того, что ребенок родится с гидроцефалией. Данная операция проводится путем вскрытия матки, затем выделяется зона дефекта на позвоночнике, которая ушивается. Так значительно снижается возможность шунтирования головного мозга для лечения гидроцефалии после рождения малыша.
Современные технологии позволяют выполнить такое вмешательство мини-инвазивно — то есть без разреза на матке. На ней делается 3-4 небольших прокола, частично удаляется амниотическая жидкость, полость матки заполняется специальным газом. Затем грыжа иссекается и ушивается, после чего все возвращается на место, а женщина донашивает беременность.
Главное преимущество мини-инвазивной операции — на матке не остается рубец.
Крестцово-копчиковая тератома — это патологическое образование у плода в области крестца и копчика, способное привести к смерти ребенка. Такая опухоль имеет большое количество сосудов и хорошо снабжаетс кровью, в результате чего у малыша развивается сердечная недостаточность.
Задача хирурга — устранить эту опухоль во время беременности. Сделать это можно с помощью открытой хирургии — когда плод частично извлекается и опухоль удаляется. Либо мини-инвазивно: когда в область ножки сосуда, который кровоснабжает опухоль, вводится специальное вещество или подводится энергия, чтобы его коагулировать («запаять»).
При врожденной диафрагмальной грыже органы брюшной полости оказываются в грудной клетке и не дают нормально формироваться легким ребенка. Такой новорожденный не может дышать полноценно, поскольку его легкие не сформированы.
Плоду внутриутробно проводится окклюзия (закупорка) трахеи специальным баллоном, чтобы жидкость, скапливающаяся в легких, не выходила из них, а дала полноценно развиваться легким. В результате операции органы брюшной полости перестают давить на легкие. поэтому операция позволяет родиться ребенку с нормальной функцией легких и дышать самостоятельно.
Кистозный аденоматоз тоже относится к порокам легких. При этом в легких развивается большое количество кист, полностью замещающих нормальное легкое. Также происходит сдавление сердца, которое влияет на развитие сердечной недостаточности.
Во время внутриутробной операции плоду устанавливают шунт (специальную трубочку) прямо в кисту, чтобы полностью ее опорожнить и затем удалить. Патологические состояния мочевыделительной системы возникают, когда нарушены функции почек. При рождении состояние ребенка с такой патологией часто требует трансплантации органов.
В России пока плохо решаются вопросы трансплантации, в развитых странах эта проблема также сохраняется, т. к. трансплантацию проводят не ранее, чем через год жизни ребенка. До этого момента малыш нуждается в постоянной гемофильтрации с помощью аппарата искусственной почки.
На первом скрининге, который проводится с 11 по 13 неделю беременности, можно выявить почечную патологию и вовремя провести внутриутробную операцию: к примеру, установить шунт (как при кистозном аденоматозе). Либо провести фетоскопическую процедуру с помощью лазера и очень тонкой камеры (диаметром около 1,5 мм), которые вводятся в мочевой пузырь плода.
В результате операции у ребенка появляется возможность родиться и жить без почечной недостаточности и других проблем с почками.
Синдром амниотических тяжей не является проблемой плода. Это — проблема плодных оболочек, которые могут привести к грубым порокам развития — к примеру, рождению ребенка без конечности.
Задача хирурга — удалить с помощью лазера и ножниц амниотический тяж и спасти конечность малыша.
Фето-фетальный синдром при монохориальной беременности — когда у детей-близнецов существуют общие сосуды (анастомозы).
Часто бывает так, что один плод отдает другому свою часть крови, и в такой ситуации один принимает слишком много крови, другой — слишком мало, что может привести не только к врожденным порокам, но и к гибели близнецов. С помощью операции общие сосуды разделяются лазером, и каждый плод начинает полноценно питаться.
К сожалению, не всегда удается добиться 100% выживаемости обоих детей при такой патологии, но фетальные хирурги к этому стремятся.
Пороки сердца также могут быть оперированы внутриутробно с помощью пункционных процедур: с введением иглы, через которую проводится баллон, разрушающий участок сужения. Так восстанавливают проходимость магистральных сосудов при стенозе клапанного аппарата. Существуют и другие, менее распространенные патологии, которые способна лечить фетальная хирургия. К примеру, одна из внутриутробных операций была проведена у плода с опухолью на сердце на сроке 22 недели: ребенку не просто удалось выжить, он нормально развивается и растет.
Еще несколько лет назад операции, угрожающие жизни ребенка, проводились только после его рождения, чаще всего не позволяя сохранить его здоровье. Сегодняшние возможности медицины дают такому ребенку шанс прожить жизнь без инвалидности. Все вышеописанные операции в клиниках для граждан России выполняются бесплатно.
Источник: https://zen.yandex.ru/media/plusmama/medicina-ploda-sovremennye-vozmojnosti-fetalnoi-hirurgii-5c25ecd5a62c5c00acca129a
Медицина плода: ответы на самые важные вопросы о внутриутробных операциях

Раньше помочь малышам с опасными врожденными заболеваниями было возможно только после рождения. Сегодня в Центре медицины плода Хадассы врачи лечат опасные заболевания в самом начале их формирования.
Конечно, предстоящая операция вызывает тревогу у будущих родителей. Помочь маме и папе справится с сомнениями поможет более полная информация о фетальной хирургии.
Мы подготовили ответы на самые популярные вопросы о медицине плода и внутриутробных операциях:
Можно ли предотвратить врожденную болезнь?
Единственным эффективным способом профилактики или предотвращения является комплексное обследование будущих родителей.
В Хадассе проводится полная пренатальная диагностика, доступная лишь в 2-3 крупнейших клиниках Израиля.
Применяемые новейшие приборы УЗИ помогают обнаружить малейшие отклонения в анатомическом строении плода и его развитии. Кроме того в Хадассе проводятся инновационные генетические тесты:
- Анализ QF-PCR. В течение трех дней врачи Хадассы изучают хромосомы, в которых изменения происходят чаще всего.
- Сравнительная геномная гибридизация (CGH). Новейшая молекулярная технология позволяет обнаружить малейшие изменения, настолько незначительные, чтобы обнаружить их в ходе стандартной проверки невозможно.
После проведения всех необходимых обследований врачи дают рекомендации, как снизить вероятность рождения малыша с врожденной патологией.
Когда назначается внутриутробная операция?
Перинатальные методы коррекции применяются только тогда, когда есть реальная угроза жизни или здоровью еще не родившегося малыша.
Основными показаниями являются диафрагмальные грыжи, синдром близнецовой трансфузии, плацентарные анастомозы, фето-фетальный трансфузионный синдром, синдром обратной артериальной перфузии, обструкции нижних отделов мочевыводящих путей, крестцово-копчиковая тератома, гидроторакс, фетоцид при врожденных пороках развития у одного из близнецов, анемии плода, объемные образования в грудной клетке, дефекты нервной трубки,пороки сердца, синдром амниотических тяжей и др.
Внутриутробная операция может быть проведена в случаях, когда:
- Известен точный диагноз плода;
- Послеродового лечения не существует или оно малоэффективно;
- Доказана эффективность рекомендованных хирургических вмешательств при данной патологии;
- Медицинский центр соответствует самым высоким требованиям, оборудован необходимой аппаратурой и укомплектован штатом специалистов медицины плода.
Современные методы фетального лечения позволяют:
- Исправить проблемы, которые невозможно будет скорректировать после рождения;
- Минимизировать последствия врожденного заболевания;
- Предотвратить осложнения хронической патологии.
Как подготовиться к операции?
Будущим мамам бывает крайне сложно решиться на проведение внутриутробной операции.
При этом эмоциональное состояние женщины, ее тревоги и сомнения, могут негативно сказаться на ребенке и результатах лечения.
Первостепенная задача врачей — подготовить морально пациентку к предстоящему хирургическому вмешательству. Справиться со страхом и другими негативными эмоциями помогут простые советы:
- Быть максимально информированными:
- Составить заранее список вопросов специалистам;
- Уточнить у лечащего врача всю информацию об операции, особенностях восстановления и возможных последствиях;
- Связаться с другими родителями, проходившими внутриутробное лечение.
- Вести дневник. Регулярный анализ своего самочувствия и эмоционального состояния позволит выявить имеющиеся проблемы и своевременно обратиться за медицинской помощью и поддержкой.
- Подготовиться заранее к госпитализации. Восстановление после операции может занять длительное время, поэтому особенно важно обеспечить себе интересный досуг (книги, ноутбук, вязание или вышивку).
- Завершить или перепоручить все дела на момент госпитализации. Забота о других детях, домашние и рабочие хлопоты необходимо поручить тем, кто сможет выполнить эти задачи, пока вы находитесь в больнице.
Как выбрать лечащего врача?
При выборе специалиста, который будет проводить внутриутробную операцию, необходимо обратить внимание на опыт, истории и отзывы пациентов. В Хадассе диагностикой и лечением врожденных патологий занимается ведущий врач клиники — Дан (Вадим) Вальский.
Доктор Вальский заведует подразделением УЗИ при департаменте гинекологии и является одним из наиболее известных израильских специалистов в области пренатальной диагностики и фетальной терапии.Несколько лет назад доктора Вальского пригласили в Москву для проведения лазерного разделения плаценты у монохориальных близнецов.
Доктор Вальский успешно выполнил процедуру на 27 неделе беременности. Вскоре на свет появились два абсолютно здоровых младенца.
Как долго длится восстановление после операции?
Время госпитализации зависит от множества факторов — заболевания, объема хирургического вмешательства, рекомендованный режим восстановления и др.
В случае необходимости будущая мама может пройти обследование у ведущих экспертов Хадассы в области диагностики и лечения врожденных патологий. После подтверждения диагноза врачи подробно расскажут о заболевании, методах терапии или хирургического лечения, возможных последствиях и особенностях восстановительного периода.
Заботиться о пациентке и ребенке в процессе лечения будет мультидисциплинарная команда: специалисты по акушерскому и гинекологическому УЗИ, акушеры, генетики, специалисты по МРТ плода, детские кардиологи, неврологи, ортопеды, хирурги, пластические хирурги и множество других экспертов.
Важным моментом является то, что пациентку из России все время будет сопровождать русскоговорящий куратор, готовый ответить на любые вопросы.
Подробную информацию о медицине плода и фетальной хирургии в Хадассе читайте на официальном сайте клиники Хадасса.
Остались вопросы или нужна консультация?
Источник: https://zen.yandex.com/media/mchadassah/medicina-ploda-otvety-na-samye-vajnye-voprosy-o-vnutriutrobnyh-operaciiah-5d70cb4c97b5d400ae4c534d
Фето фетальный синдром — причины, симптомы, риски
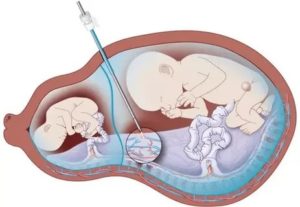
Рождение в семье близнецов — это важное событие, но нередко оно омрачается различными осложнениями и патологиями. При вынашивании одновременно нескольких эмбрионов увеличивается риск возникновения неприятных последствий, как для матери, так и ребенка. Фето фетальный синдром считается опасным состоянием, которое диагностируется у монохориальной двойни.
Что это за патология
Многоплодная беременность считается границей между нормой и патологией. Специалисты разделяют ее на несколько видов по типу плацентарной оболочки и количеству амниотических полостей.
В том случае, если женщина вынашивает дихориальную диамниотическую двойню, то у каждого ребенка имеется своя плацента и амниотическая полость. На свет появляются дети разного пола, или новорожденные, не похожие друг на друга.
При монохориальной диамниотической двойне младенцы растут в отдельных амниотических полостях, но при этом у них одна плацентарная оболочка на двоих. В результате на свет появляются дети одного пола, похожие друг на друга.
Такое патологическое состояние считается клинической картиной развивающейся болезни плаценты. Он диагностируется во время беременности у однояйцевых близнецов и характеризуется неравномерным перетеканием крови по соединительным сосудам от одного младенца к другому.
В результате один из них получает избыточное количество крови, что вызывает повышенную нагрузку на сердце и сосуды. Следствием этого становится смерть ребенка по причине сердечной недостаточности.
В это же время другой плод, наоборот, получает недостаточное количество крови. Это может закончиться его гибелью.
Причины
Фетоплацентарная трансфузия диагностируется лишь у некоторых младенцев, которые имеют одну плацентарную оболочку. Предположительно, она возникает при делении оплодотворенной яйцеклетки и определении ее структуры с разветвлениями кровеносных сосудов. Считается, что более позднее деление оплодотворенной женской клетки сопровождается серьезными проблемами и возникновением ФФТС.
Обсуждается возможность воздействия слишком позднего разделения близнецов, проблем с кровоснабжением матки и тератогенных факторов. Выяснение точных причин ФФТС осложняется его поздней диагностикой и непредсказуемостью его возникновения.
Симптомы
Фето фетальный трансфузионный синдром не имеет субъективных проявлений и его удается диагностировать лишь при проведении скрининговых ультразвуковых исследований. У женщин с таким нарушением часто отмечается гипертонус детородного органа и иные состояния, которые угрожают выкидышем.
Проведенные исследования допускают, что определенная часть самопроизвольных абортов при вынашивании женщиной сразу нескольких плодов обусловлена фетофетарной трансфузией до ее выявления.
При осложнении женщина может жаловаться на болевые ощущения в области груди и живота. Кроме этого, возможно профузное маточное кровотечение или кровянистые выделения из влагалища. На более позднем сроке свидетельствовать о гибели близнецов может прекращение их движения.
Чем опасна
Фето фетальный синдром при вынашивании двойни считается одним из самых опасных нарушений. При его возникновении в плаценте между близнецами образуются артериовенозные анастомозы, что вызывает неравномерное распределение кровотока.
Кроме этого, наблюдается сброс крови от одного плода к другому. Иначе говоря, один младенец забирает питательные вещества у другого. При отсутствии эффективной терапии возможен самопроизвольный выкидыш или гибель обоих близнецов в период внутриутробного развития.
У ребенка-реципиента при синдроме плацентарной трансфузии отмечается многоводие и избыточное количество урины. Следствием этого становится развитие различных осложнений и повышенное давление на зев матки, что нередко заканчивается прерыванием беременности либо преждевременным началом родовой деятельности.
У донора практически нарушается процесс мочеобразования, поэтому диагностируется маловодие в плодном пузыре. В случае выживания младенцев высока вероятность различных физических и неврологических нарушений.
При фетофетальном нарушении развитие младенца не нарушается. Основная проблема кроется в плаценте, которая и вызывает появление различных аномалий и проблем. При возникновении синдрома до 26 недели в большинстве случаях младенцы гибнут либо появляются на свет с серьезными патологиями.
При постановке врачом диагноза после 26 недели большинство детей выживают и шансы избежать инвалидности у них высоки.
Достаточно редким осложнением считается внутриутробная гибель младенца с инфицированием либо мумификацией трупа.
Когда и к какому врачу обратиться
Диагностировать фетофетарную трансфузию удается при проведении будущей матери УЗИ. При вынашивании монохориальной многоплодной беременности ее ставят в группу риска, и она находится под наблюдением врача.
Диагностировать признаки осложнения с помощью УЗИ удается после 16 недели, но в редких ситуациях возможно после 11-12.
Диагностика
Для подтверждения патологического состояния и мониторинга состояния младенцев женщине назначается проведение дополнительных исследований. Они помогают сделать прогноз фетоплацентарной трансфузии и собрать информацию для дальнейшего лечения.
Оценить состояние двойни можно с помощью следующих методов.
- УЗ-скрининг. Применение такого метода особенно информативно во втором и третьем триместре. С учетом стадии нарушения у одного малыша может диагностироваться многоводие, увеличение размеров мочевого пузыря и различные пороки развития. У близнеца-донора на УЗИ наблюдается маленький размер мочевого пузыря и маловодие.
- Ультразвуковая фетометрия. При ФФТС отмечается отставание в росте ребенка-донора. Кроме этого, фетометрические показатели не соответствуют определенному сроку. При ФФТС разница в основных показателях составляет около 20%.
С помощью допплерометрии плода определить патологические изменения кровотока удается с 3 стадии ФФТС при беременности. Эхокардиография дает возможность диагностировать поздние проявления синдрома у близнеца-реципиента.
При отсутствии лечения и регулярного наблюдения у врача прогноз неблагоприятный. В большинстве случаев это приводит к преждевременному началу родовой деятельности либо внутриутробной гибели плода.
К сожалению, профилактика такой патологии не разработана, как и не выяснена точная причина ее развития.
Материал подготовлен
специально для сайта kakrodit.ru
под редакцией врача-диагноста Васильевой О.С.
Источник: https://kakrodit.ru/feto-fetalnyy-sindrom/
Причины развития фето-фетального синдрома и лечение патологии
Беременность – ответственный и важный период в жизни женщины. Организм во время вынашивания плода претерпевает ряд трансформаций. Особую нагрузку на представительницу прекрасного пола оказывает формирование близнецов.
При одноплодной беременности риск развития осложнений ниже, поскольку не существует вероятности возникновения конфликта между детьми. Одним из опасных заболеваний, формирующихся на различных сроках гестации, является фето-фетальный синдром.
Он характеризуется возникновением аномалий сосудов плаценты и нарушениями роста плодов. Один из детей становится «донором», а другой – «реципиентом». Причем при формировании патологических соединений – анастомозов – страдают оба плода.
Происходят аномалии развития жизненно важных систем, поскольку нарушается нормальное питание и кровоснабжение растущего организма. На начальных периодах формирования один из близнецов может исчезать, «уступая» место более сильному.
Единственным методом борьбы с синдромом плацентарной трансфузии является проведение специфического хирургического вмешательства, направленного на восстановление физиологической гемодинамики. Решающую роль в исходе недуга играет своевременность предпринятых мер, а также степень развития патологических изменений.
Классификация и характерные симптомы
Принято выделять несколько степеней тяжести фето-фетального синдрома при двойне. Они дифференцируются по выраженности гемодинамических нарушений и патологии развития внутренних органов. Классификация выглядит следующим образом:
- Первая стадия характеризуется изменением количества амниотической жидкости у плодов. «Донор» страдает от маловодия. Это опасно недоразвитием жизненно важных систем и дальнейшей мумификацией. У «реципиента» отмечаются обратные изменения. Этот плод страдает от многоводия, которое также негативно сказывается на процессе закладки и развития внутренних органов. При проведении УЗИ признаки подобных изменений регистрируются уже на 11-й – 15-й неделе.
- На второй стадии нарушения носят еще более выраженный характер. У плода-донора отмечается отсутствие наполненности мочевого пузыря. Сам по себе ребенок намного меньше по размерам и может иметь пороки развития. Реципиент значительно крупнее, разница составляет до 20% от массы тела. Его мочевой пузырь переполнен, могут выявляться отечность и уродства.
- На третьей стадии при помощи УЗИ диагностируются патологии развития сердечно-сосудистой системы обоих плодов. Это связано с серьезной нагрузкой и гемодинамическими нарушениями. Клапанный аппарат значительно деформирован, что обеспечивает дальнейшее усугубление клинических проявлений синдрома.
- Последняя стадия сопровождается гибелью одного из близнецов или сразу обоих. Завершается выкидышем или преждевременными родами.
Синдром плацентарной трансфузии в ряде случаев остается без внимания, поскольку на ранних стадиях никак не проявляет себя.
Диагностировать недуг можно только при проведении УЗИ-скрининга, который позволяет сделать своеобразные фото плодов и оценить физиологию кровотока. У женщин также выявляется гипертонус матки.
Основным признаком гибели плодов является прекращение их движений или замирание беременности.
Риск осложнений
Последствия аномалий кровоснабжения могут быть фатальными. При отсутствии лечения гибель малышей достигает 90% при позднем формировании патологий. Синдром исчезнувшего близнеца – вариант наиболее мягких проявлений недуга, когда продолжает развитие только один из детей.
Существующие на сегодняшний день оперативные техники способствуют повышению выживаемости. Однако даже при наличии соответствующего оборудования и опытного хирурга велик риск рождения ребенка с психологическими отклонениями и аномалиями развития.
Важное прогностическое значение имеет своевременное выявление проблемы и ее скорейшее устранение.
Необходимое лечение
Консервативные методы при борьбе с фето-фетальным синдромом неэффективны. При наличии аномалии кровоснабжения плоды могут погибнуть или исчезнуть в любой момент беременности. При выявлении патологии требуется проведение операции. Эффективны несколько методик:
- Серийный амниодренаж предполагает откачивание вод из полости матки. Это обеспечивает снижение нагрузки на реципиента, однако никак не влияет на выживаемость плода-донора. При этом данная техника не является самой эффективной. При проведении вмешательства смертность близнецов достигает 60%, причем даже при физиологических родах ребенок подвержен риску развития ДЦП.
- Септостомия – устаревший метод, который заключается в повреждении внутренней перегородки между близнецами. Это выравнивает давление околоплодных вод, но затрудняет дальнейший мониторинг прогрессирования фето-фетального синдрома.
- Коагуляция пуповины предполагает прекращение питания одного плода в пользу более развитого. Подобная операция оправдана только на ранних сроках беременности, пока не успели сформироваться серьезные осложнения. Метод сопряжен с малым риском развития неврологических последствий в послеродовой период.
- Наиболее результативная техника хирургического лечения синдрома плацентарной трансфузии – фетоскопическая коагуляция анастомозов. Операция проводится при помощи эндоскопического оборудования. Способ предполагает введение в полость матки специального прибора, который позволяет малоинвазивно избавиться от патологических сосудистых соединений. Такая коагуляция сохраняет оба плода, связана с наименьшим риском развития осложнений и имеет хорошие отзывы, поскольку легко переносится беременными женщинами. Вмешательство требует современного оснащения клиники и опыта проведения операций у хирурга.
Препараты для коррекции микроциркуляции и антиагрегантные средства могут быть использованы в качестве дополнения к хирургическому лечению. При откладывании операции и самопроизвольном разрешении патологии вероятен синдром эмболизации близнецов.
Прогноз
Исход заболевания определяется своевременностью выявления проблемы. Рекомендуется прибегать к хирургическим техникам, поскольку они повышают выживаемость обоих плодов на различных сроках беременности.
Фето-фетальный синдром связан с осторожным прогнозом, поскольку даже при борьбе с внутриутробными гемодинамическими расстройствами есть риск развития осложнений в послеродовом периоде.
Профилактика заболевания не разработана, поскольку неизвестны точные причины формирования проблемы.
Отзывы
Галина, 33 года, г. Санкт-Петербург
Забеременела двойней. Счастью не было предела! Но на плановом УЗИ врач обратила внимание на формирование патологических сосудов и нарушение развития близнецов. Диагностировали фето-фетальный синдром. Меня госпитализировали и провели операцию по прижиганию анастомозов. Детки родились здоровыми. И все благодаря врачам!
Ольга, 28 лет, г. Сочи
Была беременна близнецами. Сначала гестация шла без патологий, потом появились странные боли в животе. При проведении УЗИ выявили синдром плацентарной трансфузии. Причем один ребеночек был уже очень слабый. Пришлось провести коагуляцию пуповины этого плода, чтобы сохранить жизнь другому. Малыш родился раньше положенного срока, но здоровым.
(1 4,00 из 5)
Загрузка…
Источник: https://ProSindrom.ru/gynecology/feto-fetalnyj-sindrom.html
Внутриутробная гибель одного из плодов при многоплодной беременности
Её частота зависит от степени многоплодия (среди троен она вдвое выше, чем среди двоен), еще более выражена зависимость от хориальности (среди монохориальных двоен она в несколько раз выше, чем среди дихориальных двоен), а также от наличия сопутствующих осложнений (например, фето-фетальный трансфузионный синдром). Этиологические факторы гибели плода при многоплодии включают в себя как дискордантные состояния одного плода (задержка внутриутробного развития, отслойка одной из плацент, тромбоз вены пуповины), так и осложнения, поражающие оба плода (тяжелая преэклампсия, хориоамнионит, фето-фетальный трансфузионный синдром, обратная артериальная перфузия).
Клинические формы и последствия гибели плода во время беременности зависят от срока возникновения осложнений:
- феномен «пропавшего близнеца» — эмбрион, погибший преимущественно в сроке до 10 недель гестации, который впоследствии полностью или частично абсорбируется или отторгается; причинами данного осложнения являются нарушения плацентации, пороки развития, а также ряд неустановленных факторов; истинная частота этого феномена неизвестна, во многих случаях он не диагностируется и клинически расценивается как угроза прерывания беременности; при дихориальной двойне на дальнейшее развитие и перинатальные исходы для второго плода данное осложнение не влияет, при монохориальной двойне оно ассоциируется с риском возникновения у второго плода задержки внутриутробного развития и детского церебрального паралича, что требует информирования родителей и тщательного мониторирования беременности;
«бумажный» плод — представляет собой мацерацию плода вследствие его ранней (конец I – начало II триместра) гибели; погибший плод сжимается растущим амниотическим пузырем живого плода, происходит дегидратация и частичная абсорбция компонентов неразвивающегося плодного яйца.
При монохориальной двойне у выжившего плода часто встречаются осложнения: поражения головного мозга (мультикистозная энцефаломаляция, микроцефалия, гидроанэнцефалия, вентрикуломегалия, постгеморрагическая гидроцефалия, гипоплазия зрительного нерва и др.), и экстрацеребральные поражения (атрезия тонкого кишечника, гастрошизис, гидроторакс, аплазия кожи, аплазия мозгового слоя почек, врожденная ампутация конечностей). Патогенетические механизмы поражения выжившего плода при монохориальной двойне обусловлены циркуляцией крови выжившего плода в сосудистое русло погибшего плода через анастомозы в плаценте, транзиторной или персистирующей гипотензией и гипоперфузией, острой анемией, поступлением тромбопластических факторов и продуктов распада тканей в систему кровообращения живого плода («синдром близнецовой эмболии»), коагулопатией, эмболизацией сосудов выжившего плода некротизированными фрагментами плаценты погибшего плода, ишемическим и/или геморрагическим поражением органов (в первую очередь головного мозга). При терминальном состоянии одного плода из монохориальной двойни показан селективный фетоцид плода, так как окклюзия пуповины способна предупредить возможные осложнения для второго плода. В случае если редукция невозможна, тактика ведения аналогична тактике при внутриутробной гибели одного из плодов.
При бихориальной двойне возможен селективный фетоцид больного плода — внутрисердечное введение калия хлорида под контролем УЗИ.
При монохориальной плацентации наличие межплодовых трансплацентарных анастомозов исключает возможность селективного фетоцида с использованием калия хлорида ввиду опасности его попадания из циркуляции больного плода или кровотечения в сосудистое русло живого плода.
При монохориальной двойне применяют другие методы фетоцида больного плода: инъекцию чистого алкоголя во внутрибрюшную часть пупочной артерии, перевязку пуповины при фетоскопии, эндоскопическую лазерную коагуляцию, введение под эхографическим контролем тромбогенной спирали, эмболизацию больного плода. Оптимальной тактикой ведения монохориальной двойни при дискордантности в отношении врожденных аномалий развития считается окклюзия сосудов пуповины больного плода.
Оказание медицинской помощи при внутриутробной гибели одного из плодов должно проводиться в учреждениях 3-го уровня. Основные положения тактики при антенатальной смерти плода включают в себя следующие этапы:
- установление срока гестации;
определение хориальности;
исключение тяжелой акушерской и соматической патологии со стороны матери;
диагностика состояния выжившего плода.
Для определения состояния выжившего плода, диагностики анемии и ее тяжести используют метод допплерометрии, дающий возможность установить пиковую систолическую скорость кровотока (ПССК, см/с) в средней мозговой артерии. Метод позволяет ограничить число инвазивных диагностических вмешательств у плода (амниоцентез, кордоцентез). Чувствительность и специфичность метода составляют 90%, частота ложноположительных результатов — 10%. При гибели одного из плодов во время беременности необходимость немедленного родоразрешения чаще всего обусловлена состоянием матери и/или живого плода, а необходимость пролонгирования беременности – сроком гестации и риском неонатальных осложнений, связанных с недоношенностью. Показанием к родоразрешению со стороны матери является акушерская и/или экстрагенитальная патология, при которой дальнейшее пролонгирование беременности противопоказано. Относительными показаниями к родоразрешению со стороны плода (с учетом срока гестации) служат: анемия у живого плода из монохориальной двойни, по данным ПССК (альтернатива родоразрешению – внутриутробная гемотрансфузия); угроза внутриутробной гибели одного из плодов на фоне фето-фетального трансфузионного синдрома (при невозможности редукции); терминальный кровоток, по данным допплерометрии (особенно в сочетании с патологической кардиотокограммой). В случае антенатальной смерти одного из плодов при монохориальной двойне в начале II триместра необходимо обсудить с родителями возможность прерывания беременности в связи с высоким риском осложнений у второго плода.
В сроке 25 — 27 недель гестации показано тщательное обследование (экспертное УЗИ, магнитно-резонансная томография) плода, в отсутствие признаков страдания – пролонгирование беременности, так как риск осложнений, связанных с недоношенностью (респираторный дистресс-синдром, внутрижелудочковое кровоизлияние и др.), выше риска неврологических осложнений и возможной гибели второго плода.
На сроке 28–34 недели гестации при отсутствии признаков тяжелого внутриутробного страдания плода показано пролонгирование беременности; в случае необходимости досрочного родоразрешения – курс глюкокортикостероидов 24 мг в течение 2 суток.
Абсолютным показанием к родоразрешению служит внутриутробная гибель одного из плодов на сроке 34 и более недель гестации. Метод родоразрешения определяется с учетом состояния пациентки, состояния, размеров и предлежания плода. Кесарево сечение не следует считать абсолютным показанием при родоразрешении двоен с антенатальной смертью одного из плодов.
Внутриутробная гибель одного из плодов при дихориальной двойне сама по себе не является показанием к родоразрешению, в связи с чем после исключения материнских факторов антенатальной смерти плода при удовлетворительном состоянии второго плода показана выжидательная тактика. При такой тактике ведения необходимо тщательное мониторирование состояния беременной и плода:
- мониторирование состояния беременной включает: еженедельное клинико-лабораторное обследование, контроль артериального давления, отеков, температуры тела, характера выделений; учитывая риск коагулопатических нарушений, который увеличивается через 4 недели после гибели плода, в случае выявления патологии необходим ежедневный контроль свертывающей системы крови;
мониторинг состояния плода включает: допплерометрию (при дихориальной двойне – каждую неделю, при монохориальной – 2 раза в неделю), биометрию каждые 2 недели, эхографию головного мозга плода для выявления энцефаломаляции (при монохориальной двойне) еженедельно.
После родоразрешения необходимо проведение аутопсии погибшего плода и патогистологического исследования плаценты с целью установления этиологии антенатальной смерти. Обязательным является консультирование родителей относительно возможных последствий для живого ребенка.
Источник: https://doctorspb.ru/articles.php?article_id=3117





