Акушерский паралич: причины, симптомы, лечение, последствия
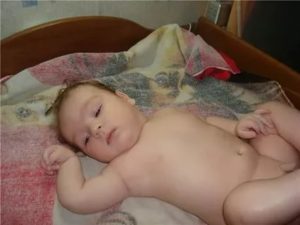
Травмы, которые связаны с родовой деятельностью, называются акушерским параличом или послеродовым парезом. Не всегда они связаны с ошибкой или неправильными действиями врача во время операции, в некоторых случаях такая травма может быть выявлена заранее. В мире на 1000 новорожденных малышей приходится по два ребенка, родившихся с акушерским параличом.
Сущность проблемы
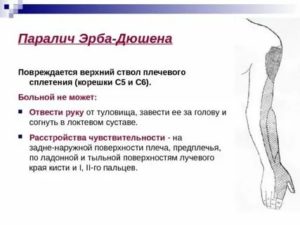
Это следствие родовой травмы новорожденных детей, при которой наблюдается повреждение плечевого сплетения и шейных корешков. Особо распространено развитие верхнего паралича, который носит название паралич Дюшена-Эрба.
Название происходит от фамилий французского невролога Дюшена и немецкого врача Эрба, так как именно ими была открыта и изучена в 19-м веке данная патология.
Проблема актуальна и по сей день, несмотря на современные технологии и успехи в медицине в области родовспоможения.
Причины
К развитию акушерского паралича в большинстве случаев приводят манипуляции врачей при тяжелых родах, которые возникают в следующих случаях:
- Ягодичное предлежание плода. В данном случае во время родов у малыша повреждается грудная клетка и область ключицы.
- Тяжелое выведение малыша из родовых путей, если ребенок слишком крупный, то есть весит больше четырех килограмм, при этом размер головки плода превышает допустимые параметры.
- Узкие бедра и маленький таз роженицы.
- Превышение допустимой нормы нахождения малыша в родовых путях вследствие гипоксии.
В этих случаях врач-гинеколог должен применять какие-то дополнительные мероприятия или инструменты, которые могут привести к развитию родовых травм у новорожденных детей. К таким причинам акушерского паралича относятся:
- Выдавливание плода, при котором на верхнюю часть живота производится давление руками, помогающее продвигать плод по родовым путям.
- Использование акушерских щипцов.
- Повреждение грудинно-ключично-сосцевидной мышцы, что также приводит к акушерскому параличу новорожденных. Кроме этого, именно такое повреждение в большинстве случаев становится причиной кривошеи.
Симптомы
После завершения родового процесса ребенка осматривают анестезиолог и врач-неонатолог на предмет родовой травмы у новорожденного. Врачи должны оценить состояние только что родившегося ребенка по шкале Апгар, одним из критериев которой является подвижность нижних и верхних конечностей. То есть родовую травму можно диагностировать уже на самом первом осмотре малыша.
- О наличии патологии говорит неподвижность верхней конечности малыша при прикосновениях, кроме этого, пораженный участок конечности не дает ей правильно сгибаться или разгибаться, она просто висит вдоль тела.
- Снижение чувствительности или полное ее отсутствие в пораженной конечности является одним из признаков наличия акушерского паралича. Диагностика проводится посредством постукивания медицинским молоточком.
- Отсутствие ротового рефлекса, то есть ребенок даже не пытается сосать палец, также говорит о родовой травме у новорожденного.
- При таком диагнозе, как паралич Дюшена-Эрба, плечо малыша вывернуто во внутреннюю сторону, рука внешне напоминает конечность куклы, лопатка смещена относительно позвоночника, при этом движения пальцев рук полностью сохранены, а голова наклоняется на пораженную сторону.
- При параличе Дежерин-Клюмпке рука повернута во внутреннюю сторону, а кисть болтается и ни на что не реагирует. Пальцы рук при таком параличе не работают, в большинстве случаев кисть принимает форму «когтистой лапы», то есть фаланги пальцев находятся в полусогнутом состоянии и не разгибаются.
- При акушерском параличе нарушается кровоснабжение в пораженную конечность, о чем свидетельствует то, что рука на ощупь холодная.
- Кроме всего прочего, при данном виде паралича больной переносит гипоксию, вследствие чего развивается острая нехватка кислорода, что приводит к поражению головного мозга малыша. Проявляется это все дрожанием конечностей малыша, повышенной нервной возбудимостью и постоянным плачем.
Паралич классифицируется исходя из того, в каком месте локализован очаг поражения. Таким образом, существует три вида родовых травм, которые впоследствии могут спровоцировать вялый паралич мышц верхних конечностей.
- Верхний. Данная разновидность патологии, или как ее еще называют паралич Дюшена-Эрба, становится последствием родовой травмы нервных окончаний верхних отделов спинного мозга и шейного позвонка.
- Нижний. Паралич Дежерин-Клюмпке или нижний акушерский паралич развивается вследствие повреждения нервных окончаний нижних отделов шейного позвонка и спинного мозга.
- Тотальный паралич верхних конечностей – это самая тяжелая форма патологии, которая поражает всю верхнюю конечность новорожденного.
Стадии патологии
Выделяют три стадии акушерского паралича, которые переходят одна в другую:
- Острый период. Эта стадия заболевания наступает непосредственно после травмы и длится в течение одного месяца. Рука вытянута вдоль тела, пальцы полусогнуты. Нет возможности согнуть руку в локтевом суставе, поднять ее или повернуть. У ребенка ослаблен хватательный и ротовой рефлекс. По сравнению со здоровой конечностью пораженная рука имеет более светлый оттенок кожи.
- Восстановительный период. То, как будет протекать восстановительный период, зависит от того, какой именно была травма и насколько правильно и своевременно были приняты и выполнены все терапевтические мероприятия. Если травма была легкой, то постепенно у ребенка будет нарастать количество движений до полного объема, чувствительность возвращается полностью. Но, несмотря на это, у ребенка к трехлетнему возрасту становится заметным некоторое укорочение пораженной конечности, мышцы на этой руке будут всегда немного слабее, чем на здоровой.
- Период остаточных явлений. Данная стадия заболевания является неполным восстановлением пораженной конечности. При тяжелом параличе Дюшена-Эрба у ребенка формируется синдром «кукольной руки», при котором между пораженным плечом и грудной клеткой пролегает борозда. Кисть руки остается полусогнутой, пальцы полностью не разгибаются. Атрофия мышц в плечевом суставе в большинстве случаев приводит к вывиху или подвывиху плеча, ярко выражена асимметрия. Со временем такая асимметрия плечевого сустава приводит к искривлению позвоночника и развитию сколиоза.
Диагностика
Диагностические мероприятия по выявлению паралича у новорожденного ребенка проводятся в первые дни после его появления на свет.
Так как в первые дни жизни ребенка при легкой степени акушерского паралича признаки могут выявляться не очень отчетливо, то для выявления патологии могут применяться специальные методы или тесты, одним из которых является свисание рук малыша, когда он расположен горизонтально лицом вниз на руках у врача.
Для точного определения могут потребоваться и дифференциальные методы диагностики, при которых выявляется наличие таких патологий, как остеомиелит, полиомиелит, врожденная гемигипоплазия, перелом ключицы, псевдопаралич Парро. Рентген и электромиография являются обязательными при акушерском параличе.
Консервативная терапия
Все терапевтические меры по устранению акушерского паралича традиционны, но для каждого пациента индивидуально подбирается комплекс необходимых мероприятий, исходя из места локализации повреждения и степени его тяжести. Со дня рождения и до полного выздоровления ребенок должен находиться под обязательным наблюдением невропатолога.
Лечение медикаментами включает в себя уколы витаминов группы B, в частности витамины B1 и B12, прозерин, алоэ. Дозировка препаратов должна соблюдаться очень четко и соответствовать возрасту пациента.
В большинстве случаев данные лекарственные средства сочетают со спазмолитическими препаратами, а именно: «Эуфиллин» и «Папаверин».
В некоторых случаях для стимуляции нервных процессов врачи применяют ноотропные препараты в комплексе с остальной терапией.
Для расслабления плечевого пояса часто накладывается гипсовая лангета или абдукционные шины. Плечо при этом отводится назад или в сторону, в соответствии с областью поражения.
Эффективными в лечении акушерского паралича являются электрофорез, грязевые аппликации. Если наряду с данной патологией у ребенка наблюдается кривошея, то аппликации следует накладывать и на воротниковую зону тоже. При физиотерапии эффективно использовать парафин и горячие обертывания.
Массаж при акушерском параличе играет большую роль в терапии. Для детей он разрабатывается по специальной методике. Важно помнить о том, что делать такой массаж новорожденному от 0 лет должен только высококвалифицированный и проверенный специалист.
Оперативное вмешательство
Хирургическая операция, проводимая при акушерском параличе, назначается в том случае, если обычная терапия не принесла должного результата. Проводить такие операции можно не ранее, чем малышу исполнится полгодика.
Исход операции по устранению акушерского паралича зачастую всегда благоприятный. Однако больному на протяжении оставшейся жизни нельзя заниматься спортивными нагрузками и исключить тяжелый физический труд, в котором может использоваться плечевой пояс.
Возможные последствия и осложнения
Последствия акушерского паралича могут быть самыми разнообразными, все зависит от степени тяжести заболевания и его формы. Легкая форма почти всегда излечивается полностью, при средней и тяжелой форме больному приходится на протяжении всей жизни ограничивать себя в каких-то действиях. Наиболее тяжелая форма может закончиться инвалидностью для маленького пациента.
Прогноз
Прогноз при таком заболевании полностью зависит от того, насколько быстро и своевременно были начаты терапевтические мероприятия и от степени повреждения. Верхний и нижний акушерские параличи можно излечить полностью, но только при условии, что лечение было начато вовремя, и проводились все необходимые процедуры.
Тотальный паралич неизлечим, но поддается небольшой коррекции, однако добиться этого можно длительным и кропотливым лечением на протяжении нескольких лет. Если лечение начато не вовремя, то может начаться деформация костей. В результате чего на пораженной руке становится заметно недоразвитие сустава или полная его атрофия.
Профилактика
Основным методом профилактики акушерского паралича является обращение только к проверенным высококвалифицированным специалистам, которые смогут обеспечить правильное ведение родов. Еще один способ предотвращения патологии является извлечение малыша из утробы матери посредством кесарева сечения.
Акушерский паралич – очень серьезная патология, которую ни в коем случае нельзя оставлять без внимания. Только быстрое реагирование на проблему и своевременная терапия помогут ребенку в дальнейшем жить полноценной жизнью, в большинстве же случаев ребенку приходится все время ограничивать себя в каких-то действиях.
Источник: https://FB.ru/article/445952/akusherskiy-paralich-prichinyi-simptomyi-lechenie-posledstviya
Акушерский паралич: симптомы, причины и лечение

Послеродовой парез или акушерский паралич – это травмы, связанные с родовой деятельностью. Не всегда их причина – это неправильное оказание медицинской помощи, некоторые факторы не поддаются коррекции заранее. На 1000 новорожденных приходится примерно 2 случая парезов. До сих пор эту проблему невозможно решить медицинским путем.
Причины и предпосылки параличей
В отличие от паралича, акушерский парез сопровождается ослаблением мышечной функции. При параличе, будь он временным или постоянным, пациент страдает от полной утраты контроля над рукой или ногой, иногда – над всем телом. Тело новорожденного – очень хрупкое, любое неверное движение может травмировать.
Родовые травмы – один из самых неприятных источников проблем со здоровьем ребенка. Даже полностью здоровый плод при неправильном процессе может получить такие осложнения, от которых ему придется лечиться всю жизнь.
Акушерские парезы и параличи – неврологические нарушения, которые в большинстве случаев затрагивают плечевой отдел и приводят к неподвижности одной или обеих рук. Реже встречаются акушерские параличи нижних конечностей.
Даже очень внимательная подготовка к родам и выбор хорошей клиники не гарантирует того, что не произойдет родовая травма, которая приведет к акушерскому парезу. Получить такую травму можно не только во время естественных родов, но также при кесаревом сечении.
Некоторые факторы, вызывающие параличи, зависят от размеров плода, особенностей его положения внутри матки.
Влияют на риск индивидуальные особенности ребенка: сила мышечного каркаса и костей, срок рождения. Существуют факторы, которые могут спровоцировать акушерский парез или паралич:
- узкий таз или несоответствие его размеров параметрам плода;
- вес ребенка, превышающий 4 кг;
- неправильное положение (ножками вперед, углом);
- затяжной процесс родоразрешения – тяжелые роды, требующие особых инструментов и применение опасных методов (поворот плода внутри утробы, использование вакуумного экстрактора).
Из-за одной или нескольких причин ребенок во время рождения поворачивается так, что его голова или верхние конечности (реже – нижние) застревают в родовых путях. Хрупкие кости и мышцы сильно сдавливаются материнскими костями, из-за чего пережимаются нервы. Всё это приводит к нарушению кровообращения, и одним из последствий становятся акушерские парезы.
Иногда степень повреждения нервных корешков настолько высока, что они полностью перестают работать, развивается паралич. Чаще всего случается парез руки у новорожденного, вовлекающий в процесс мышцы: дельтовидную, плечелучевую, трехглавую, малую круглую и переднюю зубчатую.
Формы неврологического поражения
Врачи выделяют 3 формы акушерских параличей и парезов. Классификация необходима для определения степени тяжести патологии:
- Верхний тип. Самая распространенная форма неврологического нарушения, при которой возникает паралич мышц плечевого пояса и суставов. Заметно по тому, что рука свисает без тонуса, двигается только кисть.
- Нижний тип. Возникает примерно в 1 из 10 случаев. Паралич повреждает кисти рук, предплечья.
- Смешанный тип. Возникает в 30% случаев, при акушерском параличе полностью отсутствуют движения по ходу всей конечности – от кисти до плеча.
Последний тип заболевания относится к самым тяжелым формам. Также выделяют стадии развития акушерских парезов: острый период, протекающий до 1 месяца, ранний период, развивающийся до 1 года, поздний восстановительный период в возрасте до 3 лет и остаточные явления.
Симптомы неврологического нарушения
Симптоматика акушерских парезов зависит от формы заболевания. Верхний, или проксимальный паралич, относящийся к группе самых распространенных, также имеет название Дюшенна-Эрба. Симптомы этого расстройства:
- нарушается работа плечевого пояса и предплечья;
- полностью отсутствует движение в локте;
- поврежденная рука просто лежит вдоль туловища, все суставы разогнуты;
- движение частично или полностью сохраняется в пальцах;
- при осмотре обнаруживается мускульный гипотонус и значительное ослабление сухожильных рефлексов;
- при параличе безусловные рефлексы отсутствуют, а при акушерском парезе сильно угнетены.
В первые дни жизни распознать паралич практически невозможно, даже если врач проводит тщательный осмотр.
Важно! Чтобы поставить диагноз, нужно отличить парезы от таких серьезных расстройств, как: остеомиелит, перелом ключицы, гемигипоплазия, полиомиелит, синдром Парро.
Опасность верхнего пареза может быть связана с повреждением нерва, расположенного в диафрагмальной области. Из-за этого возникает паралич диафрагмы, сопровождающийся невозможностью нормального дыхания: нарушается ритм, частота, падает емкость легких, грудная клетка движется несимметрично.
Призраки нижнего паралича
Дистальный акушерский паралич или парез поражает мышцы кисти и пальцев. Распознать патологию можно по особому положению кисти, она становится как когтистая лапа. При полной неподвижности мускульных волокон обнаруживается свисание ладони.
Полностью отсутствуют движения, характерные для здоровых детей: активное шевеление лучезапястным суставом, фалангами, локтями. При этом активность плечевых суставов полностью сохраняется. Также в паралич, который называют Дежерин-Клюмпке, может входить поражение шейных симпатических мышц. В этом случае у ребенка наблюдаются отклонения:
- энофтальм – глазное яблоко отличается от нормального, оно находится глубже в орбите;
- птоз – у ребенка «западает», опускается верхнее веко с одной или обеих сторон. Патология может быть как полной, так и частичной;
- миоз – увеличивается зрачок, становится диаметром больше 3 мм.
Паралич нижних отделов может быть самостоятельной патологией, но бывают и тяжелые формы акушерского пареза, включающие в процесс другие мышцы.
Тотальный паралич
Эта форма объединяет парез верхних конечностей по всему ходу, включая плечевой пояс. Сухожильные рефлексы полностью отсутствуют, нет активного движения, а мышечный тонус при пальпации определяется как сниженный. Постепенно развивается мышечная атрофия.
Лечение акушерских отклонений
Тактика терапии акушерских парезов индивидуальна в каждом отдельном случае. Лечение патологии начинается с первого острого периода и продолжается, пока последствия полностью не пройдут.
Важно! В редких случаях острое течение акушерской патологии вызывает необратимые последствия, от которых невозможно полностью избавиться.
Следует выделить стадии остаточных явлений после акушерского пареза, которые сохраняются до конца жизни:
- легкая степень – движения незначительно ограничены, человек полностью сохраняет возможность самообслуживания;
- средняя степень – значительное ограничение подвижности суставов правой или левой руки ребенка, в результате чего во взрослой жизни он несколько ограничен в самообслуживании;
- тяжелая степень – активное движение суставов становится невозможным, чаще сохраняется в одной руке.
Способы лечения несколько отличаются в разных стадиях после неврологической травмы.
Терапия в остром и начальном восстановительном периоде
Острая и восстановительная стадия подлежат консервативному лечению, которое нацелено:
- на устранение болезненных ощущений;
- предотвращение воспаления из-за паралича.
Для этого используют картонную шину, которой фиксируют плечо под углом 60 градусов, отведя его в сторону и согнув локоть до 100 градусов.
С 4 недели жизни снимают установленную шину, чтобы мыть ребенка и обрабатывать кожу от пролежней. Травматические последствия за это время полностью проходят, происходит профилактика мышечной деформации.
С 3 месяцев используют съемную лонгету из гипса для коррекции акушерского пареза. Увеличивают предел отведенной конечности до 90 градусов. Постепенно сгибание локтя нужно уменьшить до 130-150 градусов, при это конечность должна быть выше головы на 140 градусов.
Важно! Обязательно проводят ЛФК, массаж, применяют тепловые физиопроцедуры с грязью, парафином или озокеритом, электрофорез.
Дополнительно назначают фонофорез с веществами, которые рассасывают застой: димедрол, новокаин. Внутрь ребенок должен принимать витамины, а также специальные препараты для восстановления мышечных волокон и нейронных связей.
Консервативная терапия акушерских парезов должна проводиться курсами – 10-30 дней в зависимости от используемых препаратов и тяжести симптомов. Перерывы между курсами составляют 1-3 месяца.
Подобный план используется при любой восстановительной стадии до 3 лет. При правильном лечении функционирование наступает в 55% случаев, однако тяжелые стадии первичного нарушения ограничивают этот процент до 7%.
Когда ребенок подрастет, но функции конечностей у него не восстановятся, назначают операцию.
Хирургическое вмешательство
Хирургическим путем акушерский парез лечат в 3 направлениях: операция на плечевом поясе, на нервах и на костях. Используют и комбинированные методы, которые предполагают вмешательство на мягких тканях и костях.
Важно! Предпочтительны виды операции, затрагивающие сухожильно-мышечный аппарат, а вот вмешательство для восстановления костей назначают гораздо реже.
Наиболее распространенный тип вмешательства – пересадка мышцы, впервые ее сделали в 1905 году. Для пересадки использовалась большая грудная мышца. Комбинированные операции с пересадкой мышечной ткани используются сейчас для предотвращения ротации суставов.
После хирургического вмешательства при акушерском парезе назначают длительную реабилитацию. После операции накладывается торакобрахиальная повязка из гипса, пациент ходит с ней не менее 4 недель.
Затем снова начинаются процедуры ЛФК и физиотерапии, включая электрофорез, массаж и миостимуляцию.
Чаще всего операции по устранению последствий неврологического нарушения проводят в 3-7 лет.
Устранить акушерский парез через оперативное вмешательства удается в большинстве случаев, и исход операций – благоприятный. Однако последующая социальная адаптация и реабилитация сильно вязаны со степенью поражения плечевого сустава. В течение жизни пациентам не рекомендуются высокие спортивные нагрузки и тяжелый физический труд, особенно при использовании плечевого пояса.
Акушерский парез или паралич – серьезная родовая травма, которую нельзя оставлять без внимания. При адекватном лечении и хорошей реабилитации патология не мешает пациентам жить полноценно, но в некоторых случаях возникают ограничения, которые не дают людям заниматься некоторыми вещами.
Источник: https://nevrology.net/sindromy-i-zabolevaniya/perifericheskoj-nervnoj-sistemy/paralich/akusherskij.html
Лечение акушерского пареза у новорожденных
|Паралич верхней конечности|Акушерский парез
Акушерский парез – это нарушение функции верхних конечностей ребёнка при родах, обусловленное повреждением нервных путей ребёнка.
Этому способствуют трудные и затяжные роды, несоответствие размера плода родовому каналу, патологическое предлежание плода, применение различных методов акушерского вмешательства.
Чаще всего причиной аномалии является травма плечевого сплетения, она также может привести к параличу.
Признаки акушерского пареза
При акушерском парезе наблюдается значительное снижение тонуса мышц (мышечная гипотония). Как правило, поражённая конечность свисает вдоль туловища, все суставы разогнуты. Мышечная гипотония в паретичной руке ярко выражена.
Активные движения полностью отсутствуют, возможны лишь легкие движения в облеченном положении. Кожа пораженной парезом руки бледная и холодная на ощупь. Раннее развитие мышечной атрофии, особенно в дистальных отделах. Снижен болевой порог и температурная чувствительность во всей конечности.
Сухожильные рефлексы отсутствуют. В руке отсутствуют хватательный и лодонно-ротовой рефлексы.
Степень поражения мышц бывает различна: от незначительного снижения силы и тонуса мышц до глубоких функциональных расстройств, характеризующихся полным отсутствием активных движений. Выявление локализации и глубины двигательных нарушений необходимо для правильно обоснованного проведения лечебных мероприятий.
Что делать, если у Вашего ребенка акушерских парез?
При обнаружении акушерского пареза у ребенка, необходимо незамедлительно обратиться к специалисту. На первом этапе доктор назначает обследование поврежденных конечностей для определения степени повреждения нервных корешков. По результатам обследования, врач назначает курс лечение: консервативное или оперативное.
Консультации и оперативное лечение проводит реконструктивный микрохирург Михаил Леонидович Новиков.
Получить предварительную организационную консультацию и задать интересующие вопросы Вы можете по телефону 8-800-555-84-21 или оставить сообщение в форме on-line консультации в правой колонке сайта.
Оперативное лечение проводится на бесплатной основе при поддержке Русфонда. Для того чтобы лечение было бесплатным, необходимо собрать документы по списку, отправить на проверку и регистрацию (можно в цветном отсканированном виде на почту: deti@solovea.ru), дальше ждать вызова на лечение.
Виды акушерского пареза
По степени тяжести акушерские парезы бывают:
- средние
- лёгкие
- тяжёлые (тотальные).
Акушерские парезы в зависимости от локализации повреждения подразделяются на:
— Верхние: При верхнем типе, который встречается чаще, чем нижний, рука пассивно свисает, движения в ней отсутствуют или могут сохраниться только в кисти, рука обычна приведена к туловищу и ротирована внутрь, а кисть находится в положении ладонной флексии. Складка между туловищем и плечом углублена. Если ребёнка приподнять, ручка отвисает кзади. Мышечный тонус вялый, пассивные движения и суставах сохранены.
— Нижние: При нижнем параличе отсутствуют движения кисти и пальцев, рука свисает и ребёнок носит её, поддерживая здоровой рукой. Наступает атрофия мелких мышц кисти, вследствие чего проксимальные фаланги принимают положение гиперэкстензии, а дистальные согнуты.
— Тотальные: Тотальный парез руки (тотальный тип акушерского пареза руки) возникает в результате повреждения верхнего и нижнего первичных пучков плечевого сплетения спинного мозга или отрыва корешков нервов от спинного мозга.
Лечение парезов
Диагноз пареза ставится на первом осмотре новорожденного на основании характерной клинической картины. Уточнение локализации поражения происходит с помощью электромиографических исследований. Выявление локализации и глубины двигательных нарушений необходимо для правильно обоснованного проведения лечебных мероприятий.
С первых месяцев жизни ребенка проводят две группы мероприятий:
- лечение положением, способствующее уменьшению натяжения нервных стволов, предупреждающее растяжение пораженных мышц и развитие контрактур;
- массаж и лечебную гимнастику.
Лечение парезов раннее, комплексное и непрерывное на всех этапах возраста ребенка.
Оно включает ортопедические укладки (с помощью пластмассовой или многошарнирной мины верхней конечности придают отведенное положение с ротацией плеча наружу, супинированным предплечьем, разогнутой кистью), как метод профилактики развития мышечных контрактур, гимнастику, массаж, физиотерапевтические процедуры и медикаментозную терапию.
Серьезное осложнение при акушерских парезах является раннее развитие контрактур мышц, которые фиксируют руку в патологичном положении. Поэтому профилактика появления контрактур должна начинаться в роддоме.
Пораженную парезом руку фиксируют отводящей шиной в положении отведения плеча под углом в 90 градусов, сгибания в локтевом суставе, наружной ротации, супинации предплечья. Кисть ребенка фиксируется лонгетов в тыльном сгибе.
Отведение плеча нельзя делать сразу под прямым углом, поскольку это вызовет болевую реакцию у ребенка. С помощью лонгет или гипсовых шин поражённой конечности придают физиологическое положение.
Наряду с шинными манипуляциями с первых дней жизни ребенка в комплекс лечебной терапии включается массаж и гимнастика, инъекции витаминов, алоэ, АТФ, физиотерапевтическими и тепловыми процедурами.
Оздоровительная гимнастика при акушерских парезах должна быть индивидуальной для каждого случая в зависимости от степени и типа пареза, возраста ребенка и стадии заболевания.
Разработка индивидуальных комплексов лечебной гимнастики при парезах как в период обострения, так и в восстановительный период должна проводится врачом-невропатологом с учетом клиники и патогенеза нарушений двигательной функции.
Оздоровительная гимнастика в первые дни жизни носит преимущественно пассивный характер, затем начинают постепенно включать двигательные элементы активности ребенка.
В возрасте, когда ребенок научился хорошо сидеть, сохранять равновесие стоя и при ходьбе, все гимнастические упражнения должны иметь форму игры. Положительные эмоции ребенка облегчают движения и хорошо стимулируют на их повторение.
В играх, как и в пассивной гимнастике, необходимо тренировать наружную ротацию, отведение руки, поднятие ее выше горизонтального уровня.
Также в целях улучшения проводимости и возбудимости поражённого нервно-мышечного аппарата применяют электрофорез антихолинэстеразных веществ (прозерина, галантамина), переменное магнитное поле высокой частоты, парафино-, озокеритолечение в сочетании с электростимуляцией поражённых мышц и соответствующих сегментов спинного мозга.
Электростимуляция (смотри полный свод знаний), вызывая сокращение мышц, улучшает их кровоснабжение и трофику, предотвращает атрофию мышц, усиливает афферентную импульсацию, что способствует восстановлению нарушенной двигательной функции мышц.
Для электростимуляции используют различные импульсные токи, параметры которых подбираются в зависимости от тяжести поражения и состояния возбудимости нервно-мышечного аппарата.
Если лечение начато своевременно и выполняется поэтапно, то акушерский парез исчезнет в течение 3-6 месяцев. Заболевание средней тяжести лечится около трёх лет.
Оперативное лечение параличей проводят главным образом при анатомическом перерыве нерва (частичном или полном), сдавлении или размозжении нервного ствола и при неэффективности консервативного лечения.
Оперативные вмешательства производятся непосредственно на нервах с наложением первичного или вторичного нервного шва, проведением невролиза; на сухожилиях и мышцах — пересадка, пластика мышц, трансоссальный тенодез; на суставах—операции по закреплению сустава в постоянном фиксированном положении и по образованию искусственного костного тормоза с целью ограничения подвижности в суставе.
В нашей клинике оперативное лечение акушерских параличей (акушерский парез, синдром Дюшена-Эрба, синдром Дежерин-Клюмпке) проводит Михаил Леонидович Новиков, реконструктивный микрохирург, ведущий специалист в России по вопросам лечения врожденной патологии периферической нервной системы.
Лечение проводится на бесплатной основе при поддержке Русфонда. Для того, чтобы лечение было бесплатным, родителям больных детей необходимо собрать документы по списку, отправить на проверку и регистрацию, дальше ждать вызова на лечение.
Паралич верхней конечности Записаться на консультацию к специалисту можно по телефону:
8 (800) 555-84-21в будние дни с 9.00 до 19.00 по Московскому времениИли через форму на сайте
Записаться на бесплатную консультацию
Источник: http://www.solovevka.ru/paralich-verhnej-konechnosti/akusherskij-parez/
Паралич Дюшена-Эрба (акушерский парез): что это такое причины, диагностика и лечение

Паралич Дюшена-Эрба – заболевание периферической нервной системы с нарушением иннервации верхней конечности, чувствительности кожи, подвижности плеча и локтя. Причиной недуга чаще всего становится родовая травма (отсюда второе название – «акушерский паралич»). Однако болезнь может возникнуть не только у новорожденных, но и у взрослых после падения, удара или ранения.
По Международной классификации МКБ-10, код заболевания – Р.14.0 (родовой паралич Эрба), а также G54.0 (поражение плечевого сплетения верхнего уровня).
Заболевание замечено и описано в 70-е годы ХІХ века независимо друг от друга двумя европейскими врачами, по имени которых было названо.
Французский невропатолог Гийом Дюшен описал паралич как последствие тяжелых родов, его немецкий коллега Вильгельм Эрб – схожие симптомы у травмированных взрослых.
Медицина за более чем столетие сильно изменилась, травм при родах стало гораздо меньше, однако полностью избежать их все-таки не удается. Согласно статистическим данным, на каждую тысячу рождающихся в мире младенцев приходится 1-2 травмы, приводящие к параличу Дюшена-Эрба.
Этиология и патогенез
Наш организм управляется головным и спинным мозгом через сеть периферических нервов, которое, словно паутина, опутывают изнутри все тело.
Через них проходят слабые электрические импульсы от центральной нервной системы. Если в каком-либо месте нервное волокно или его часть повреждается, импульс искажается.
Чем больше это повреждение, тем слабее связь между участком тела и «пульта управления» в виде ЦНС.
В основе патологии лежит повреждение нервных корешков, чаще на участках, где они сливаются в нервные стволы, составляющие сплетения.
Толчок болезни (в буквальном смысле) дает растяжение плечевого сплетения и образующих его корешков, которые фиксируются к шейному отделу спинного мозга.
Это происходит из-за чрезмерных боковых тракций – механических воздействий различного характера.
Причины пареза Дюшена-Эрба
Врачам и акушеркам иногда приходится совершать манипуляции, чтобы помочь ребенку появиться на свет живым. Речь идет о ситуациях, когда во время родов наступают непредвиденные осложнения, а делать кесарево сечение уже поздно. Это может быть неправильное предлежание плода, его крупные размеры, патологии в родовых путях матери, опасные для матери и ребенка затяжные роды.
При экстренном родовспоможении иногда приходится тянуть малыша за ручку, высвобождать плечо, бедро. В этот момент речь идет о спасении жизни. При резком движении головки и щипцов может нарушиться связь нервных отростков со стволом. Плечевое сплетение нервных волокон не выдерживает натяжения, происходит разрыв нервных тканей.
Это приводит к непроходимости или плохой проводимости импульсов по нервным путям. Часть тела не подчиняется мозгу и его командам, т.к. импульсы не доходят до мышц, кожи. Развивается нечувствительность кожных покровов, невозможность самостоятельно согнуть локоть.
В дальнейшем у такого человека происходит атрофия мышц всей руки, искривление позвоночника.
Бывают случаи развития паралича Дюшена-Эрба из-за полученной в родах травмы позвоночника, шеи.
Тот же механизм развития болезни действует в любом возрасте, если болезнь развивается после травмы.
Вызвать паралич могут:
- падение на согнутую в локте или вытянутую руку,
- сильный рывок за руку, в том числе попытка удержать от падения,
- гематомы или рубцы после травм с компрессией нервных тканей,
- ножевые либо огнестрельные ранения, затрагивающие нервы,
- сильный удар по плечу сверху,
- иногда – при автомобильной аварии сдавление плеча ремнем автомобиля,
- различные травмы шеи.
Если повреждается верхний пучок плечевого нервного сплетения, нарушается иннервация нескольких связанных с ним мышц. Это плечелучевая, двуглавая, дельтовидная мышцы, несколько более мелких мышц.
При полном отрыве нервного отростка самостоятельные движения и чувствительность пропадают полностью.
При надрыве – зависит от степени повреждения, способность двигать рукой может в какой-то степени сохраняться.
Полной блокировки суставов не наблюдается. Согнуть локоть невозможно только собственным усилием, но если, например, родители согнут руку ребенка, это без труда получится.
В редких случаях паралич становится последствием интоксикации организма, вызванного отравлением, инфекцией, тяжелым хроническим заболеванием. В числе таких заболеваний туберкулез, сахарный диабет, ревматизм, малярия, тиф, тяжелая форма гриппа. Паралич может вызвать отравление свинцом, мышьяком, хромом, окисью углерода и другими веществами.
Симптомы заболевания
Заподозрить паралич Дюшена-Эрба врачи могут сразу после рождения ребенка, при первом осмотре новорожденного. Ребенок много плачет, т.к. полученная травма вызывает у него боль. Признаки заболевания проявляются достаточно явно. Это изменение внешнего вида, неправильное положение конечности, нарушение врожденных рефлексов.
Визуальные проявления болезни:
- тонус мышц на пораженной руке понижен,
- кожные покровы бледные, рука может быть холоднее, чем здоровая,
- одна ручка ребенка постоянно свисает в положении лежа,
- в горизонтальном положении он старается плотно прижать руку к телу,
- рука постоянно разогнута в локте, ладонь вывернута внутрь и назад,
- в ладони зажат большой палец,
- нечувствительность к механическому или тепловому воздействию на кожу руки,
- может наблюдаться ослабленное дыхание.
Даже после лечения нередко наблюдаются остаточные явления: одна лопатка выше другой, ослабление мышц на пораженной руке, искривление позвоночника по сколиотическому типу в шейном или грудном отделе, укорочение одной руки, уменьшение одной лопатки.
Методы диагностики
Диагностика заболевания не представляет сложности, поскольку его клиника довольно типична. После рождения ребенка осматривают врачи: невропатолог, неонатолог, ортопед (детский хирург). Заподозрить паралич Дюшена нетрудно даже без дополнительных методов обследования.
Для окончательного уточнения диагноза (особенно у взрослых при травматическом параличе) проводятся:
- Рентгеновское исследование области плеча,
- УЗИ плечевого сустава,
- Магнитно-резонансная томография,
- КТ-миелография,
- Электронейромиография.
У каждого из этих методов свои цели, не всегда один можно заменить другим. Акушерский паралич нередко сочетается с вывихом плечевого сустава, переломами. Аппаратные методы способны все это визуально показать на снимке или скане поврежденного участка.
Лечение
Для лечения используют как медикаментозный метод, так и хирургическое вмешательство. В остром периоде установить необходимость операции не всегда возможно из-за отека тканей. Поэтому терапия всегда начинается с консервативных методов лечения.
Обычно больному назначается ряд препаратов:
- обезболивающие – для облегчения общего состояния,
- нестероидные противовоспалительные препараты (Ибупрофен и другие) снимающие воспаление и купирующие боли,
- антихолинэстеразные средства (Нейромидин, Галантамин) – для нормализации выработки гормонов, участвующих в проведении нервных импульсов,
- для улучшения обменных процессов в тканях – витамины группы В, Мексидол, Актавегин,
- улучшающие кровоснабжение и питание – Папаверин и т.п. медикаменты.
Рекомендуется сочетать прием лекарственных средств и процедуры физиотерапии: электрофорезом, УВЧ-терапией, грязевыми и парафиновыми аппликациями, электромиостимуляцией и другими.
Важным компонентом лечения являются массаж и лечебная физкультура. Массаж у младенцев проводится очень осторожно и только специалистом. ЛФК со специальным комплексом упражнений рекомендуется начинать спустя 2 недели после начала лечения.
Лечение паралича Дюшена-Эрба – долгий процесс. Больному и его родителям, близким понадобится немало терпения. Первые положительные сдвиги обычно появляются через три месяца от начала терапии. Если ребенок идет на поправку, то к 3-месячному возрасту у него появляются активное самостоятельное сгибание локтя, разгибание кисти.
Эффект от консервативной терапии возможен только при хотя бы частичном сохранении целостности нервных волокон верхнего пучка плечевого сплетения.
Если оно оказалось полностью оторванным, отделенным от нервного сплетения, помочь может только оперативный метод. Целью операции является полное восстановление крепления нервных отростков, микрохирургическая пластика нервного ствола.
Это сложная нейрохирургическая операция. В тяжелых случаях проводится пересадка мышечной ткани.
После хирургического лечения нервные волокна (путь для прохождения нервных импульсов) восстановлены. Но это еще не означает автоматического выздоровления. Затем наступает период консервативного лечения и реабилитации.
Принципы лечения взрослого после травмы или ранения аналогичны. При медикаментозной терапии врач имеет возможность более широкого использования лекарственных препаратов.
Шансы вылечить ребенка достаточно велики, если операция проводится в возрасте от 3 до 7 месяцев. При травматических параличах плеча у взрослых сроки лечения также должны быть очень оперативными. Если нужна операция, лучше провести ее как можно быстрее. При акушерском параличе желательно это сделать в первые месяцы, при ранении – в первые недели после развития болезни.
Необходимо помнить, что период восстановления функций конечности после терапии может растянуться на несколько месяцев (до года).
Важно регулярно выполнять процедуры, придерживаться рекомендаций врача. Если заболевание останется не долеченным, остаточные явления будут беспокоить больного дольше и сильнее. При отсутствии лечения либо его недостаточности говорить о благоприятном прогнозе невозможно. Во взрослом возрасте такого больного ожидает инвалидность.
При неполном разрыве нервного волокна и своевременном лечении около 20% больных полностью выздоравливают. У остальных велики шансы восстановления функций руки почти полностью.
Ортопедия
Для лечения паралича Дюшена-Эрба часто используются ортопедические методы. На больную руку накладываются специальные шины, чтобы обеспечить ее неподвижность и покой.
Конечность необходимо удерживать в определенном положении. Обычно шины изготавливаются из гипса или других легких материалов.
Во время проведения медицинских манипуляций, гигиенических процедур ортопедические средства снимаются. 





