Диагноз: плацентарная недостаточность

Плацента — очень сложный биологический орган. Она образуется у беременных женщин и растет в том месте, где оплодотворенное яйцо прикрепляется к стенке матки. Состояние, при котором плацента не развивается должным образом, называют плацентарной недостаточностью.
Это серьезное осложнение беременности еще именуют как плацентарная дисфункция или маточно-сосудистая недостаточность.
Чем грозит нарушение развития или повреждение плаценты? Из-за чего может возникнуть плацентарная недостаточность, и каковы риски и последствия для ребенка – читайте в нашей статье.
Функции плаценты
Плацента обеспечивает плод всеми необходимыми веществами. От матери богатая кислородом кровь должна пройти через плаценту и пуповину, чтобы добраться до ребенка. Через этот орган происходит фильтрация крови матери и ребенка, но никогда не смешивается.
Первичные функции плаценты заключаются в следующем:
- доставка кислорода;
- удаление углекислого газа;
- транспортировка питательных веществ ребенку;
- перенос отходов для утилизации организмом матери.
Плацента играет важную роль в производстве гормонов. Она защищает плод от вредных бактерий и инфекций. Здоровый орган продолжает расти на протяжении всей беременности и удаляется во время родов.
Причины развития плацентарной недостаточности
Плацентарная недостаточность связана с проблемами кровотока. Ее может спровоцировать и прием некоторых лекарств, особенности образа жизни. Наиболее распространенными причинами, вызывающими патологию, являются:
- диабет;
- хроническое высокое кровяное давление (гипертония);
- расстройства свертывания крови;
- анемия;
- некоторые лекарства (в частности, разжижающие кровь);
- курение;
- злоупотребление наркотиками (особенно, кокаином, героином и метамфетамином).
Плацентарная недостаточность может также возникнуть, если плацента не прилипает должным образом к стенке матки или если отходит от нее. Отслойка плаценты грозит вагинальными кровотечениями и досрочными родами.
Как диагностируется плацентарная недостаточность?
У беременной с плацентарной недостаточностью обычно нет никаких симптомов. Однако некоторые «подсказки» могут привести к раннему распознаванию патологии. Например, если ребенок не растет должным образом, то живот матери будет небольшим, а движения плода практически не будут ощущаться.
Матку беременной следует измерять при каждом предродовом посещении, начиная примерно с половины срока беременности. Если измерения живота меньше и не соответствуют гестационному возрасту плода, необходимо провести УЗИ.
Исследование с помощью ультразвука помогает врачу оценить рост и размеры будущего человечка, расположение и объем плаценты, и указать, в норме или нет индекс амниотической жидкости.
Допплер-ультразвук дает полную информацию о кровотоке в плаценте и кровообращении ребенка. Доплеровская велосиметрия может быть выполнена в начале третьего триместра.
Диагноз «плацентарная недостаточность» может быть поставлен, если у плода наблюдается аномальная сердечная трассировка, называемая «позднее замедление». Поздние замедления являются признаком плацентарной недостаточности, даже когда нет других признаков снижения притока крови к плаценте.
Возможные осложнения и последствия
Плацентарная недостаточность обычно не считается опасной для жизни матери, но риски возрастают, если у беременной гипертония или диабет. Такие женщины имеют больше шансов испытать:
- преэклампсию (очень высокое кровяное давление и белок в моче);
- отслойку плаценты (плацента отходит от стенки матки);
- выкидыш или преждевременные роды;
- кесарево сечение.
Симптомами преэклампсии являются: чрезмерное увеличение веса, отечность ног и рук, головные боли и высокое кровяное давление.
Чем раньше возникает плацентарная недостаточность, тем более серьезными могут быть последствия для ребенка. Перечислим их:
- недостаток кислорода при рождении (может вызвать церебральный паралич и другие осложнения);
- трудности с обучением;
- низкая температура тела (гипотермия);
- низкий уровень сахара в крови (гипогликемия);
- слишком мало кальция в крови (гипокальциемия);
- избыточные эритроциты (полицитемия);
- мертворождение.
Плацентарная недостаточность – это процесс, ведущий к прогрессирующему ухудшению функции плаценты и снижению трансплацентарного переноса кислорода и питательных веществ.
В результате замедляется рост и метаболические потребности растущего организма.
Ограничение роста ребенка является второй причиной перинатальной смерти после недоношенности и по статистике усложняет до 6 % всех беременностей.
Становится очевидным, что проблемы с плацентой оказывают значительное влияние на плод с последствиями сердечно-сосудистого, метаболического и неврологического развития во взрослой жизни.
Современная медицина только начинает раскрывать некоторые из основных механизмов, участвующих в этой сложной адаптации, которые могут привести к перепрограммированию развития органов плода, главным образом, сердца, поджелудочной железы, легких и мозга.
Из-за серьезных последствий плацентарной недостаточности врачам крайне важно оперативно диагностировать и адекватно управлять этим состоянием. Женщин с этой патологией следует незамедлительно направлять к опытным специалистам отделения акушерства и гинекологии, так как может потребоваться интенсивная амбулаторная или стационарная помощь.
Прогноз
Плацентарную недостаточность нельзя вылечить, но ею можно управлять. Крайне важно получить ранний диагноз и адекватное дородовое лечение. По мнению медиков, лучшего прогноза следует ожидать, если состояние выявлено между 12 и 20 неделями.
Похожие посты
Источник: https://mamsy.ru/blog/diagnoz-placentarnaya-nedostatochnost/
Диагностика, признаки и симптомы компенсированной или декомпенсированной фетоплацентарной маточной недостаточности 1, 2 степени: риски, последствия, роды

Фетоплацентарная недостаточность признана опасным состоянием во время беременности, которое занимает около 20% от числа причин смертности в перинатальный период. Множество факторов, вызывающих эту патологию, и сложность диагностики по симптомам, требует своевременного начала профилактики, тщательной диагностики и дальнейшего раннего начала лечения при наличии нарушений.
Что такое фетоплацентарная недостаточность
Фетоплацентарной недостаточностью называется синдромом, вызванным морфологическими и функциональными нарушениями в плаценте. Она является наиболее частым осложнением беременности у женщин.
Если лечение не будет начато вовремя, затяжное течение плацентарной недостаточность становится фактором дальнейшей задержки развития плода (ЗРП) и нередко становится причиной гипоксии ребенка в утробе.
Классификация патологии
Фетоплацентарная недостаточность имеет множество классификаций, часть из которых считается условными и не всегда используется в практической работе. Основными признаны 4 классификации.
По времени развития
По времени и механизму возникновения недостаточность делят на два вида:
- Первичная – развивается в период до 16 недели гестации. Ее появление связано с нарушениями в период имплантации и плацентации.
- Вторичная – ее развитие приходится на период после 16 недели гестации после того, как плацента окончательно сформируется. Причинами нарушений выступают внешние, по отношению к ребенку в утробе и самой плаценте, факторы.
По клиническому течению
Эта патология может протекать по двум типам:
Острая развивается чаще при отслойке плаценты, которая может быть нормально или низко расположена в матке. С ней сталкиваются преимущественно в момент родов.
Хроническая может сформироваться в любые сроки гестации и включает в себя несколько подтипов, различающихся по нарушениям в системе кровотока между матерью, плацентой и ребенком в утробе. Она может быть:
- Компенсированная, когда нарушения затрагивают метаболизм в плаценте, нет изменений в кровотоке по системам матки и плаценты или плода и плаценты.
- Субкомпенсированная, когда высока угроза ЗРП и наблюдаются сильные нарушения компенсаторных сил организма матери.
- Декомпенсированная, при которой происходят нарушения в кровообращении по руслу матки и плаценты или плода и плаценты, или в обеих системах одновременно.
По выраженности нарушений гемодинамики
В зависимости от того, насколько нарушен кровоток в системе артерий матери, плаценты и плода существует 4 степени фетоплацентарной недостаточности:
- Нарушен кровоток по системе матки и плаценты или между плодом и плацентой.
- Нарушено кровообращение и между маткой и плацентой, и между плодом и плацентой.
- Происходит централизация кровообращения плода и плаценты, маточный кровоток нарушается.
- Нарушения кровотока плода и приобретают критический характер.
По осложнениям
Поскольку чаще всего фетоплацентарная недостаточности приводит к ЗРП, ее классифицируют на:
- Недостаточность без ЗРП.
- Недостаточность с ЗРП.
Признаки и симптомы
Фетоплацентарная недостаточность вызывается множеством факторов. Они условно разделяются на две категории:
- Эндогенные (внутренние), вызывающие нарушения в процессах плацентации и созревания ворсин. При этом может сформироваться сосудистая и ферментативная недостаточность, что ведет за собой развитие первичной недостаточности.
- Экзогенные (внешние) – они включают массу разных факторов, вызывающих нарушение кровотока по сосудистому руслу между маткой и плацентой или между плодом и плацентой. Они чаще всего ведут к вторичной недостаточности.
Причинами первичной недостаточности выступают:
- Генетические дефекты.
- Инфекции, имеющие бактериальный или вирусный характер.
- Нарушения в работе эндокринной системы.
- Недостаточность ферментов децидуальной ткани.
Все эти факторы вызывают нарушения в строении или дальнейшем прикреплении плаценты и дифференцировки ворсин хориона, а также дефекты развития сосудистого русла объединяющего мать, плаценту и плод. Сочетание этих факторов часто наблюдается при привычном невынашивании беременности.
В формировании вторичной фетоплацентарной недостаточности предрасполагающими являются акушерские патологии и осложнения гестации. Немаловажную роль играют и экстрагенитальные болезни, например, артериальная гипертензия или диабет у матери. А среди экзогенных факторов наиболее опасны:
- Ионизирующее излучение.
- Воздействие химических и физических факторов.
- Некоторые лекарства.
Клиническая картина остро развившейся в родах фетоплацентарной недостаточности напоминает симптоматику, характерную для преждевременной отслойки плаценты с нормальной локализацией:
- Кровотечение, которое может проявиться как наружное, внутреннее или смешанное.
- Болезненность и напряжение в области матки. Боль может быть тупой или приступообразной, локальной или разлитой. Иррадиирует чаще всего в пах, бедро или поясницу.
- Гипоксию и нарушение работы сердца плода.
Проявление хронической формы недостаточности представляет собой жалобы, связанные с акушерскими или экстрагенитальными заболеваниями. Одновременно с ними может наблюдаться уменьшение активности плода.
Диагностика
Процесс диагностики включает в себя:
- Сбор и обработка анамнестических данных.
- Физикальное обследование.
- Лабораторные и инструментальные исследования.
Сбор анамнеза
Во время сбора анамнестических данных упор берется на выявление факторов риска, соответствующих этиологии фетоплацентарной недостаточности. Особенно обращают внимание на наличие каких-либо клинических симптомов, свидетельствующих в пользу угрозы прерывания или развитие гестоза.
Физикальное исследование
Акушерский осмотр беременной требует от врача акцента на ряде показателей:
- Антропометрия беременной (рост, масса тела).
- Окружность живота.
- Высота стояния дна матки.
- Тонус матки.
- Наличие или отсутствие выделений из половых путей, имеющих кровянистых характер.
- Частота движений плода, характер его сердцебиения во время аускультации.
Лабораторная и инструментальная диагностика
Лабораторные данные важны в основном для определения компенсированной фетоплацентарной недостаточной недостаточности в III триместре при отсутствии гипотрофии плода. Используется анализ сыворотки крови:
- Определение общей и плацентарной щелочной фосфатазы.
- Выявление уровня пролактина и окситоциназы.
А также проводят исследование уровня экскреции эстриола с мочой.
https://www.youtube.com/watch?v=Q15HCdMVW0E
В дополнение к этим лабораторным анализам, проводятся исследования в соответствии с имеющимися акушерскими и экстрагенитальными патологиями, ставшими причиной плацентарной недостаточности.
Диагностика с применение специальной аппаратуры включает в себя ультразвуковое исследование (УЗИ) и кардиотокографию (КТГ) исследование кровотока во всех структурах системы кровообращения между матерью, плацентой и ребенком в утробе.
Значение УЗИ
Ультразвуковая диагностика представляет собой основной элемент выявления ЗРП, вызванного фетоплацентарной недостаточностью. В течение всего вынашивания ребенка женщина посещает процедуру в качестве скрининга раз в три периода:
- С 11 по 14 неделю.
- С 20 по 24 неделю.
- С 32 по 34 неделю.
УЗИ необходимо для определения:
- Расположения плаценты, ее характеристик (толщины, структуры, зрелости, наличия или отсутствия отека и т.д.).
- Маловодия или многоводия.
- Признаков акушерских или экстрагенитальных болезней, которые стали или могут стать причиной фетоплацентарной недостаточности.
Лечение
Терапия подразумевает действия, направленные на два результата:
- Продление беременности.
- Своевременные роды.
Если лечения требует компенсированная недостаточность
Когда у будущей матери наблюдается компенсированная фетоплацентарная недостаточность, динамика лечения имеет положительный характер и отсутствует риск внезапного прерывания беременности, то терапию проводят амбулаторно. В других случаях, женщину госпитализируют в палату интенсивной терапии.
Из-за того, что патология полиэтиологическая, то она не имеет единого стандарта лечения. Главную роль в терапии играет устранение основной причины формирования болезни, а также поддержание компенсаторных способностей материнского организма для пролонгирования беременности.
Как формируется лечение при расстройстве микроциркуляции и нарушении тонуса плацентарных сосудов
Если у беременной выявились микроциркуляторные расстройства и нарушения тонуса сосудов плаценты, то в первую очередь назначают антиагреганты и антикоагулянты (декстран, гепарин). Для профилактики гипотрофии и ЗРП могут проводить переливание, используя плазмозамещающие и белковые растворы.
Для коррекции гемодинамических нарушений используют антагонисты кальция (верапамил), чтобы улучшить кровоснабжение органов, нормализовать сократительную активность миокарда и нормализовать артериальное давление. При гипертонусе мышечного слоя матки применяют спазмолитики (дротаверин).
Дополнительно применяются витамины, токолитики и гепатопротекторы.
Показания для кесарева сечения
При фетоплацентарной недостаточности к кесареву сечению прибегают в двух случаях:
- Декомпенсированное течение хронической недостаточности, даже поддающейся терапии.
- Субкомпенсированное течение без положительной динамики состояния матери и плода в результате проводимого лечения.
Профилактика
Профилактический подход для предупреждения фетоплацентарной недостаточности включают в себя ряд мероприятий:
- Лечение болезней матери акушерского и экстрагенитального характера, которые предрасполагают к формированию плацентарной недостаточности, в период подготовки к беременности.
- Назначение будущей матери антиоксидантов и гепатопротекторов, для регуляции тканевого обмена и оксилительно-восстановительных процессов, если женщина в группе риска.
- Для женщин астеников, обладающих повышенной тревожностью, для восстановления нормальной функциональной активности центральной нервной системы, рекомендуется назначение ноотропов и легких успокоительных препаратов.
- Если в будущей матери имеется вегетососудистая дистония, имеющая гипотонический тип, то хороший результат показывает использование адаптогенов.
- При нарушениях режима сна и бодрствования применяют комплексные фитопрепараты.
Все мероприятия лечебно-профилактического характера включают в себя диету, витаминотерапию, включение в рацион продуктов и пищевых добавок, с целью стимуляции функции кишечника.
Прогноз
При слабовыраженных нарушениях гемодинамики, присущих легкой степени плацентарной недостаточности, прогноз для дальнейшей беременности и родов – благоприятный. Если наблюдается значительная гипотрофия и тяжело нарушена гемодинамика – прогноз сомнительный.
Плацентарная недостаточность – тяжелое осложнение гестации, которое часто приводит к болезням и возможной смерти плода или новорожденного.
В связи с тем, что в ее развитии основную роль играют заболевания матери, затрагивающие сосудистое русло, то наиболее целесообразно раннее обследование и лечение болезней женщины.
Тщательная подготовка к беременности в период планирования и ранняя диагностика патологии – снижает риск дальнейших осложнений и угрозы жизни плода и матери во время вынашивания ребенка, и новорожденного в будущем.
Источник: https://bestmama.guru/zabolevaniya/fetoplatsentarnaya-nedostatochnost.html
Плацентарная недостаточность: страхи и правда

Всем нам известно, что плацента представляет собой оболочку плода, посредством которой происходит его питание, дыхание, защита от внешних и внутренних воздействий и укрепляется с каждым днём непосредственная связь будущего маленького человечка с его мамой. По сути, это сформировавшийся, почти самостоятельный орган, который появляется в организме женщины лишь во время беременности и выходит из него после рождения ребёнка.
Когда плацента не справляется со всеми возложенными на неё задачами, то начинает формироваться плацентарная недостаточность, или ещё она имеет название фето-плацентарная недостаточность (ФПН). Как правило, она вызвана проблемами, возникающими в системе кровообращения, устанавливающейся между мамочкой и плодом, через плаценту.
Когда эти проблемы не очень серьёзные, малозначительные, то плод не ощущает никакого дискомфорта или сбоев работы своего организма. А вот если недостаточность плаценты ярко выражена, то последствия могут быть самые неутешительные.
Развивающаяся гипоксия плода, подразумевающая под собой низкое содержание кислорода, которое доставляется плоду с кровью, может привести даже к его гибели.
Виды протекания ФПН
Различают два вида недостаточности плаценты, или две формы:
- Острая. Здесь возможна ранняя отслойка плаценты, которая расположена нормально. Это обусловлено внезапным нарушением кровообращения между плацентой и маткой и может привести к преждевременному прерыванию беременности.
- Хроническая. Тут ситуация идёт по нарастающей, постепенно ухудшая состояние кровообращения в плаценте. Такая форма встречается гораздо чаще, чем острая. Она подразделяется на:
— компенсированную, при этой форме протекания ребёнок адаптируется к происходящим постепенным изменениям и не страдает недостатком кислорода благодаря компенсаторным способностям организма;
— декомпенсированную, в этой форме ухудшение имеет постоянный нарастающий характер, приводящий к снижению кислорода у малютки, что влечёт за собой всевозможные задержки развития и проблемы с сердечнососудистой деятельностью.
Медики выделяют несколько возможных причин, которые могут провоцировать появление плацентарной недостаточности. К основным из них принято относить следующие:
- некоторые заболевания эндокринной системы, такие как сахарный диабет и расстройства щитовидной железы;
- патология со стороны сердечнососудистой системы, выраженная различными пороками, гипертонической болезнью;
- анемии, в возникновении которых виноват низкий уровень железа в крови;
- различные инфекции, одним из путей передачи которых является половой путь;
- заболевания гинекологического характера, перешедшие в стадию хронических (миома, эндометриоз, пороки развития);
- перенесённые в прошлом аборты;
- возрастной порог от тридцати пяти лет;
- возможный резус-конфликт между кровью малыша и матери по резус-фактору крови;
- приём некоторых лекарственных препаратов;
- привычки во время беременности, связанные с употреблением алкоголя, никотина и наркотиков.
Что испытывает беременная женщина при ФПН
Если плацентарная недостаточность протекает в стадии хронической компенсации, то симптомы выявлены не ярко и беременная женщина ничего не чувствует. А вот при стадии острой и хронической декомпенсации, ощущения более яркие и ощутимые.
Это может проявляться большей подвижностью плода, а после этого его резким покоем, в свою очередь частота сердечных сокращений малютки может учащаться, а затем, наоборот, затихать. Начиная с седьмого месяца, женщина должна чувствовать активность своего малыша более десяти раз в сутки.
Если вы насчитываете меньшее количество, лучше обратитесь к своему доктору. Также может наблюдаться уменьшение величины животика, за счёт задержки развития, и могут появиться выделения из влагалища, похожие на кровь. Если все эти признаки вы у себя обнаруживаете, немедленно идите к доктору.
Ваш акушер-гинеколог назначит УЗИ, кардиотокографию (КТГ-отвечает за контроль деятельности сердца малыша) и допплерометрию, которая дает возможность получить представление о состоянии кровообращения сосудов пуповины, головного мозга плода и матки.
Чтобы предотвратить возникновение ФПН, следует отказаться от всех, вредящих организму привычек ещё на стадии планирования беременности, и начать вести здоровый образ жизни, постараться обеспечить себе полноценный рацион питания, как во время планирования, так и при беременности, обращая внимания и на обязательные витамины, пролечить до планирования беременности все свои хронические недуги и половые инфекции и желательно реализовать свои мечты о рождении малыша до достижения мамочкой тридцатипятилетнего возраста.
Источник: https://www.BabyBlog.ru/cb/sovety/pplacentarnaya-nedostatochnost-strahi-inbsppravdap
Плацентарная недостаточность: причины и лечение

Во время вынашивания долгожданного малыша женщины нередко вынуждены сталкиваться с различного рода проблемами. В некоторых ситуациях опасности ни для самой матери, ни для ее малыша нет. Однако при наличие любых недомоганий стоит обращаться к врачу.
Если у женщины поставлен диагноз плацентарная недостаточность при беременности, то это еще не является приговором. Данный недуг представляет собой целый комплекс изменений в той зоне, где находится растущий плод.
В некоторых случаях подобная патология может привести к нарушениям функционирования только начинающих развиваться органов малыша. Поэтому стоит рассмотреть подробнее, что собой представляет маточно-плацентарная недостаточность.
Если уточнить симптоматику недуга, то можно избежать серьезных осложнений.
Общие сведения
Плацентарная недостаточность представляет собой особый синдром, который приводит к нарушениям во время функционирования этой важной составляющей. Это происходит на фоне того, что плод начинает реагировать на недуги, от которых страдает сама женщина.
Если говорить о проявлении данного недуга, то обычно он выражается в том, что плацента в какой-то момент перестает отвечать на потребности малыша. При этом происходят довольно серьезные молекулярные изменения, затрагивающие клетки, соседствующие ткани. Это влияет на скорость и качество развития внутренних органов плода.
Если говорить о статистике, то плацентарная недостаточность при беременности возникает в 30 % случаев. Чаще всего к этому приводят заболевания сердечно-сосудистой системы, сбои гормонального состава, воспалительные процессы, протекающие в мочеполовой системе женщины. В некоторых ситуация, при сложной степени патологии, она может привести к гибели плода.
Больше всего плацентарной недостаточности подвержены те женщины, которые ранее пережили выкидыш или страдали от ряда осложнений, включая так называемую замершую беременность. В процессе этого недуга плод может начать задерживаться в развитии. Такое явление принято называть фето-плацентарной недостаточностью.
Разновидности
Во врачебной практике выделяют первичную плацентарную недостаточность. Она развивается на протяжении первых 16 недель вынашивания малыша. В этот отрезок времени происходит формирования необходимой питательной среды для плода и непосредственно фиксация плодового яйца на одной из стенок матки. На вторичной стадии развития недуга происходит нарушения кровотока.
Также существует:
- Острая плацентарная недостаточность. В этом случае происходит резкое нарушение кровотока в матке. Это объясняется отслоением самой плаценты и появлением гематом. Данная стадия очень опасна тем, что она может развиться в течении нескольких часов. За это время у плода наступает гипоксия и он погибает.
- Хроническая плацентарная недостаточность. В это случае нарушение кровотока происходит постепенно. Когда питательная среда теряет способность приспособиться к измененным условиям, она подвергается дистрофии. Кроме этого могут быть вызваны и прочие изменения.
Хроническая плацентарная недостаточность менее опасна, чем острый приступ. Однако и эта разновидность недуга требует незамедлительного врачебного вмешательства.
Степень выраженности недуга
Исходя из этого показателя выделяют:
- Компенсированную плацентарную недостаточность. В этом случае в организме будущей матери происходят незначительные нарушения процессов биохимического характера. Например, производится слишком большое количество белков. В этом случае в плаценте сохраняется нормальный уровень кровотока, однако все равно есть вероятность гипоксии плода.
- Декомпенсированную недостаточность. В этом случае при образовании плаценты происходят довольно серьезные нарушения, которые негативно сказываются на функциях необходимо для малыша питательного материала. Кроме этого на этой стадии наблюдается ухудшение кровотока в матке, что приводит к серьезному кислородному голоданию плода.
Три фазы развития недуга
Данная патология развивается по определенной схеме. На первой фазе плацента начинает резко реагировать на любые изменения, происходящие в организме женщины.
Она работает с повышенной силой, если представительнице прекрасного пола поставлен диагноз пролонгированной беременности.
Также подобный недуг развивается на фоне гестоза в легкой форме и при повышении содержания холестерина в организме будущей матери.
В процессе второй фазы плацента теряет свою прежнюю активность. При этом ее показатели выходят за пределы нормы. В этот период наблюдается рост липидов, а активность гормонов, наоборот, снижается. К таким изменениям приводит легкая степень гестоза, гипертония, сердечные пороки и другие заболевания.
На третьей фазе наступает полный сбой работы плаценты. В результате этого у плода серьезно нарушается кровообращение. Данная фаза плацентарной недостаточности приводит к серьезным задержкам в процессе внутриутробного развития плода. Это может привести к гипоксии и летальному исходу.
Также стоит рассмотреть, почему подобный недуг часто появляется у женщин, вынашивающих малыша.
Плацентарная недостаточность 1 степени: причины появления
Данная разновидность патологии проявляется в первую очередь из-за генетических нарушений, связанных с самим плодом. Это происходит в редких случаях, когда генетический материал родителей содержит те или иные ошибки. У плода могут быть обнаружены трисомии. Это означает, что в нем сразу три одинаковых типа хромосом. Также может быть диагностирована делеция и прочее.
Еще одна причина развития маточно-плацентарной недостаточность 1 степени заключается в том, что мать могла страдать от серьезных инфекционных недугов на протяжении первых 16 недель вынашивания малыша. В этом случае вирусы или бактерии в ее организме могли спровоцировать подобные аномалии плода.
Также к данной стадии развития недуга нередко приводит недостаточная активность яичников. Например, если в женском организме вырабатывается недостаточное количество прогестерона, который необходим для полноценной беременности.
Плацентарная недостаточность 2 степени: почему развивается
В этом случае наиболее распространенной причиной становится то, что женщина обладает теми или иными биологическими особенностями, которые приводят к подобным неприятностям. Также стоит учитывать возраст будущей матери.
Если ей еще не исполнилось 18 лет или больше 30, то в этом случае организм может не справляться в полной мере с вынашиванием малыша.
В первом случае он еще не до конца готов к подобным потрясениям, а во-втором может оказаться слишком «изношенным» для таких мероприятий.
Также причиной плацентарной недостаточности при беременности может стать и образ жизни будущей матери. Если женщина плохо питается, продолжает курить, пить или употреблять наркотические препараты, то все это пагубно скажется на формирующемся плоде.
Особую осторожность стоит проявить и тем, кто по своей работе вынужден контактировать с агрессивными химическими препаратами или ядами.
Также аномалии плода и нарушение формирования плаценты могут быть вызваны тем, что женщина в силу своей профессии вынуждена постоянно работать с рентгеновским оборудованием или в условиях экстремально повышенных или пониженных температур.
Негативно могут сказаться и излишние физические нагрузки, которые категорически противопоказаны дамам в положении.
Также, говоря о причинах плацентарной недостаточности, стоит обратить внимание на то, не страдает ли женщина от хронических недугов.
Например, если ранее ей была диагностирована болезнь почек, сердечно-сосудистое заболевание, повышенной содержание сахара в крови или нарушения на гормональном уровне, то все это может привести к неприятным последствиям для плода, в частности в процессе правильного образования плаценты. Также стоит быть осторожным тем, кто страдает от патологий щитовидной железы и заболеваний крови.
Также стоит внимательно изучить историю болезни будущей матери. Очень часто с плацентарной недостаточностью сталкиваются женщины, которые проходили курс лечения от бесплодия, пережили выкидыш.
Любые осложнения, которые были зафиксированы при прошлой беременности, могут вылиться в последствия, влияющие на правильное функционирование внутренних органов и формирование необходимой для развития малыша плаценты.
Если женщина делала аборт или у нее был порок развития матки, то это также может повлияет на процесс вынашивания плода.
Факторы риска
Осторожнее всего стоит быть тем женщинам, которые ведут неправильный образ жизни, страдают от ожирения и постоянных стрессов и депрессивных состояний.
К серьезным проблемам в настоящем могут привести и перенесенные в прошлом гинекологические недуги. Например, если женщина страдала от поражений эндометрия. Как правило, это бывает вызвано некорректно проведенной процедурой по прерыванию беременности.
Также чаще проходить осмотр врача и сдавать анализы стоит представительницам прекрасного пола, у которых ранее была диагностирована миома матки.
То же самое касается тех, кто проходил лечение от таких инфекций, как хламидиоз и прочих гинекологических заболеваний малого таза.
Однако если проблем не было раннее, то это не означает, что можно расслабиться.
Во время текущей беременности также могут развиться самые разнообразные осложнения, которые способны спровоцировать плацентарную недостаточностью.
Например, если женщина страдает от кровотечений в период второго триместра вынашивания малыша. То же самое касается и тех, кому поставлен диагноз маловодие или многоводие.
Представительницам прекрасного пола с отрицательным резус-фактором нужно быть осторожнее вдвойне. Этот показатель является очень опасным. В некоторых ситуациях женщинам и вовсе противопоказана беременность.
Симптомы
Если говорить о проявления плацентарной недостаточности, то ее наличие практически невозможно определить самостоятельно.
Как правило, при появлении первых серьезных симптомов, плод уже получает довольно серьезные повреждения, несовместимые с жизнью. Чтобы диагностировать первые проявления данного недуга, необходимо комплексное обследование.
На основе полученных данных специалист сможет увидеть основные проявления плацентарной недостаточности. К ним можно отнести:
- Частичную перестройку артериальных сосудов. Однако в 56% случаев такая клиническая картина характерна для нормального вынашивания малыша. Поэтому врач также обращает внимание на размеры миом, если они обнаружены. Если узлы довольно большие, то есть вероятность того, что маточно-плацентарные артерии были деформированы.
- Также при развитии плацентарное недостаточности можно увидеть омертвевшие участки.
- Сигнализировать о возможной проблеме может и слишком истончившаяся мышечная оболочка, которая располагается между миомой и непосредственно самим плодным яйцом.
Возможные осложнения
Как уже говорилось ранее, подобная патология может привести к гипоксии и замедленному развитию плода. Все эти негативные явления могут привести к его внутриутробной гибели.
Если же малыш все-таки выношен и появился на свет, то возможно развитие пневмонии, патологической желтухи и другие недуги кожных покровов.
Плацентарная недостаточность плода может привести к недоношенности, даже если роды проходили в предписанный срок. При этом масса малыша может едва доходить до 2000 г, при условии, что ребенок появился на свет на 38-40-й неделе.
Также подобный недуг может спровоцировать довольно серьезные перинатальные поражения нервной системы плода. В этом случае у ребенка будут нарушено функционирование головного мозга.
Плацентарная недостаточность при беременности: причины, симптомы, диагностика. Лечение плацентарной недостаточности во время беременности
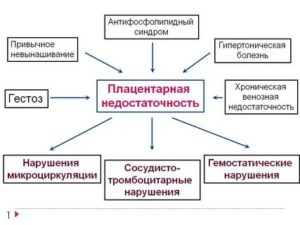
При ФПН плод испытывает кислородное голодание. В его росте и развитии наблюдается задержка. Значительно повышается вероятность того, что еще не появившийся на свет ребенок пострадает от внутриутробных инфекций и вредных продуктов обмена. Нарушение гормональной функции плаценты может стать причиной преждевременных родов и возникновения различных аномалий в родовой деятельности.
Последствия плацентарной недостаточности могут быть плачевными. ФПН может привести к гибели плода. Если же ребенок появится на свет, то его адаптация к окружающему миру будет проходить намного тяжелее, чем у абсолютно здорового малыша.
Кроме этого, у новорожденного могут быть выявлены врожденные аномалии (например, дисплазия тазобедренных суставов, кривошея), энцефалопатия. Он будет более подвержен кишечным и респираторным инфекциям.
Причины плацентарной недостаточности
Возникновение ФПН может быть вызвано различными причинами. Нарушения плаценты развиваются вследствие наличия у беременной женщины экстрагенитальных заболеваний:
- нейроэндокринных (патологий гипоталамуса и надпочечников, гипер- и гипотиреоза, сахарного диабета);
- легочных (бронхиальной астмы);
- почечных (почечной недостаточности, пиелонефрита);
- сердечно-сосудистых (недостаточности кровообращения, артериальной гипертонии, гипотензии, пороков сердца).
Если беременная женщина страдает анемией, то в качестве причины плацентарной недостаточности может служить дефицит в материнско-плодовом кровотоке такого элемента, как железо.
При проблемах со свертываемостью крови в сосудах, находящихся в плаценте, образуются микротромбы, которые нарушают плодово-плацентарный кровоток.
Довольно часто причинами ФПН выступают различные инфекции, которые остро протекают и обостряются во время беременности. Бактерии, простейшие или вирусы могут поразить плаценту.
Возникающие воспаления в 1 триместре могут привести к самопроизвольному прерыванию беременности. Последствия ФПН в более поздние сроки беременности будут зависеть от возбудителя, тяжести поражений плаценты.
Факторами риска плацентарной недостаточности также являются патологии матки: пороки развития органа (двурогая, седловидная), миометрия, гипоплазия, эндометриоз. ФПН может возникнуть из-за наличия у беременной миомы матки, однако риск появления данной проблемы различен.
В группу высокого риска входят первородящие представительницы прекрасного пола в возрасте от 35 лет с большими миоматозными узлами. К группе с низким риском относятся молодые женщины не старше 30 лет с небольшими миоматозными узлами.
Причинами ФПН также могут быть:
- гестоз;
- беременность, являющаяся многоплодной;
- предлежание плаценты;
- тазовое предлежание плода;
- резус-конфликт.
Риск увеличивается при наличии вредных привычек, бытовой и социальной неустроенности, анамнезе, отягощенном абортами.
Профилактика и лечение
В настоящее время, к сожалению, не представляется возможным полностью избавить беременную женщину от возникшей плацентарной недостаточности какими-либо лечебными воздействиями.
Применяемые средства терапии могут способствовать только стабилизации имеющегося патологического процесса и поддержанию компенсаторно-приспособительных механизмов на уровне, позволяющем обеспечить продолжение беременности до оптимального срока родоразрешения.
Поэтому очень важно проводить профилактику у женщин, имеющих факторы риска развития плацентарной недостаточности.
Ведущее место в профилактике занимает лечение основного заболевания или осложнения, при котором возможно возникновение плацентарной недостаточности.
Важным условием является соблюдение беременной соответствующего режима: полноценный достаточный отдых (предпочтительнее сон на левом боку), устранение физических и эмоциональных нагрузок, пребывание на свежем воздухе 3-4 часа в день, рациональное сбалансированное питание.
В курс профилактики включают поливитамины, препараты железа, дыхательную гимнастику для увеличение доставки кислорода через легкие, применение аминокислот, глюкозы, Галаскорбина, Оротата калия, АТФ, которые служат непосредственным источником энергии для множества биохимических и физиологических процессов.
При начальных признаках плацентарной недостаточности возможно лечение в условиях женской консультации с проведением повторного ультразвукового исследования с допплерометрией через 10-14 дней после начала лечения.
При более выраженной плацентарной недостаточности, особенно в сочетании с другими осложнениями беременности или общими заболеваниями матери, обязательна госпитализация в стационар. Длительность терапии должна составлять не менее 6 недель (в стационаре, с продолжением терапии в условиях женской консультации).
В случае выявления этой патологии и проведения соответствующей терапии во втором триместре для закрепления эффекта от первого курса следует повторить лечение на сроках 32-34 недели беременности.
При ухудшении показателей на фоне лечения, появлении признаков декомпенсации плацентарной недостаточности, определяющихся резким ухудшением состояния плода и возможностью его гибели, показано экстренное родоразрешение путем операции кесарева сечения независимо от срока беременности.
Источник: https://bugmk.ru/bolezni/lechenie-placentarnoj-nedostatochnosti.html





