Что значит низкая плацентация при беременности? Чем опасна низкая плацентация?

В статье говорится, что значит низкая плацентация при беременности. Даются рекомендации и советы беременным с данной патологией.
На двенадцатой неделе после оплодотворения в женском организме из утолщенной внутренней оболочки возникает особый орган, благодаря которому сообщаются два организма: материнский и детский.
Орган этот – плацента. Через нее материнский организм поставляет питание, кислород, витамины ребенку. Вывод продуктов обмена также происходит через плаценту
Состоит надежная детская обитель из плотно прилегающих к стенке матки зародышевых оболочек. Сформировавшись на сроке 16 недель, плацента постоянно растет, поскольку плод все больше нуждается в питании, кислороде.
Закладка плаценты может подвергаться сбоям и нарушениям. Одной из вероятных патологий считается низкое закрепление детского места. У 15% женщин обнаруживается такая проблема
Что значит низкая плацентация при беременности?
Чтобы плацента нормально функционировала, зародыш должен закрепиться в верхней части матки. Это оптимальное расположение: дно матки находится близко с эмбрионом, где и происходит формирование плаценты. Детское место обосновывается там, где отсутствуют рубцы, опухоли, миоматические узлы.
Низкое расположение детского места – это закрепление эмбриона с нижней части матки недалеко от зева. В чем заключается опасность для плода? В том, что ребенок оказывается рядом с перекрытыми родовыми путями. Низкая плацентация диагностируется при закреплении нижнего края детского места в 6 см от зева матки
Низкая плацентация на 22 неделе беременности
- На сроке 22 недель из-за растущего ребенка плацента может занять нормальное положение. Тогда ребенку опасность не угрожает и женщина может родить без оперативного вмешательства
- Однако случается и так, что детское место к этому сроку не поднимается, и родовые пути остаются перекрытыми для естественного процесса родов. Положение усугубляется тем, что ребенок занимает положение ножками вниз
- Низкое крепление детского места на 22 неделе грозит гипоксией плода, которая возникает из-за недостаточного поступления кислорода и питательных веществ. Ребенок не может полноценно развиваться. Именно поэтому в 22 недели детское место должно полностью сформироваться, чтобы обеспечить плод всем необходимым
- На сроке 22 недель при диагнозе низкая плацентация женщина находится под постоянным наблюдением врачей, поскольку у нее может начаться отслойка плаценты, что приводит к выкидышу
- Чтобы роды прошли без осложнений, нужно соблюдать предписания врачей. Часто женщины с низкой плацентацией находятся в стационаре, ведь от самочувствия будущей мамы зависит жизнь ребенка
- Причиной неправильного формирования детского места на сроке 22 недель может стать и неблагополучная экологическая ситуация в регионе, и вредные условия труда
Причины неправильного прикрепления
Исследования показали, что состояние развивается у женщин с истончением или гипотрофией слизистого слоя матки. Эндометрий — это динамичная ткань, которая обновляется каждый месяц. Но при травмах и присоединении воспаления постепенно запускаются дистрофические процессы, в нем хуже растут сосуды.
На это реагирует зародыш. В попытке увеличить поступление питательных веществ происходит гиперплазия ворсин хориона. Частично краевые элементы децидуальной оболочки отмирают. Так плацента спускается ниже к внутреннему зеву.
Выделяют следующие причины появления патологии.
- Аборты и выскабливания. Это грубые вмешательства в полость матки, которые приводят к микроповреждениям. Воспалительная реакция после них усугубляет ситуацию.
- Эндометрит. Часто это хроническое заболевание. Оно приводит к появлению иммунологических сдвигов. Такие ткани хуже кровоснабжаются, поэтому зародыш в поисках нового источника питания и дыхания может спуститься слишком близко к внутреннему зеву.
- Кесарево сечение. После операции на протяжении не менее двух лет происходит постепенное формирование рубца. В этой ткани кровоток значительно уменьшен, поэтому при попытке имплантироваться хориону приходится долгое время мигрировать.
- Многоплодная беременность. В двойне каждый ребенок может иметь свою плаценту. Конкуренция за оптимальное расположение приводит к низкому предлежанию одной из них.
- Частые роды. Трое и большее число родов, особенно с небольшим промежутком, также способны повлиять на плацентацию.
- Доброкачественные патологии. Миома представляет собой разрастание мышечно-соединительнотканной части стенки матки. Питание в миоматозных узлах хуже, чем в окружающих тканях. Поэтому плодное яйцо в поисках более подходящего места может переместиться вниз.
- Врожденные дефекты. Отклонения в развитии матки не позволяют прикрепиться зародышу в подходящем месте. Чаще всего встречаются такие аномалии, как седловидная матка, двурогая, перегородки внутри органа.
Увеличивается вероятность отклонений при состояниях, которые могут привести к локальному нарушению кровотока. Например, это употребление алкоголя, курение, частые стрессы. У женщин старше 35 лет риск низкой плацентации также естественным образом возрастает.
Чем опасна низкая плацентация?
Опасность низкого закрепления плаценты в том, что заболевание может спровоцировать возникновение неприятных последствий как для будущей матери, так и для плода. Ребенок с каждым днем становится все больше, в связи с чем давление на нижнюю часть матки увеличивается
Детское место, расположенное слишком низко, не выдерживает веса малыша и еще больше сдвигается вниз. Возникает риск отслоения плаценты. Может начаться вагинальное кровотечение.
Малыш, «выбравший» столь неудачное место для имплантации, будет развиваться при недостатке полезных ресурсов. Это объясняется менее активным кровообращением в нижней части матки. Но самым худшим последствием низко закрепленного детского места становится выкидыш.
Профилактические меры
Чтобы не допустить развития такого состояния, задолго до планирования беременности нужно задуматься о своем здоровье.
- Инфекции. Молодым женщинам стоит быть осмотрительными в выборе полового партнера. Случайные связи без использования надежного средства контрацепции становятся причиной инфекции половых путей. Если она проникает в полость матки, то развивается эндометрит. Это заболевание имеет склонность переходить в хроническую форму, а лечение часто носит затяжной характер.
- Нежелательная беременность. Аборт приводит к повреждению стенки матки. В последующем состояние эндометрия не позволяет имплантироваться зародышу. Поэтому нужно применять средства контрацепции. Наиболее высокие показатели надежности у комбинированных оральных контрацептивов.
- Вредные привычки. Курение (в том числе пассивное), употребление большого количества алкоголя сказываются на состоянии репродуктивной системы.
Чтобы предупредить рост миомы, необходимо придерживаться правильного питания и здорового образа жизни. Имеющиеся мелкие узелки подлежат контролю. Ежегодное УЗИ позволит отслеживать состояние и ускорить лечение при появлении фактов роста опухоли.
Лечение низкой плацентации
Лечение при низко прикрепленной плаценте с помощью медикаментов не проводят. Врачи наблюдают за беременной и ожидают, когда детское место займет подходящее место. Прогноз чаще положительный. Положение матки со временем изменится, потому не стоит воспринимать диагноз как приговор.
Низкая плацентация вносит некоторые изменения в привычный для беременной режим. Следует придерживаться советов врачей, постоянно соблюдать осторожность и держать на контроле самочувствие. Врачи рекомендуют своим пациенткам следующее:
- свести к минимуму физические нагрузки
- беречь себя от переутомления, сохранять спокойствие
- не допускать резких движений, не поднимать руки высоко вверх
- отказаться на время беременности от общественного транспорта
Помните: любое влагалищное кровотечение – повод срочно обратиться к врачу. Женщине следует проходить плановые УЗИ в указанные врачом сроки.
Как поднять плаценту?
Сменить месторасположение невозможно, единственное, что может сделать женщина на данном этапе – поберечь себя и ребенка. Важен постоянный контроль с помощью УЗИ. Риск возникновения осложнений снизит:
- Прием витаминов и минералов.
- Увеличение время прогулок на свежем воздухе, но никаких при этом нагрузок.
- Исключить психоэмоциональные и физические нагрузки. Кому-то для этого придется сменить режим дня.
- Избегать поездок в общественном транспорте.
- От сексуальной жизни на время придется отказаться.
Медикаментозного решения данной проблемы нет, только рекомендации по употреблению препаратов для стимуляции кровообращения, что улучшает процесс поступления кислорода к малышу.
На каком сроке можно контролировать поднятие?
Когда начинает расти матка, она тянет за собой и плаценту, что позволяет ей подняться. Ситуация исправляется к концу беременности, ситуация у каждого индивидуальна, но ожидать поднятия до 20 недели не стоит.
После прохождения очередного планового УЗИ на этом сроке картина проясняется.
Скорость поднятия плаценты составляет 2-4 см в месяц, что позволяет к концу срока добиться хорошего результата и родить естественным путем без осложнений.
В семь месяцев плацента примет такое положение, которое уже не сдвинется. Поэтому до наступления третьего триместра по поводу данного диагноза волноваться не стоит.
Какие упражнения можно применять?
Не существует идеальной формулы и упражнений, которые бы решили проблему НП, но улучшить свое самочувствие можно таким путем:
- Поднимайте ноги в положении лежа и отдыхайте. Такое упражнение позволит усилить приток крови к органам малого таза, в частности, к матке и плаценте.
- Часто гинекологи рекомендуют «прогибаться как кошечка», что положительно влияет на спину, позволяя ей отдохнуть.
- Лежа на спине, ноги согнуты в коленках, руки на полу. Постепенно поднимите рук и прикоснитесь к противоположному колену.
- Выполните упражнение «ножницы» лежа на полу под углом 45 градусов.
- Примите согнутые в коленях ноги и через некоторое время опустите.
Помните, что все упражнения выполняются плавно. Если нет никаких болевых ощущений и упражнения не доставляют трудности значительный дискомфорт.
Что делать при низкой плацентации: советы и отзывы
Наталья, 32 года: «У меня вторая беременность и низко расположена плацента. Относительно секса врач предупредила, что мужу следует быть аккуратным, а мне не напрягаться. Но я не стану рисковать, ведь речь идет о жизни нашей крохи!»
Людмила, 34 года: «Когда услышала диагноз «низкая плацентация», то думала, что все просто ужасно. Но потом послушала врачей, почитала литературу и успокоилась. Ситуация не фатальная.
Придется больше ограничивать себя в движении, постоянно помнить, что вызвать кровотечение может любое резкое движение. Но благополучное появление малыша на свет с моим диагнозом – не редкость.
Надеюсь, попаду в число счастливых мам, у которых нет осложнений во время родов»
Анастасия Андреевна, гинеколог: «Хоть низкое крепление детского места и может исчезнуть само по себе, но женщина должна свести риски к минимуму. Для этого ей нужно следить за самочувствием.
Если появляются малейшие признаки недомогания, то лучше немедленно ехать в больницу. Иногда только госпитализация помогает нормализовать состояние беременной.
Физический покой должен сопровождаться покоем эмоциональным»
Признаки низкоплацентарного состояния
Признаками того, что плацента находится низко, являются:
- Прохождение ультразвукового исследования на 12 неделе вынашивания малыша.
- На начальном сроке женщина обычно никаких симптомов не замечает. В основном они начинают проявляться в третьем триместре, когда плод имеет значительные размеры.
- На 20 неделе этот диагноз подтверждается или опровергается по результатам УЗИ. Это фиксируется в амбулаторной карте беременной.
О низком расположении плаценты свидетельствуют и такие факторы:
- Кровотечение. Его поток зависит от значения отслойки плаценты. Если отслоение небольшое, то и крови будет выделяться немного. Болей в низу живота может не быть.
- Тянущие боли в пояснице и в низу живота.
- Повышенная утомляемость и слабость.
- Пониженное артериальное давление.
Источник: https://kcdc.ru/beremennost-bolezni/nizkoe-raspolozhenie-placenty.html
Истинное, ложное и частичное приращение плаценты: причины, лечение, прогноз

Третий период родов может осложниться маточным кровотечением, причиной которого часто бывает плотное приращение плаценты. О том, что это такое и как этого избежать, поговорим в настоящей статье.
Что происходит с плацентой в 3 периоде родов?
При нормальных родах после появления ребенка схватки не прекращаются. Матка округляется, становится меньше. Плацента (детское место) такими свойствами не обладает, поэтому запускаются механизмы ее отделения. Между ней и стенкой матки скапливается кровь, которая и заканчивает этот процесс. В другом варианте, отделение может происходить от края к центру.
Для оценки состояния женщины ориентируются на внешние признаки отслойки плодного места:
- Матка поднимается выше пупка.
- Постепенно удлиняется наружный конец пуповины.
- Отделившееся детское место образует выпячивание над симфизом.
- Если роженица натужится, конец пуповины удлинится и обратно не втянется.
- При надавливании на живот пуповина не укорачивается.
Сочетание нескольких из этих симптомов указывает на отделение. Если в течение 30 минут этого не произошло, то подозревают приращение плаценты к матке.
Виды приращений плаценты
Слизистая оболочка матки при наступлении беременности становится децидуальной, в которой выделяют различные функциональные слои. Один из них – губчатый.
Именно по нему происходит отделение плацентарной площадки в третьем периоде. Врастание ворсин хориона глубже этого слоя до базальной мембраны вызывает ложное приращение плаценты.
Сама она отделиться не может, но используя специальные приемы, ей можно помочь.
Прорастание ворсин до мышечной ткани, врастание в нее, а порой на всю толщину стенки матки называется истинное приращение плаценты. Разделить два органа в этом случае невозможно.
Если некоторый участок плацентарной площадки отделился, а другой – нет, то говорят о частичном приращении плаценты.
Причины приращения плаценты
Привести к этому состоянию может несостоятельность эндометрия или чрезмерная ферментативная активность хориона. Факторами, определяющими эти процессы, являются:
- воспаление матки (эндометрит) в анамнезе;
- выскабливания для прерывания беременности;
- рубец на матке после кесарева сечения;
- миоматозный узел;
- пороки развития матки;
- хроническая инфекция;
- тяжелые токсикозы;
- перенашивание беременности.
Функция плаценты заключается в обеспечении контакта между материнским организмом и плодом для его питания. Она похожа на отдельное живое существо, которое способно искать лучшее место для этого, переползая по поверхности матки или врастая глубже в стенку.
Если ворсины хориона закрепились в области рубца, то приращение детского места к рубцу произойдет с большой вероятностью. Чем больше хирургических вмешательств на матке перенесла женщина, тем выше риск патологии. Этот риск увеличивают также неоднократные роды и возраст старше 35 лет.
Клинические проявления приращения плаценты
Плотное прикрепление детского места подозревают во время 3 периода родов:
- через 30 минут нет признаков отделения;
- возможно начало кровотечения.
Полное приращение, напротив, не сопровождается кровотечением. Если плацента прикреплена частично, то нужно готовиться к массивному кровотечению.
Диагностика приращения плаценты
Для женщин с повышенным риском проводится более тщательная дородовая диагностика приращения плаценты. Заподозрить это состояние можно во время УЗИ: женщинам из группы риска регулярно после 24 недели проводится исследование границы между плодным местом и стенкой матки.
УЗИ — признаки приращения:
- расстояние между серозной оболочкой и позади плацентарными сосудами менее 1 см;
- в плаценте большое количество включений с повышенной эхогенностью и кист;
Глубину врастания ворсин помогает определить исследование кровотока при помощи доплера.
При диагностике в родах определяют отсутствие признаков отделения, после чего пытаются отделить плаценту ручным способом. Если это удалось, то говорят о плотном или ложном, приращении. Неудачная попытка отделить может привести к тяжелым кровотечениям.
Лечебные мероприятия при приращении
Отсутствие признаков отделения говорит о необходимости вмешательства:
- Под наркозом врач вводит руку в матку и осторожно пытается отслоить ее доли.
- Если имеется плотное прикрепление плаценты, то она постепенно отделяется.
Истинное приращение таким методом не устраняется и заканчивается массивным кровотечением. В этом случае попытки отделить прекращают, полость матки тампонируют и готовят операционную. Единственный способ лечения и сохранения жизни женщине – гистерэктомия (удаление матки).
Диагностированное по УЗИ до родов истинное приращение плаценты требует планового кесарева сечения. Его проводят при доношенной беременности в сроке 38 недель. После извлечения плода удаляют матку, сохраняя придатки.
Прогноз при приращении плаценты
Последствия для мамы и ребенка различны:
- возникает вероятность перенашивания беременности, что негативно сказывается на состоянии ребенка.
- для роженицы ложное приращение в первой беременности с большой вероятностью повторится в следующую или разовьется в истинное.
Операция по удалению матки является калечащей, женщина утрачивает возможность иметь детей. Гормональный сбой после операции называется искусственный климакс. Он проявляется через год после операции и характеризуется симптомами, схожими с периодом менопаузы:
- приливы;
- сухость и зуд во влагалище;
- головокружения; приступы сердцебиения.
Требуется прием гормональных препаратов до периода естественного климакса. Обязательно проводится реабилитация, сеансы психотерапии.
Юлия Шевченко, акушер-гинеколог, специально для Mirmam.pro
Источник: https://mirmam.pro/prirashchenie-placenty
Приращение плаценты: протоколы ведения родов при данной патологии, степень риска для роженицы
При слишком глубоком проникновении сосудов «детского места» в стенку матки развивается серьезное осложнение беременности – приращение плаценты. Обычно послед отделяется от маточной стенки в 3-ем периоде родов. При плотном прикреплении плаценты ворсины хориона удерживаются в маточных тканях, что приводит к тяжелому кровотечению.
Код по МКБ-X:
- 072 — послеродовое кровотечение;
- О72.0 — кровотечение в 3-ем периоде, связанное с задержкой или приращением плаценты;
- О73.0 — приращение плаценты без признаков кровотечения.
Такая патология значительно увеличивает риск гибели матери после родов. Поэтому нередко методом лечения становится хирургическое родоразрешение (кесарево сечение) с последующим удалением матки (гистерэктомией).
Причины и факторы риска
Чаще всего приращение плаценты развивается вследствие рубцовых изменений в слизистой оболочке (эндометрии) после кесарева сечения или другой операции. Это дает возможность плацентарным сосудам проникать глубоко в маточную стенку. В некоторых случаях причины остаются неизвестными.
Факторы риска:
- перенесенная операция на матке (приращение плаценты к рубцу тем вероятнее, чем больше было хирургических вмешательств);
- предлежание плаценты, когда она частично или полностью перекрывает внутренний маточный зев, или низкое ее расположение;
- возраст матери старше 35 лет;
- многочисленные роды;
- субмукозная фибромиома с расположением узлов, деформирующих внутреннюю стенку органа.
Способствуют формированию патологии перенесенный эндометрит, частые выскабливания эндометрия, дефекты развития внутренних половых органов, сифилис, малярия, а также гломерулонефрит.
Патогенез
Плацента образуется в слое эндометрия, который называют функциональным, а во время беременности – децидуальным. В конце вынашивания плода под «детским местом» имеется децидуальная оболочка, которая в 3-ем периоде родов отделяется на уровне своего губчатого слоя. Его сосуды сокращаются, что предотвращает маточное кровотечение.
При воспалении, дистрофии или рубцовых изменениях слизистой оболочки губчатый слой замещается соединительной тканью, то есть перерождается в рубец. В него врастают плацентарные ворсины, и самопроизвольное отделение их от маточной стенки становится невозможным. Такое состояние называется плотным прикреплением.
Если функциональный слой эндометрия не подвергается рубцовой трансформации, а атрофируется, то есть истончается, плацентарные сосуды прорастают сквозь него и входят между мышечными волокнами матки, проникая вплоть до ее наружной серозной оболочки. Такое состояние называется истинным врастанием. В тяжелых случаях плацентарные сосуды могут проникнуть в стенки соседних органов, например, мочевого пузыря.
Патология возникает в результате нарушения баланса между активно вырабатывающимися плацентарными веществами, растворяющими ткани для облегчения образования новых сосудов, и защитных факторов маточной стенки. Основа такой защиты – гиалуроновая кислота, а разрушается она ферментом гиалуронидазой, вырабатывающейся в хорионе.
Классификация патологии
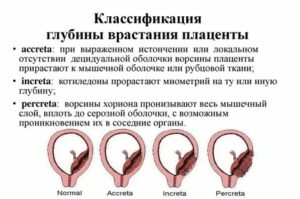
В зависимости от глубины проникновения плацентарных тканей в маточную стенку различают два вида аномального расположения плаценты:
- плотное прикрепление, когда ворсины хориона проникают только в губчатый слой, расположенный между плацентарной и мышечной тканью матки, – placenta adhaerens;
- истинное приращение, когда плацентарные сосуды врастают в ткань миометрия, – placenta accreta.
Плотное прикрепление, или ложное приращение плаценты может быть полным или частичным.
В обоих случаях ее ворсины углубляются только в губчатый слой эндометрия без проникновения в более глубокий мышечный слой.
Полное плотное прикрепление не сопровождается активным послеродовым кровотечением, так как «детское место» не отделяется. При неполном прикреплении кровопотеря может быть довольно интенсивной.
Полное истинное приращение встречается в 1 случае из 25 тысяч родов. Оно не сопровождается кровотечением, так как плацентарная ткань остается неотделенной.
Частичное приращение вызывает сильную кровопотерю и угрожает жизни женщины.
Патология прикрепления плаценты наблюдается по современным данным в 1 случае из 2500 родов, и увеличение ее частоты связывают с возрастанием количества родов, выполненных путем кесарева сечения.
Виды приращения плаценты
Классификация патологии включает и более редкие, но тяжелые формы:
- placenta increta – глубокое врастание плацентарных тканей в миометрий;
- placenta percreta – прорастание до верхнего (серозного) маточного слоя и даже в окружающие органы.
Клинические проявления
Патологические признаки при плацентарном приращении во время беременности обычно отсутствуют. В 3-ем триместре возможны кровянистые выделения из влагалища. При интенсивном кровотечении необходима неотложная медицинская помощь.
Приращение последа часто сопровождается его аномальным прикреплением (в области внутреннего маточного зева или угла матки) и преждевременными родами.
Заболевание проявляется в 3-ем периоде родов, когда возникает массивное маточное кровотечение во время отделения последа. Средний объем кровопотери составляет 3-5 литров.
Кровотечение начинается спустя несколько минут после появления на свет ребенка. Из половых путей толчками, неравномерно вытекает жидкая кровь со сгустками. Иногда кровь может временно скапливаться в полости матки и затем изливаться в большом количестве. Признаков отделения последа нет. Маточное дно расположено выше пупка и не опускается, отклоняется в правую сторону.
Это сопровождается возбуждением, чувством страха, бледностью, потливостью, похолоданием конечностей роженицы, быстрым снижением давления, нитевидным пульсом, одышкой, нарушением сознания и другими признаками острой кровопотери.
Осложнением этого состояния является ДВС-синдром, респираторный дистресс-синдром, острая почечная, дыхательная, сердечная недостаточность. На этом фоне возможен летальный исход.
Если приращение стало причиной преждевременных родов, неблагоприятные последствия могут возникнуть и у ребенка:
- нарушения дыхания, связанные с незрелостью легких;
- повышенная чувствительность нервной системы к повреждающим факторам;
- невозможность самостоятельного питания;
- недоразвитие сетчатки, патология глаз;
- длительное пребывание в стационаре для выхаживания.
Диагностика
Особое внимание должно уделяться женщинам с рубцом на матке и низким расположением или предлежанием «детского места». Диагностика приращения плаценты во время беременности производится неинвазивно:
- УЗИ или МРТ для оценки степени врастания ворсин хориона в маточную стенку;
- анализ крови на альфа-фетопротеин: увеличение в крови количества этого белка может быть признаком развивающейся патологии.
УЗИ выявляет патологию с 18 – 20-й недели гестации. Характерными проявлениями тотального плотного прикрепления плаценты являются:
- плацентарные лакуны (асимметричные крупные скопления крови);
- отсутствие характерного в норме эхо-негативного пространства позади «детского места»;
- усиление кровотока в маточной стенке, регистрируемое с помощью доплеровского исследования;
- кровеносные сосуды, пересекающие маточно-плацентарную границу;
- плацентарная ткань, лежащая непосредственно на миометрии;
- толщина миометрия в месте локализации патологии менее 1 мм.
Наиболее надежным диагностическим методом, безопасным для матери и плода, является МРТ. С ее помощью обнаруживаются неровности маточной стенки, неоднородность плацентарной ткани и миометрия.
Магнитно-резонансная томография является наиболее надежным и безопасным способом диагностики патологии прирощения плацентарной ткани
Во время родов диагностика проводится путем ручного обследования полости матки. Эта процедура показана в таких случаях:
- кровотечения нет, но через полчаса после появления новорожденного на свет послед не отделился;
- отсутствие симптомов отделения плодных оболочек при начавшемся кровотечении, когда его объем достигнет 250 мл.
Эта процедура проводится под внутривенным наркозом.
Лечение
При подозрении на подобное заболевание для каждой женщины определяется безопасный план родов.
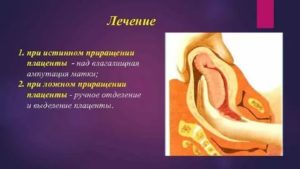
При истинном приращении
Показано кесарево сечение с последующим удалением матки. Такое вмешательство помогает предотвратить потенциально опасную для жизни кровопотерю, которая может возникнуть во время естественных родов.
Операция проводится в стационаре, имеющем отделение реанимации и интенсивной терапии, где есть возможность переливания крови и ее компонентов. Такое вмешательство нередко проводится в плановом порядке на сроке 34 недели беременности.
Во время операции кесарева сечения врач извлекает ребенка через разрез на передней брюшной стенке и на матке. После этого матка с приросшим к ней «детским местом» удаляется. Ручное отделение плаценты при ее истинном приращении бесполезно и в 2/3 случаев приводит к смерти пациентки.
Последствия для женщины после операции включают отсутствие возможности забеременеть.
Проведение органосохраняющей операции возможно при плотном прикреплении последа:
- При кесаревом сечении ребенка извлекают, пуповину пересекают, но послед не отделяют.
- Полость матки тампонируется.
- Перевязываются 3 пары магистральных маточных сосудов.
- Плацента аккуратно отделяется рукой.
- В нижний отдел матки вводится энзопрост или метилэргометрин, начинается внутривенная инфузия окситоцина для сокращения мышц и сосудов.
- При кровоточивости плацентарная площадка ушивается кетгутом или викрилом.
Если приросшую плаценту не удалить, в дальнейшем возможны осложнения:
- интенсивное маточное кровотечение;
- эндометрит;
- тромбоэмболия легочной артерии;
- потребность в удалении матки;
- рецидивы приращения, выкидыш, преждевременные роды во время последующей беременности.
Лечение при плотном прикреплении плаценты
Включает акушерское (ручное) обследование маточной полости после рождения ребенка и механическое удаление последа. Если полное удаление оказывается невозможным, необходимо срочно готовить пациентку к операции. При кровопотере от 250 мл до 1500 мл возможна надвлагалищная ампутация, а при более объемной необходима экстирпация матки.
Плацента
Если отделить плаценту удалось вручную, после родов пациентке необходима обычная диета, ей назначаются антибиотики и вещества, стимулирующие сократимость матки. Грудное вскармливание не противопоказано. Проводится дополнительное УЗИ для контроля за состоянием матки, а также анализы крови для исключения постгеморрагической анемии.
После операции проводится обычный уход, назначаются инфузии растворов, антибиотики, обезболивающие средства. При значительном снижении уровня гемоглобина показано переливание эритроцитарной массы, в дальнейшем – назначение препаратов железа.
В случае тяжелых осложнений лечение проводится в отделении реанимации. Пациентке вводят свежезамороженную плазму, растворы для поддержания объема циркулирующей крови, проводят кислородотерапию и т. д. Если матка удалена и кровотечение остановлено, прогноз даже при развитии осложнений благоприятный, обычно женщину удается спасти.
Прогноз и профилактика
При своевременной диагностике и правильном лечении приращения «детского места» ребенок рождается здоровым, организм женщины также полностью восстанавливается без каких-либо осложнений.
После удаления матки женщина становится бесплодной. Если гистерэктомия выполнена не была, во время последующих беременностей высок риск рецидива такого состояния.
Предотвратить данное состояние невозможно. При наличии факторов риска, а также при диагностированной во время УЗИ патологии требуется более тщательное наблюдение у врача и индивидуальное планирование родов.
В целом для снижения рисков необходимо уменьшать количество абортов, воспалительных заболеваний половых органов, а также не проводить операцию кесарева сечения без должных показаний.
Источник: https://ginekolog-i-ya.ru/prirashhenie-placenty.html
Приращение плаценты: причины, симптомы, лечение
Плацента – это эмбриональный орган, который растет в вашей матке и через пуповину обеспечивает вашего ребенка пищей и кислородом.
В норме плацента прирастает к верхней части (дне) матки, где остается, пока не родится ребенок.
Во время последнего периода родового процесса плацента отделяется от стенки матки, и схватки помогают «подтолкнуть» ее во влагалище (в родовые пути). Эта стадия родов называется рождением «последа».
Но иногда плацента крепится в стенке матки слишком глубоко, и это может вызвать серьезные проблемы, в том числе:
- приращение плаценты (placenta accreta) – когда плацента прикрепляется слишком глубоко и слишком сильно к матке;
- врастание плаценты (placenta increta) – когда плацента врастает глубоко в мышцы стенки матки.
- прорастание плаценты (placenta percreta) – когда плацента прорастает сквозь весь миометрий и растет через матку, иногда распространяется на близлежащие к матке органы, в частности, на мочевой пузырь.
В любом из этих состояний плацента после родов не может полностью отделиться от матки, что может вызвать опасные для жизни роженицы кровотечения. С такими патологиями врачи сталкиваются примерно в 1 из 530 родов ежегодно.
Признаки приращения плаценты
Патологии прикрепления плаценты часто вызывают вагинальное кровотечение в третьем триместре. Поэтому, если в любой момент беременности у вас появилось вагинальное кровотечение, незамедлительно отправляйтесь в больницу, чтобы ваш врач мог своевременно выяснить причину кровотечения.
Диагностика приращения (врастания, прорастания) плаценты проводится при помощи ультразвука. В некоторых случаях врач может использовать магнитно-резонансную томографию (МРТ), во время которой можно увидеть более четкую картину происходящего, чем это возможно на УЗИ. Оба метода диагностики являются безболезненными и безопасными для вас и для ребенка.
Лечение приращения плаценты
Если патология обнаружена до рождения ребенка, то женщине рекомендуют сделать кесарево сечение, и сразу после него проводят гистерэктомию (удаление матки), чтобы предотвратить опасное для жизни кровотечение. К сожалению, женщина, которой была удалена матка, больше никогда не сможет забеременеть в будущем.
В некоторых случаях (при условии, что срок беременности составляет не меньше 34-ех и не больше 37-ми недель) врач может порекомендовать женщине кесарево сечение, перед которым проводится ряд специальных процедур, направленных на контроль кровотечения и сохранение матки. Но к таким манипуляциям прибегают только в тех случаях, если женщина еще хочет иметь детей.
Если приращение обнаружилось уже после того, как родился ребенок, врач может попытаться удалить плаценту хирургическим путем, чтобы остановить кровотечение. Но такое возможно только в том случае, если плацента вросла не слишком глубоко. Если же врастание сильное, то, скорее всего, потребуется гистерэктомия.
Профилактика приращения плаценты
Один из способов уменьшить вероятность того, что плацента слишком глубоко врастет в матку – это рожать детей посредством вагинальных родов, а не путем кесарева сечения.
Запомните, что кесарево сечение делают только если есть проблемы со здоровьем, с вашим или вашего ребенка, то есть если есть строгие медицинские показания! Для некоторых мам и их малышей проблемы со здоровьем делают кесарево сечение более безопасным способом родов, чем вагинальные роды.
Но если ваша беременность проходит абсолютно нормально, то вам не стоит отказываться от естественных родов! Не планируйте кесарево сечение по немедицинским причинам, каким как желание родить ребенка в какой-то определенный день или потому, что вы неважно себя чувствуете, устали «быть беременной» или хотите, чтобы ваш ребенок родился на несколько дней раньше срока.
Даже если у вас уже было кесарево сечение, вы вполне можете родить следующего ребенка вагинальным путем (читайте подробнее о вагинальных родах после кесарева сечения)!
Другие плацентарные проблемы
В некоторых случаях плацента может быть слишком тонкой, слишком толстой или иметь дополнительную (лишнюю) дольку. Также к плаценте может неправильно присоединяться пуповина (так называемые аномалии пуповины).
Во время беременности женщина может столкнуться с такими проблемами в плаценте, как инфекции, тромбообразование (появление в сосудах сгустков крови) и инфаркты (появление на плаценте площадей мертвых тканей, напоминающих шрам), которые могут вызвать серьезные повреждения плаценты.
Плацентарные проблемы, как известно, приводят к осложнениям со здоровьем у матери и ее развивающегося ребенка. Такие осложнения включают в себя:
- выкидыш;
- отставание ребенка в росте и развитии;
- кровотечения во время родов;
- преждевременные роды;
- врожденные дефекты у ребенка.
Ваш врач, принимавший роды, обязательно после рождения последа должен проверить состояние плаценты. Если у врача возникнут сомнения насчет ее состояния, то плаценту отправляют на исследование в лабораторию, особенно если у ребенка есть определенные проблемы со здоровьем или он при рождении имеет недостаточный рост и массу для своего возраста.
ПРОЙДИТЕ ТЕСТ (10 вопросов):
ХОРОШО ЛИ ВЫ ЗНАЕТЕ СВОЕГО СУПРУГА?
Источник: http://mamusiki.ru/prirashhenie-placenty/
Приращение плаценты
Плацента – эмбриональный орган, формирующийся в матке и обеспечивающий снабжение плода кислородом и пищей. В норме плацента крепится к верхней части матки, где остается до рождения малыша.
Во время последнего периода родов она отделяется от стенки матки и выталкивается при схватках во влагалище. Однако в некоторых случаях плацента врастает слишком глубоко в мышечный слой, что может спровоцировать серьезные проблемы.
Почему возникает это нарушение? Чем могут помочь врачи?
Причины
Повышенная прочность связи между плацентой и стенкой матки наблюдается, когда последняя изменена послеоперационным рубцом (например, после кесарева сечения, интенсивного выскабливания слизистой во время аборта, удаления миомы и т. д.
), воспалительным процессом (в частности, метроэндометрит), аномалиями развития (размещение плацентарной ткани на перегородке двурогой матки), нарушением ферментативного равновесия между слизистой оболочкой матки и ворсинками хориона, новообразованием (подслизистый узел фибромиомы).
Также патология может развиться при заболеваниях роженицы, вызывающих дегенеративные процессы в плаценте: тяжелые формы токсикозов, значительное перенашивание беременности, хронические нефриты (болезни почек), инфекции при продолжительном их течении и др.
Эти изменения охватывают и саму плаценту. Она может иметь добавочные дольки, быть истонченной (кожистая плацента) или, наоборот, утолщенной и увеличенной в размерах.
Существуют и другие причины предрасположенности к данным аномалиям:
- возраст 35 лет и старше;
- патология расположения плаценты (низкое расположение или предлежание плаценты);
- курение табачных изделий;
- множественные роды в анамнезе.
Симптомы и диагностика
К сожалению, распознать плотное прикрепление и приращение можно только во время родов, при ручном отделении плаценты. При частичном приращении, когда орган прикреплен только на определенном участке, возникает довольно обильное кровотечение. При полном приращении, когда плацента прикреплена к своему ложу всей площадью, спонтанной кровопотери не бывает.
Женщинам, входящим в группу риска показана диагностика маточно-плацентарной границы методом УЗИ (абдоминального или влагалищного). Ее следует проходить периодически начиная с 20-24 недели беременности. В том случае, если результаты исследования неоднозначны, нужно выполнить МРТ или допплеровский анализ кровотока.
Возможные последствия патологии
Плацентарные проблемы приводят к осложнениям здоровья у развивающегося плода и матери. Такие осложнения включают:
- преждевременные роды или выкидыш;
- отставание малыша в развитии и росте, врожденные дефекты;
- опасные для жизни роженицы кровопотери.
Акушер после родоразрешения обязательно должен проверить состояние «последа». Если возникнут какие-либо сомнения, то плацентарную ткань отправят на исследование в лабораторию. Особенно это необходимо, если ребенок при рождении имеет недостаточную массу тела или рост.
Приращение плаценты полное истинное и ложное: что для них характерно, каковы причины?
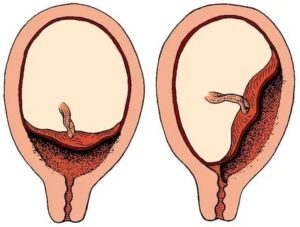
Приращение плаценты – осложнение, возникающее в процессе вынашивания ребенка, обычно диагностируется вскоре после родов. О патологии говорят, когда послед не отходит от стенки матки. Чаще плацента врастает неглубоко и отделяется с помощью ручных манипуляций врача, однако иногда требуется проведение травмоопасной операции.
Почему плацента прирастает? Как диагностируется и лечится врастание плаценты? Каков прогноз?
Причины аномалии
Стенка матки состоит из 3-х оболочек: серозной, мышечной и слизистой. При беременности последняя трансформируется. На ее поверхности разрастается децидуальный слой, который служит для защиты и питания плода.
В норме ворсины хориона закрепляются в его губчатом слое, не врастая глубже. Из-за его дефектов или истончения ткани плаценты могут проникать во внутренние оболочки матки и даже прорастать сквозь ее стенки, тогда возникает приращение плаценты.
Часто происходит врастание плаценты в рубец на матке.
В последние десятилетия количество случаев аномалии увеличилось в несколько раз, что связано с повышением частоты операций кесарева сечения. После него и других операций (выскабливания, аборта) вследствие нарушения целостности ткани органа и ее последующего заживления на матке появляется рубец, в который врастает плацента. Рубец может появиться из-за разрыва матки при родах.
К приращению могут приводить патологии, вызывающие дегенеративные процессы в плаценте, – нефрит в хронической форме, гестоз, перенашивание беременности. Аномалия может возникать из-за наличия опухолей в матке, пороков ее развития, эндометрита (воспаления эндометрия). Отягощающие факторы:
- аномальное расположение детского места;
- курение;
- инфекционные заболевания;
- стрессы;
- возраст старше 35 лет;
- лишний вес;
- многоплодная беременность;
- многочисленные роды.
Симптомы приращения плаценты
При беременности патология обычно никак себя не проявляет. При частичном вращении могут возникать кровотечения, способные приводить к опасной кровопотере. При истинном приращении кровотечение отсутствует, бывает слабой родовая деятельность. При врастании плаценты в другие органы характерны боли в области малого таза, сложности с дефекацией. В кале или моче появляется кровь.
Методы диагностики
О врастании говорят при отсутствии признаков отделения последа в течение 30 минут после родов. Выявить аномалию прикрепления плаценты можно еще при беременности, подвергнув тщательному обследованию женщин, находящихся в группе риска. Ее признаки можно обнаружить в ходе трансвагинального ультразвукового исследования. О патологии могут свидетельствовать:
- кисты в плацентарной ткани;
- включения повышенной плотности, не пропускающие ультразвуковые волны;
- малое расстояние между ретроплацентарными сосудами и серозной оболочкой матки (менее 10 мм).
Более информативным способом выявления вросшего детского места является цветовое допплеровское картирование. Метод позволяет определить расположение аномальных сосудистых зон. На вросшую плаценту указывают отсутствие децидуальной оболочки и прорастание ворсин хориона в мышечный слой матки.
Лечебные мероприятия
Плотное прикрепление плаценты и ее истинное приращение – основания для проведения операции. В первом случае используется ручное отделение и выделение последа. Хирургическое вмешательство выполняется под общим наркозом.
Он нужен для обезболивания и избежания спазмирования маточного зева, которое может помешать врачу проводить манипуляции. Специалист вручную отделяет сначала край, затем всю плаценту, массажируя матку для того, чтобы спровоцировать ее сокращения.
Удаляются остатки ткани и кровяные сгустки.
При глубоком вращении ручным способом отделить плаценту не удается, развивается массовое кровотечение. Тело матки подлежит удалению, поскольку только так можно остановить кровопотерю и спасти жизнь пациентке. Если патология была диагностирована еще при беременности, назначают кесарево сечение. Тело матки также подлежит ампутации.
Профилактика и прогноз
При аномальном прикреплении детского места повышается вероятность перенашивания беременности, что отрицательно сказывается на здоровье малыша и увеличивает риск родовых травм. Прогноз зависит от вида патологии. При плотном прикреплении он положительный.
Вероятность того, что аномалия будет диагностирована при следующей беременности, высока. Часто она развивается в более тяжелой форме. При истинном приращении сохранить матку и способность к деторождению не удастся.
Зачастую из-за нарушения кровоснабжения яичников на фоне отсутствия органа после операции наступает искусственный климакс.
Поскольку основной причиной появления патологий прикрепления плаценты являются дефекты и рубцы после кесарева сечения и других операций, их необходимость должна быть обусловлена медицинскими показаниями.
Важным пунктом профилактики патологии является планирование беременности, поскольку многочисленные аборты и роды также способны спровоцировать приращение плаценты. Необходимы отказ от вредных привычек и нормализация веса.
Инфекционные заболевания должны быть выявлены и полностью пролечены до зачатия ребенка.
Источник: https://www.OldLekar.ru/beremennost/plod/prirashchenie-placenty.html





